9 способов снизить уровень кортизола и предотвратить стресс
Содержание:
Необходимые обследования
Перечень мероприятий подбирается докторами разных специальностей. Примерная схема диагностики:
Оценка жалоб, сбор анамнеза. Для выявления конкретных симптомов и определения клинической картины.
Измерение частоты сердечных сокращений и артериального давления. Также применяется комплексный, суточный подход как наиболее верный и позволяющий исследовать уровень ЧСС в динамике.
Электрокардиография. С нагрузочными тестами
Как правило, проводятся они с большой осторожность, особенно у женщин старшего возраста.
Эхокардиография. Ультразвуковая методика диагностики
Дает визуальную картину состояния органа.
УЗИ почек, малого таза при наличии показаний.
Анализы крови (биохимический, на гормоны, общий) и мочи.
Оценка неврологического статуса рутинными способами (проверка рефлексов и др.).
Ангиография.
При необходимости — МРТ и КТ.
Подобных методов зачастую достаточно. Перечень может быть расширен или сужен, в зависимости от результатов уже проведенных исследований. Нужно набраться терпения: сложные случаи разбираются в течение 1-2 недель и даже больше.
Общие принципы терапевтического воздействия
Показатели пульса корректируются в связке с основным заболеванием. Этиологическое лечение сочетается с симптоматическим.
Применяются классические препараты бета-блокаторы и ингибиторы АПФ. Часто в системе, для достижения большего эффекта.
Устранение первопричины играет первостепенную роль в деле купирования состояний, здесь масса вариантов: от операции при пороках сердца, до заместительной гормональной терапии при гипотиреозе, нарушениях работы поджелудочной железы, менопаузальном периоде.
Дополнительной мерой станет изменение образа жизни, порой требуются кардинальные способы: полный отказ от курения, алкоголя, нормализация питания и питьевого режима, характера физической активности, коррекция сна и бодрствования.
Лечиться наполовину не выйдет: либо комплексно с приложением усилий, либо никак. Второй путь — в никуда. Потому выбор у пациента не велик.
Физиологические состояния не требуют коррекции. Достаточно время от времени наведываться к врачу для получения консультации и первичного обследования (профильный доктор — кардиолог, при беременности добавляется акушер-гинеколог).
Сердечный ритм регулируется несколькими механизмами. При нарушении в любом элементе «цепи» наступает выраженное изменение ЧСС. Необходима комплексная диагностика.
Давление у взрослых
Артериальное давление может неоднократно меняться в течение суток. Его колебания могут быть связаны с изменением погоды, временем суток, приемом различных лекарств, физических нагрузок, стрессов и еще множеством других факторов. Но здоровый организм обладает механизмами, позволяющими нивелировать подобные изменения так, что человек может даже не заметить небольших изменений давления. Однако, если речь идет о пациентах кардиолога и невролога, пожилых людях, то такие колебания могут доставлять им немало неудобств и повышать риски развития более серьезных состояний.
Давление у женщин
У молодых женщин показатели АД бывают немного ниже, чем среднестатистические нормы: от 90/60 до 100/70 мм рт. ст. При беременности в норме давление обычно снижается, а потом растет. Но нередко наблюдаются как гипотония, так и гипертония.
Давление при беременности
Давление при беременности – важный показатель, который измеряется при каждом посещении женской консультации. При беременности в организме женщины происходят изменения гормонального фона, меняется объем циркулирующей крови, расположение некоторых внутренних органов и давление на них со стороны соседних органов. И это не считая психоэмоциональных изменений, стрессов и повышенной чувствительности к изменениям во внешней среде.
Неудивительно, что показатели давления в период беременности могут отклоняться от нормы. Если быть точными, идеальное давление в этот период – редкость. Под действием прогестерона в I и II триместрах АД нередко снижается на 10-15 мм рт. ст. Это объясняется тем, что гормон расслабляюще действует на мускулатуру стенок сосудов. Когда отмечается слишком низкое давление, у беременной могут развиваться тошнота, рвота, головные боли. При чрезмерно пониженном давлении высок риск развития гипоксии у плода, так как нарушается кровообращение в плаценте.
По мере увеличения срока и развития плода на 40% увеличивается объем циркулирующей крови, на 15-20 уд/мин повышается частота сердечных сокращений, будущая мама набирает дополнительные 10-12 кг веса. Кроме того, идет производство плацентарных гормонов. В результате давление повышается и в норме приходит к «добеременным» показателям.
Для оценки степени повышения или понижения давления при беременности надо отталкиваться от показателей нормального давления для данной конкретной женщины до того, как произошло зачатие. Например, если систолическое давление выросло на 30 мм рт. ст. и более, а диастолическое (нижнее давление) – на 15 мм рт. ст., то говорят о повышенном давлении. И это тоже угроза для будущей мамы и ее ребенка. Во второй половине беременности слишком высокое давление говорит о позднем токсикозе, или гестозе. Если при этом наблюдаются отеки, повышенное содержание белка в моче и существенная прибавка в весе, то надо срочно обратиться к врачу.
Давление в менопаузе
В предклимактерическом периоде АД у женщин снижается, а после завершения климакса верхнее давление возрастает. Это происходит на фоне следующих событий:
- увеличение массы тела с возрастом;
- снижение выработки половых гормонов – прогестерона и эстрогена;
- повышение показателя сопротивления стенок сосудов;
- избыточное потребление соли, что приводит к задержке жидкости в организме и отекам;
- прием гормональных препаратов;
- гипертрофия сердечной мышцы;
- перепады настроения, связанные с гормональными колебаниями в период климакса.
arttrener › Блог › Напоминалка для тех, кто самолично перебирает двигатель ВАЗ 2108-2112
Патогенез брадикардии
На частоту сердечных сокращений значительно влияет вегетативный отдел нервной системы. Это воздействие реализуется с помощью основных медиаторов: норадреналина и ацетилхолина. Баланс медиаторов обеспечивает адаптацию ЧСС к текущим физиологическим потребностям организма. Норадреналин увеличивает ЧСС, ацетилхолин — снижает.
Данные медиаторы влияют на электрическую активность основного водителя ритма сердца — синусового узла, изменяя её в нужном направлении. В каком ритме будет сокращаться сердце — зависит именно от синусового узла. Электрический импульс, зародившийся в синусовом узле, возбуждает ткань предсердий, затем поступает в атриовентрикулярный узел, а после задержки там, по стволу и ножкам пучка Гиса — двигается к желудочкам, вызывая их активацию и сокращение. Брадикардия возникает при нарушении автоматизма синусового узла, при блокаде выхода импульса из синусового узла либо при нарушениях проведения электрического импульса от предсердий к желудочкам (атриовентрикулярная блокада II-III степени).
К брадикардии могут приводить внесердечные (экстракардиальные) и сердечные (кардиальные) причины. Однако далеко не всегда при наличии причин, перечисленных ниже, брадикардия требует лечения.
Экстракардиальные — это факторы, не связанные с заболеваниями сердца:
- гипотиреоз (снижение функции щитовидной железы);
- системные заболевания соединительной ткани (системная красная волчанка, склеродермия, ревматическая лихорадка);
- травмы головного мозга (ушиб и отёк);
- кровоизлияние в мозг;
- некоторые инфекционные заболевания (дифтерия, токсоплазмоз, болезнь Лайма);
- высокая концентрация кальция в крови;
- язвенная болезнь желудка и двенадцатиперстной кишки;
- гипотермия (низкая температура тела);
- голодание;
- болезнь Меньера (патология вестибулярного аппарата, сопровождающаяся приступами головокружения и тошноты);
- отравление фосфорорганическими соединениями, которые могут применяться в садоводстве против вредителей растений и для борьбы с домашними насекомыми;
- синдром обструктивного апноэ сна (остановки дыхания во сне) — может стать причиной ночных эпизодов брадикардии.
Отдельно выделяют брадикардию, связанную с действием лекарств. Чаще всего к ней приводит приём:
- бета-адреноблокаторов (бисопролол, метопролол, небиволол);
- недигидропиридиновых антагонистов кальция (верапамил, дилтиазем);
- антиаритмических препаратов;
- ивабрадина.
Урежение сердечного ритма зачастую не побочный эффект лекарственных препаратов — бета-блокаторы, верапамил, дилтиазем, ивабрадин назначаются именно для того, чтобы снизить ЧСС. Например, при ишемической болезни сердца бета-адреноблокаторы назначают с целью снизить ЧСС в покое до 55-60 в минуту. Соответственно, при физической нагрузке прирост ЧСС тоже снижается.
Заболевания сердца могут приводить к брадикардии сами по себе, однако чёткой закономерности здесь нет. Например, инфаркт миокарда может сопровождаться тахикардией, но в ряде случаев инфаркт, обычно нижний, при котором поражается диафрагмальная стенка левого желудочка, приводит к обратимой рефлекторной брадикардии. При переднем инфаркте миокарда может возникать предсердно-желудочковая блокада, причём далеко не всегда проводимость восстанавливается. В таком случае может возникнуть необходимость в установке электрокардиостимулятора.
Перенесённые воспалительные заболевания миокарда (миокардиты) тоже могут стать причиной поражения проводящей системы сердца и привести к брадикардии.
Наиболее характерно возникновение брадикардии при так называемых первичных (идиопатических) заболеваниях проводящей системы сердца. При этих болезнях брадикардия и связанные с нею симптомы — зачастую единственное проявление заболевания. Наиболее значимы среди этих болезней — синдром слабости синусового узла (СССУ) и предсердно-желудочковые блокады (атриовентрикулярные блокады) .
Хирургическая коррекция врождённых и приобретённых пороков сердца и радиочастотная абляция (введение катетеров-электродов через крупные сосуды в сердце) также может приводить к развитию предсердно-желудочковых блокад и, как следствие, к брадикардии, однако такие осложнения возникают нечасто.
Диагностика патологии
Диагностика включает в себя как лабораторные, так и инструментальные виды исследований. Лечение нарушения сердечного ритма подбирается согласно выявленной во время обследования форме нарушения.
Анализ крови
Исследования проводятся для определения уровня лейкоцитов в крови, а также для изучения скорости оседания эритроцитов. Биохимический анализ крови позволяет изучить электролитный состав лимфы, так как нарушения в балансе калия и магния могут спровоцировать болезнь.
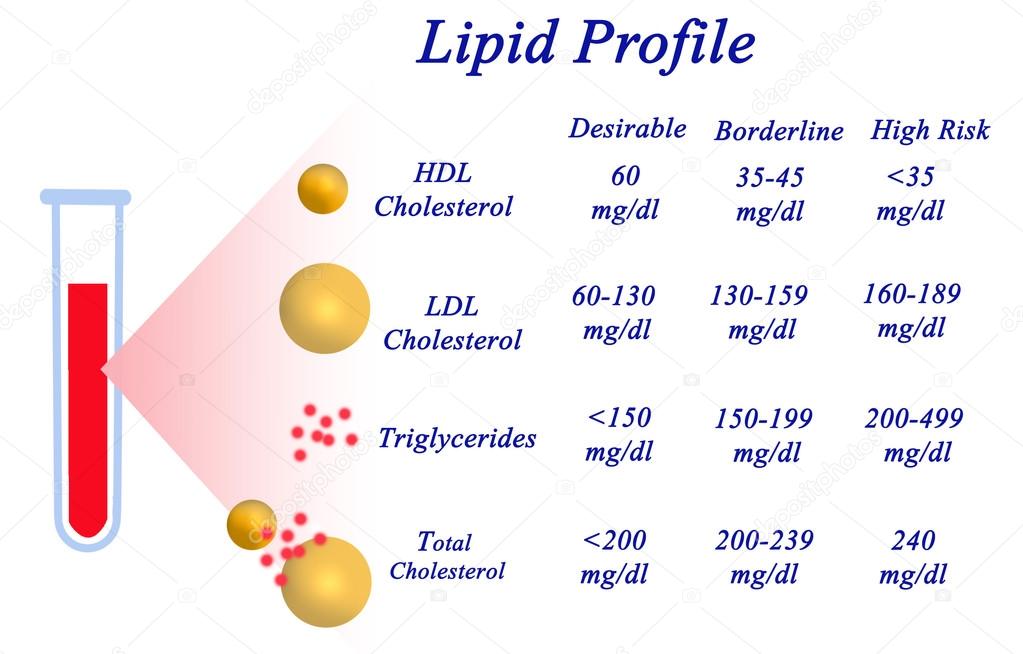
Профиль липидов
Данная диагностика нарушений ритма сердца направлена на изучение состояния сосудистой стенки
При этом особое внимание уделяется плотности липидов и уровню вредного холестерина.
ЭКГ (электрокардиография)
Данный метод диагностики является одним из основных. Процедура позволяет выявить любые нарушения в области миокарда. При этом изучается источник ритма, ЧСС, наличие внеочередных сокращений миокарда, фибрилляция или трепетание желудочков и предсердий.
ЭКГ по Холтеру
Суточное монтирование позволяет отследить работу миокарда при различных состояниях пациента – в момент бодрствования, сна, во время физической активности или отдыха. Для фиксирования активности и показателей пациенту необходимо вести специальный дневник.
Событийный мониторинг
Исследование проводится с помощью небольшого переносного устройства. Процедура проводится при различных расстройствах в области сердечно-сосудистой системы. Вся информация передается по телефону с помощью специального датчика.
Тредмил-тест
Мониторинг состояния пациента проводится с помощью физических упражнений, выполняемых на беговой дорожке. При развитии дискомфорта во время процедуру исследования прекращают и анализируют полученные данные.
Тилт-тест
Процедура представляет собой разновидность предыдущего тестирования. При этом пациент фиксируется ремнями и переводится в вертикальное положение.
Диагностика позволяет определить уровень артериального давления, изменение показателей, зафиксированных на ЭКГ, а также оценить мозговую активность.
ЭхоКГ (эхокардиография)
Диагностика направлена на оценку состояния структур сердца, скорости кровотока, давления в сосудах. В некоторых случаях процедура позволяет выявить даже незначительные нарушения.
Электрофизиологический метод исследования
Метод исследования заключается в введении специальной трубки через полость носа в пищевод. При отсутствии возможности процедура проводится внутривенно с помощью датчика. При этом специалист посылает небольшой импульс разряда в датчик и провоцирует аритмию.
УЗИ щитовидной железы
Диагностика проводится с целью определения патологических процессов, протекающих в области щитовидной железы. При пониженной функции наблюдаются признаки брадикардии, при повышенной – экстрасистолы или тахикардии.
Характеристики ритма сердца и их значение
При измерении пульса для оценки работы миокарда учитывают частоту и ритмичность.
Частота
Частота — количество сердцебиений за единицу времени. Пульс может измеряться в покое или под нагрузкой. Среднестатистические показатели для взрослых людей в возрасте от 18 до 50 лет составляют 60-80 ударов в минуту. Отклонения от нормы в большую и меньшую стороны называются тахикардия и брадикардия.
Тахикардия
Если частота пульса в покое превышает 100 ударов/мин, такое явление называют тахикардией. Она может возникать вследствие патологии и по естественным причинам. Учащенное сердцебиение в покое у здоровых людей наблюдается при повышении температуры, в стрессовой ситуации, из-за переутомления, при нахождении в жарком и влажном помещении, резком изменении положения тела. Патологические причины тахикардии связаны с болезнями сердечно-сосудистой системы, эндокринными нарушениями, алкогольной и наркотической зависимостью, болезнями нервной системы, нарушением кровообращения, злоупотреблением табачными изделиями, энергетическими напитками, приемом мочегонных средств, препаратов на основе кофеина.
Ярко выраженная тахикардия, при которой частота пульса без нагрузки увеличивается до 200-250 ударов, свидетельствует о серьезных патологиях, включая предынфарктное состояние, инфаркт миокарда. Это опасное для жизни состояние, при котором человеку необходимо обратиться к врачу.
Учащенное сердцебиение негативно влияет на работу сердца и общее самочувствие, может сопровождаться скачками артериального давления, болями в груди, одышкой, чувством сильной тревоги. Тахикардия требует обязательной диагностики для выяснения причины и подбора терапии.
Брадикардия
Если частота сердечных сокращений ниже нормы, это явление называют брадикардией. У взрослых людей брадикардию диагностируют, если частота пульса составляет менее 50 ударов в минуту. При отсутствии сердечных и других заболеваний физиологическая брадикардия может диагностироваться у хорошо тренированных людей, профессиональных спортсменов. При регулярных тренировках сердце приобретает способность прокачивать нужный объем крови за меньшее количество сокращений.
Также редкое сердцебиение может наблюдаться при гипотиреозе — дефиците гормонов щитовидной железы. С брадикардией сталкиваются пациенты с ишемической болезнью сердца, эндокардитом, другими сердечными заболеваниями, нарушениями в работе вегетативной нервной системы, хроническими болезнями органов пищеварения. При нарушении кислотно-щелочного баланса может замедляться пульс в связи с дисбалансом электролитов. Как правило, у пациента обнаруживается повышенный уровень калия.
Также к замедлению пульса приводит прием некоторых видов медикаментов, состояние сильного испуга или шока.
Если частота пульса снижается до 50 ударов в минуту и меньше, это негативно влияет на самочувствие и в ряде случаев представляет угрозу для жизни
При брадикардии пациент чувствует себя неважно из-за слабости, головокружения, тошноты, потливости. В таком состоянии нарушается кровоснабжение органов и тканей
Если пульс падает ниже 40 ударов в минуту, развивается кислородное голодание, пациент может потерять сознание. При признаках гипоксии человек нуждается в медицинской помощи.
Для лечения брадикардии применяют лекарственные препараты, физиотерапию. Если патология вызвана врожденным пороком или заболеванием сердца, рассматривается вопрос об установке кардиостимулятора.
Как нормализовать показатели
Увеличенная частота сердечных сокращений может наблюдаться как при высоком, так и низком давлении. Не менее опасен слишком низкий пульс, поэтому пациентам нужно знать, что делать в таких ситуациях, поскольку подобные состояния приводят к тяжелым последствиям.
Правила снижения пульса
Бывает сложно понять, что стало причиной учащенного сердцебиения. Приведенные ниже правила помогут не растеряться в такой ситуации и помочь пациенту до приезда скорой помощи. Необходимо сделать следующее:
- обеспечить доступ воздуха в помещение, освободить от стесняющей одежды грудь и шею;
- смочить кусок ткани в холодной воде и положить на лоб;
- уложить пациента на кровать и обеспечить полный покой.
Если причиной повышенного пульса стала гипертония, то прежде всего необходимо снизить показатели АД. Если же приступы тахикардии повторяются, а их причина не ясна, нужно незамедлительно обратиться в лечебное учреждение для установки точного диагноза.
Поднимаем пульс в домашних условиях
Всем пациентам, находящимся в зоне риска по развитию подобных состояний, следует знать, как быстро увеличить частоту сердечных ударов. Регулярное снижение пульса, сопровождающееся неприятными симптомами, часто приводит к неполноценному питанию некоторых органов, поэтому действовать в таких ситуациях нужно незамедлительно. Увеличить пульс поможет:
- крепкий горячий чай или кофе;
- физическая нагрузка;
- горячая ванна;
- растирание верхних и нижних конечностей;
- ходьба на свежем воздухе;
- интенсивный массаж мочек уха.
Помимо этого, повысить частоту сердцебиений способны острая пища, горький шоколад. При возможности, стоит посетить баню, сауну или хорошо парить ноги с горчицей.
Если все перечисленные методы не помогают, ЧСС регулярно падает ниже, чем норма пульса по возрастам, и при этом ухудшается самочувствие, необходимо обратиться к врачу для установки диагноза.
Допустимые колебания пульса
Биение сердца у женщины коррелируется не только возрастом, но и физической активностью, гормональным статусом, климатическими условиями, временем суток. Меняется оно и при иных обстоятельствах.
При ходьбе, беге
Отсутствие тренированности способно изменить ритм сердца женщины при небольшой физической нагрузке (бег или ходьба) до 15 ударов/минуту, не более. Спортсменка даже не заметит этих усилий, ее пульс останется стабильным.
Если же даже пешая прогулка заставляет частить пульс – это признак формирующейся патологии внутренних органов. Нужно обследование с нагрузочными тестами для выявления причины
Причем, обследование требует осторожности, поскольку при чрезмерных нагрузках возможна спонтанная остановка сердца
Тренировках, физических нагрузках
Нормальный пульс у тренированной женщины зависит от степени подготовленности спортсменок и величины предлагаемых нагрузок. Чем сильнее приходится напрягаться, тем выше пульс и артериальное давление. Подготовленная спортсменка демонстрирует постепенное повышение показателей до достижения оптимального сердцебиения, необходимого для нормального питания и кислородоснабжения тканей. Достигнутый предел здоровая женщина не ощущает.
У неподготовленных спортсменок все наоборот: пульс растет хаотично, оптимального питания не наблюдается. Если ритм сердца не сочетается с артериальным давлением, возникает кардиогенный шок (давление резко падает на высоте пульса). Состояние острое, опасное, почти со 100% летальностью. Поэтому тренировки должны идти строго по графику, под контролем опытного наставника.
После еды
Обильная еда, особенно переедание, провоцируют тахикардию. Это не является нормой и требует детального обследования. Оптимальная ситуация не дает увеличения ЧСС даже при интенсивном поглощении пищи.
Скорее всего, речь идет о латентно текущей ишемической болезни сердца, энцефалопатии, недостаточности функции печени, почек.
В ночное время
Во время сна ЧСС понижена – это царство вагуса (блуждающего нерва): падает концентрация гормонов, создающих настроение (кортизол, адреналин, норадреналин, дофамин), пульс у женщин замедляется до 50-55 ударов /минуту.
Быстрая фаза сна предполагает физиологическое учащение ритма сердца, не превышающее нормальные показатели, к 8 утра ЧСС достигает пика, женщина просыпается. Изменить ритм во время отдыха способны инфекции, простуды, сопутствующие заболевания, которые требуют медицинской помощи.
Мнение опытного врача-терапевта
Многие люди ищут ответы на вопросы, как снизить высокий пульс и какие показатели считаются нормой. Александр Шишонин отметил, что для каждой возрастной категории пациентов установлены свои нормы.
Итак, нормальный пульс для взрослых – 60-70 ударов в минуту. Если у человека пульс – 80, то это также не считается патологией. Ниже или выше указанных цифр – это уже отклонение. Как отмечает доктор Шишонин, низкий пульс более опасный для здоровья человека, чем высокий.
В медицине низкий пульс называют брадикардией, высокий – тахикардией. Гипертония часто сопровождается учащенным пульсом. При гипоксии нарушается работа головного мозга, в том числе и сосудистого центра. Для того чтобы организм нормально работал, головной мозг отдает приказ, в результате чего повышается давление или пульс, то есть частота сердечных сокращений.
Рекомендация. Для того чтобы снизить высокий пульс, если он возник на фоне гипертонии, спровоцированной шейным остеохондрозом, можно использовать гимнастику для шеи, разработанную доктором Шишониным. Простые упражнения способствуют насыщению мозга кислородом, в результате чего пульс автоматически снижается.
Природой так заложено, что центры, регулирующие наше дыхание и сердцебиение, работают совместно, поэтому при тахикардии возникает так называемое поверхностное дыхание. И стоит человеку только начать сознательно глубоко вдыхать, с паузой на вдохе и выдохе – он заметит, что через 5 мин. такого дыхания тахикардия снизится и ему станет легче.
В экстренных случаях, когда показатели биения сердца достигают 180-200 уд/мин, нужно, вызывать скорую помощь. До ее приезда необходимо вызвать рвоту, после чего глубоко выдохнуть и вдохнуть носом. Также полезно в течение нескольких секунд сильно надавливать на область внутреннего угла глазного яблока. Легкий массаж шеи в данном случае также не помешает. Эти простые действия помогут снизить пульс до допустимых показателей.
Влияние медикаментов
Многие лекарства как по рецепту, так и без рецепта, увеличивают частоту сердечных сокращений. Иногда мужчины принимают препараты с целью увеличения частоты пульса, но в других случаях учащенное сердцебиение является отрицательным побочным эффектом медикаментов.
Если учащается пульс из-за лекарств, также есть сопутствующие симптомы:
- головокружение;
- грудная боль;
- учащенное сердцебиение.
Какие препараты могут повысить ЧСС:
- Лекарства от астмы. Многие из них вызывают учащенное сердцебиение, включая вдыхаемые кортикостероиды, альбутерол, агонисты бета-2 пролонгированного действия, модификаторы лейкотриенов и пероральные метилксантины.
- Антибиотики. Азитромицин (Зитромакс) – это антибиотик, который может ускорить сердцебиение. Другие антибиотики, такие как левофлоксацин, амоксициллин и ципрофлоксацин, также могут изменить ЧСС. Это чаще случается, когда есть болезнь сердца.
- Лекарства от кашля, простуды и аллергии. У многих безрецептурных противоотечных средств есть псевдоэфедрин или фенилэфрин. Эти ингредиенты могут вызвать учащенный пульс или повысить кровяное давление.
- Антидепрессанты. Некоторые лекарства, используемые для лечения депрессии, могут поднять сердечный ритм. Они включают ингибиторы обратного захвата серотонина и норэпинефрина.
- Если есть проблемы с сердцем, необходимо поговорить с кардиологом, прежде чем принимать какие-либо рецептурные или безрецептурные лекарства.
Примечание!
Некоторые добавки могут вызвать быстрое или нерегулярное сердцебиение. Примеры включают горький апельсин, валериану, боярышник, женьшень и эфедру.
Чем опасна брадикардия?
Уменьшение ЧСС может вызвать сердечную недостаточность, хронические приступы брадикардии, образование тромбов.
Сердечная недостаточность
Развивается редко, когда снижение ЧСС значительное (менее 40 в минуту). Брадикардия приводит к недостаточному сердечному выбросу, а это значит, что сердце больше не может снабжать кислородом все органы и системы организма на должном уровне. При этом в первую очередь страдает головной мозг и само сердце. Также возрастает риск развития ИБС и инфаркта миокарда, возможно возникновение обмороков и остановка сердца.
Образование тромбов
При длительной или часто возникающей брадикардии с нерегулярным ритмом в результате замедления движения кровотока в камерах сердца происходит сгущение крови и постепенное образование тромбов. При их попадании в сосуды головного мозга или сердца возникают инсульты и инфаркты.
Хронические приступы брадикардии
Когда причину брадикардии установить и устранить не удается, возникают приступы, которые снижают качество жизни и сложно поддаются коррекции. Во время приступа пациента беспокоит слабость, головокружение, снижение работоспособности. Иногда возможны обмороки.
Норма пульса у женщин – стандартные показатели и особенности
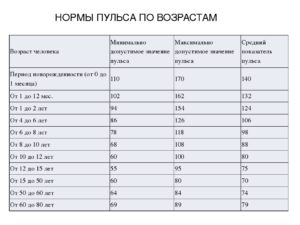
На протяжении жизни в организме человека происходят серьезные процессы и возрастные преобразования.
К таковым относится функционирование сердечной системы, сосудов, баланс гормонального фона, частота сердечного ритма, пульса.
Изменение таких показателей зависит от физической активности, индивидуальных особенностей, сопутствующих болезней. Норма пульса у женщин определена общепринятыми показателями, которые изменяются в период беременности.
Понятие ЧСС
В официальной медицине принято разделять основные понятия частоты сокращений сердечной мышцы и пульса. Хотя люди ошибочно сравнивают их.
https://youtube.com/watch?v=ROEyc0drhWU
Нормальным пульсом у взрослого человека (женщины, мужчины) принято называть частотность увеличения артериального просвета по ширине, которое наблюдается при активной сердечной деятельности непосредственно в момент выброса крови. Он легко прощупывается при тактильном контакте с местами на теле, отличающимися тонкой кожей. Примером выступают виски, локтевые сгибы, шея, запястья.
Если же говорить про частоту сокращений сердца, она представлена количеством сжимаемых движений, которые осуществляют сердечные желудочки за период в 1 минуту.
При диагностировании аритмии биение сердца увеличивается, но при этом существенно понижается пульсация.
Пульс в норме у женщин – стандартные показатели
При обследовании у кардиолога пациентки часто интересуются, каков нормальный пульс. Данный показатель зависит от целого комплекса факторов, которые необходимо обязательно учитывать:
- возраст женщины;
- соответствие веса к росту;
- физическая активность (усиленная или недостаточная);
- протекающие болезни, особенно те, которые связаны с нарушением деятельности сердца, сосудистой системы.
Норма пульса у женщин в минуту независимо от возрастного предела варьируется между 60 и 90 ударами. Однако такие обозначения являются общепринятыми, ввиду физиологических особенностей и индивидуального строения организма могут несколько отличаться.
Показатели в состоянии покоя
Стандартное определение пульса у прекрасного пола молодого и среднего возраста в полностью спокойном состоянии стандартно определяется 60–90 ударами, как и обозначено ранее. Но такой диапазон представлен в широких пределах. Для девушек допустимо 70–85 ударов/мин, у пожилых леди такие пределы могут снизиться до отметки в 65. Существенное снижение происходит в следующих ситуациях:
- малоподвижность;
- сбои и кардинальные изменения гормонального уровня;
- изменение работы сердца, нервной системы.
Важно! Подобные преобразования в организме оказывают прямое действие на сокращения сердечной мышцы
Особенности состояния пульса при ходьбе
Даже при незначительных физических нагрузках (банальные приседания), особенно если они нерегулярны, ЧСС непременно изменяется относительно привычной для взрослой женщины нормы.
Обычная ходьба активирует работу мышечной массы на руках и ногах, на что уходит определенное количество энергии.
На фоне ускоренного метаболизма и кровообращения ткани сильнее обогащаются кислородом, что влечет повышение ЧСС.
Рекомендуется уделить больше внимания здоровью, перейти на умеренную физическую активность, придерживаться здорового образа жизни.
Важно! В таких ситуациях возникает риск развития болезней сердца, сосудов. Правильным решением станет пересмотр и изменение регулярного рациона, полный отказ от вредных привычек, избегание стрессовых ситуаций
Зависимость ЧСС от занятий йогой
Этот вид спорта принято разделять на несколько видов. Одни упражнения направлены на гармонизацию и расслабленность организма. Суть других заключается в повышенных физических мероприятиях, в активной проработке максимальной гибкости.
Подобная проверка на выносливость может стать причиной повышенного сердцебиения. В таком случае пульс считается нормальным у женщин любого возраста в пределах до 120 ударов/мин.
Если йога выполняется правильно, от тренировок достигается положительный эффект в виде:
- восстановления обмена веществ;
- нормализации кровотока;
- минимизации количества холестериновых бляшек в сосудах;
- укрепления иммунитета;
- снижения напряжения, достижения полной удовлетворенности и спокойствия;
- активного кислородного обогащения тканей.
Как правильно мерить артериальное давление
Прибор для измерения артериального давления называется тонометром. Для домашних измерений используют приборы двух типов ручные и автоматические.
Ручные приборы работают по механическо-акустическому типу: они позволяют прослушать звуковые колебания, идущие от внутренних органов. Механические устройства фиксируют точные измерения и имеют длительный срок эксплуатации. Единственный минус тонометра – сложность в его эксплуатации (с первого раза не каждый человек может снять показания).
Автоматическое устройство просто использовать: достаточно нажать кнопку и дождаться показаний на экране. Стоимость тонометров этого типа выше, чем у механических. Автоматические тонометры могут давать погрешности в измерениях.
Правила подготовки к измерению артериального давления:
- отказаться от курения и потребления пищи на 30 минут;
- принять удобное положение: сидя с опорой на спинку стула или дивана;
- обнажить область предплечья;
- положить руку на опору и расслабить ее;
- проверить состояние прибора: на его проводах не должно быть перекрутов и узлов.
Инструкция, как измерить давление ручным тонометром:
-
Закрепить на руку манжету так, чтобы между ней и поверхностью предплечья было расстояние в 1 палец.
-
Установить стетоскоп на локтевом сгибе, чуть подогнав его под манжету.
-
Вставить в уши слуховые наконечники.
-
Интенсивно сжимать разжимать грушу тонометра, чтобы нагнать воздух в манжету.
-
Внимательно вслушиваться в звуки, исходящие от мембранных наконечников. Первые толчки покажут, на каком уровне находится систолическое давление.
-
Повторить накачивание до тех пор, пока стрелка на циферблате не поднимется выше 30 мм.рт.ст. Момент исчезновения тонов укажет на значение диастолического АД.
Процедуру нужно будет повторить через 2 минуты. Затем рассчитать среднее значение между двумя показаниями.
Причины неправильного измерения давления ручным прибором:
-
неверное положение тела – стоя или лежа;
-
слишком сильное нагнетание воздуха в манжету;
-
неподходящая по размеру манжета.
Электронным прибором измерения производить проще. Поэтому врачи рекомендуют его приобретать всем пациентам с диагнозом гипертония или гипотония. Правила, как мерить давление автоматическим устройством:
-
Соединить края манжеты и надеть ее методом кругового обматывания. Манжета должна располагаться на 2-2,5 см выше локтевого сгиба.
-
Запустить устройство нажатием кнопки.
-
Дождаться пока аппарат накачает и спустит воздух.
-
Первая цифра, появившаяся на экране тонометра, укажет верхнее, а вторая – нижнее давление.
Чтобы точно измерить давление, нужно правильно подготовиться к процедуре и убедиться в том, что манипуляции были проведены верно. Большинство людей (особенно преклонного возраста) стараются снимать показания как можно чаще. Но это неверно и показания, полученные в ходе частых измерений, сбивают лечащего врача. Правильно измерять давление дважды в сутки: в утреннее и вечернее время. Если показания сильно отличаются от нормальных, то нужно немедленно обратиться к кардиологу. Стабилизировать АД должен врач.
Профилактика скачков артериального давления
Недостаточно знать, что такое артериальное давление и как его измерять
Важно обладать информацией, как не допустить прогрессирования болезни или избежать ее осложнения
Есть много общих причин, почему развивается гипертония и гипотония: стресс, наследственные факторы, затяжная депрессия. Но есть и отдельные рекомендации, как не допустить развития того или иного заболевания.
Чтобы предупредить гипертонию, необходимо:
-
скорректировать массу тела;
-
отказаться от курения и алкогольных напитков;
-
убрать из рациона соль;
-
вести активный образ жизни»
-
выстроить режим дня
Профилактика гипотонии включает в себя отказ от слишком строгих диет, полноценный сон (не менее 8-9 часов), регулярные прогулки на свежем воздухе, прием успокоительных средств при нервном перенапряжении.
Артериальное давление может отклоняться от нормы 120/80 мм.рт.ст в большую или меньшую сторону. Говорить о развитии гипертонии или гипотонии можно лишь тогда, когда значения не соответствуют общеустановленным более, чем на 20%. Лечением и диагностикой этих болезней должен заниматься кардиолог. Самостоятельно не получится добиться стабилизации АД, потому что необходимо знать точную причину патологии.
Список источников: