Развитие плода по неделям беременности: чудо новой жизни[1]
Содержание:
Как должен развиваться малыш?
Рост и вес ребенка – практически самые важные показатели его развития, по которым доктор может судить о благополучном течении беременности.
Активный рост малыша начинается с 8-ой недели беременности – до этого он считается эмбрионом и только начинает приобретать человеческие очертания.
Интенсивный рост говорит о правильном развитии малыша, в то время как его задержка может указывать на наличие патологий или даже замершую беременность.
Норма развития – это практически точное соответствие показателям, приведенным в таблице ниже. Допустимым расхождением считается показатель, отличающийся не более чем на 2 недели от вашего срока беременности в одну или другую сторону.
Не стоит пытаться самостоятельно сверить имеющиеся у вас данные с представленной таблицей, так как вывод о соответствии развития плода норме может сделать только врач, руководствуясь совокупностью всех данных.
Как считается срок беременности при ЭКО
При естественном зачатии точно установить момент наступления беременности невозможно, особенно если будущие родители живут насыщенной половой жизнью. В случае с экстракорпоральным оплодотворением точная дата образования эмбриона известна, так как этот процесс проходит в строго контролируемых условиях. Однако, для определения сроков беременности при ЭКО могут использоваться сразу несколько методов расчета:
- Эмбриологический. Данный метод применяется врачами-репродуктологами и основан на том, что началом отсчета беременности является именно получение жизнеспособного эмбриона, время которого точно известно. После оплодотворения яйцеклетки в инкубаторе полученный из нее зародыш переносится в матку будущей мамы не сразу, а через 3-5 дней – по достижении им стадии бластоцисты. Этот временной отрезок также учитывается при определении сроков беременности. Из-за высокой точности этого метода анализ на ХГЧ, позволяющий установить факт успешного наступления беременности, пациенткам назначается уже на 2 неделе после процедуры.
- Акушерский. Этот метод является универсальным, он применяется для определения сроков беременности не только после ЭКО, но и после естественного оплодотворения. При акушерском способе начальной точкой гестации считается первый день последней менструации. Поэтому расхождение с реальным сроком беременности составляет около 2 недель. Использование менее точного акушерского метода при ЭКО обусловлено тем, что он является стандартом для всех медицинских учреждений. Поэтому, если будущая мама после ЭКО обратится за помощью в другую клинику, это исключит ошибки в сроке определения беременности. Акушерский способ позволяет достаточно точно определить срок родоразрешения – для этого от даты последней менструации отнимаются 3 месяца и прибавляются 2 недели.
- Гинекологический. Срок беременности врач может определить и по результатам гинекологического осмотра женщины. Однако, этот способ эффективен только до 10-14 недели гестации, так как в начальный период развитие эмбриона происходит у женщин практически одинаково и ошибки в данном случае маловероятны. Врач определяет срок беременности по размерам матки и положению ее дна, степени подвижности плода. Начиная со второго триместра развитие ребенка проходит более индивидуально, поэтому точность гинекологического метода снижается – врач сможет назвать лишь приблизительные сроки.
- Ультразвуковое обследование (сонография). УЗИ является стандартной диагностической процедурой для всех беременных женщин независимо от того, зачали они естественным или искусственным способом. Стандартом предусмотрено 3 прохождения этого исследования – на 11-14, на 18-21 и на 30-34 неделях беременности. Однако, женщинам, прошедших процедуру ЭКО, УЗИ может назначаться чаще. До 8 недели гестации сонография позволяет довольно точно определить возраст плода по различным физиологическим критериям – массе, длине, копчико-теменному размеру, толщине воротниковой зоны, окружности головы, живота и т. д. Далее эмбрион начинает развиваться более индивидуально, поэтому эффективность данного метода снижается. Он начинает использоваться главным образом для оценки соответствия параметров плода установленным нормам.
- Анализ на ХГЧ. Хорионических гонадотропин (ХГЧ) – гормон, который начинает выделяться плацентой практически сразу после имплантации эмбриона в матку женщины (примерно через 5-6 дней после переноса). Так как в первые дни это вещество вырабатывается в малых количествах, анализ на его содержание назначается на 4 неделе гестации. Тест на ХГЧ является вспомогательным методом определения сроков беременности. Это связано с тем, что концентрация этого гормона в организме женщины подвержена значительным колебаниям под воздействием различных факторов и не может дать точных данных.
Приблизительно рассчитать срок беременности при ЭКО женщина может и самостоятельно по шевелению плода. Как правило, активно двигаться будущий малыш начинает на 19-20 неделе. Поэтому, если будущая мама ощущает отчетливые толчки ребенка, в большинстве случаев это означает, что половина срока вынашивания уже прошла.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
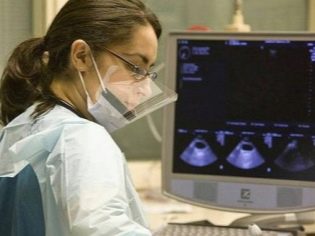
Виды УЗИ плода
Привычный всем снимок УЗИ — черно-белое плоское изображение с понятными только специалисту пятнами и точками, — это результат УЗ-исследования, проводимого в двух измерениях: по ширине и высоте (2D УЗИ). Таким аппаратом сегодня оснащена практически каждая женская консультация.
Трехмерное УЗИ плода или 3Д УЗИ при беременности — более информативный и современный метод диагностики, дающий высококачественное изображение плода в объеме и цвете. Снимок, получающийся при 3D УЗИ, представляет собой практически фото плода, на котором можно разглядеть черты лица ребенка и даже его мимику.
Услугу трехмерного УЗИ предлагают сегодня многие платные медицинские центры
При выборе клиники следует обращать внимание на квалификацию доктора, ведь грамотная интерпретация результатов– важнейший этап скрининга. В «МедикСити» УЗ-диагностикой занимаются только высококлассные специалисты с большим практическим опытом
4Д УЗИ при беременности по качеству изображения схоже с трехмерным. Однако здесь при получении информации подключается еще один фактор — реальное время. В процессе исследования можно не только рассмотреть плод в подробностях и отследить его движения, но и записать увиденное на диск или другой носитель. То есть, у родителей будет не просто снимок, а видеозапись с малышом еще до его рождения.
Пациентки «МедикСити» могут пройти обычное, трехмерное и 4D УЗИ в нашей клинике — по предварительной записи, в удобное время, без очередей.
1
3D-УЗИ при беременности
2
3D-УЗИ при беременности
3
3D-УЗИ при беременности
Беременность — особенное время в жизни женщины, полное как радостных ожиданий, так и тревог. Без сомнения обращайтесь за помощью к специалистам — наши высокопрофессиональные врачи помогут вам в решении всех медицинских вопросов!
Беременность по неделям: развитие и ощущение
О своей беременности женщина даже и не подозревает. Никакие анализы или УЗИ исследования ее не показывают. Дело в том, что акушеры гинекологи начинают вести отсчет строка, уже с первого дня начала последней менструации. Длится этот прекрасный период в норме 40 недель, и каждая из них по-своему незабываемая. После посещения врача, можно узнать о предстоящей дате родов.
Развитие фоликула
1 неделя беременности
На первой неделе с организмом женщины пока еще ничего не происходит. Все изменения связаны с ежемесячным циклом. Слизистая матки отторгает отмершие клетки и готовиться к выработке тысячи других. Именно в этот период начинает созревать яйцеклетка, от которой зависит будущая беременность.
Ощущения: Никаких изменений пока не происходит, женщина может чувствовать недомогания связанные с менструацией — это головокружение, тошнота, боль в области живота
Развитие плода — 1 неделя беременности
2 неделя беременности
На второй неделе яйцеклетка уже созрела, и в конце этого периода произойдет овуляция. Именно в это время, созревшая яйцеклетка, при встрече со сперматозоидом в маточной трубе, может оплодотвориться. Время жизни яйцеклетки составляет 24 — 48 часа.
Ощущения:
- В конце второй недели, в момент овуляции, у женщины может слегка болеть живот, даже не болеть, а тянуть
- Могут появиться выделения кровянистого цвета
- Именно на второй неделе у женщины повышается либидо, что и способствует появлению новой жизни
Плод на 2 неделе беременности
3 неделя беременности
В этот период организм всегда готовится к возможности наступления беременности. Происходят изменения в толщине эндометрия матки. Она становится более толстой, откладывая необходимые для зародыша витамины, питательные вещества и минералы.
Если все хорошо, и яйцеклетка встретилась со сперматозоидом, на месте фолликула образовывается так называемое желтое тело. Именно от него зависит выработка гормонов, отвечающих за сохранение беременности.
Ощущения: На третьей недели беременности, каких-то новых ощущений пока нет. Но это не касается очень чувствительных женщин. У них может появиться повышенная сонливость, частая смена настроения, тянущие боли внизу живота, может набухнуть грудь.
Размеры головки плода
Эти параметры крайне важны для новорожденного. Головка – часть тела, которая первой проделывает дорогу для продвижения наружу. Она расширяет родовой путь, чтобы тело малыша беспрепятственно вышло на свет.
Нормальным показателям должны соответствовать несколько параметров-показателей (среднестатистические значения, незначительные отклонения в стороны «+» / «-» допустимы):
Случается, что наблюдают серьезные отклонения от нормы, но при тщательном изучении можно понять, что таковы особенности организма у ребенка, наследственность и прочее. В последнее время замечено, что участились случаи рождения крупных детей. Потому если вы получили «оригинальные» параметры вашего малыша, дождитесь заключительных результатов обследования от вашего доктора. Скорее всего, это повод гордиться, а не расстраиваться, что ваша кроха «не такая, как все».
Чтобы вовремя проконтролировать размеры головки и всего плода, используют элементарную и безвредную процедуру ультразвукового исследования.
Оплодотворение: когда оно происходит?
Во время каждого нормального менструального цикла одна яйцеклетка (реже — две) выделяется из яичника. Это происходит примерно через 14-16 дней с начала последней менструации. Выход яйцеклетки из яичника называется овуляцией. Она захватывается пальцевидными выростами в воронкообразном конце одной из маточных труб.
При овуляции слизь в шейке матки становится более жидкой и эластичной, что позволяет сперматозоидам быстро проникать в матку. В течение 5 минут сперма может перемещаться из влагалища через шейку матки в ее полость и оттуда в середину маточной трубы — обычное место оплодотворения. Клетки, выстилающие маточную трубу, способствуют слиянию половых клеток.
После оплодотворения крошечные, похожие на волосы реснички, выстилающие маточную трубу, продвигают оплодотворенную яйцеклетку (зиготу) к матке. Клетки зиготы многократно делятся, когда она движется вниз по фаллопиевой трубе к матке. Этот процесс занимает в среднем 3-5 дней.
В матке клетки продолжают делиться, превращаясь в бластоцисту. Она имплантируется в стенку матки примерно через 6 дней после оплодотворения.
Развитие плода по неделям беременности: УЗИ-диагностика в каждом триместре
Плановые ультразвуковые исследования проводятся каждый триместр для динамики развития плода и своевременного обнаружения патологических процессов в организме матери.
Первое обязательное УЗИ проводится в период с 10 по 14 неделю
Цели скрининга:
- определить количество плодов и их местоположение. Иногда при многоплодной беременности один из зародышей прикрепляется к эндометрию матки, а другой начинает развиваться внематочно, поэтому ультразвуковое исследование на этом этапе проводится особенно тщательно;
- по толщине ТВП и длине носовой кости подтвердить или опровергнуть наличие патологий (синдрома Дауна, аномального формирования нервной трубки);
- оценить состояние плаценты;
- проследить динамику развития плода, составить параметры его анатомии;
- исключить риск выкидыша и определить приблизительный срок родов.
В зависимости от срока, нормы показателей и параметров варьируются, что позволяет с точностью до 90% определить патологии формирования и назначить нужное лечение или рекомендовать искусственное прерывание беременности.
Второй УЗИ-скрининг рекомендуется пройти на 18-24 неделе вынашивания
Задача второй плановой диагностики:
- подтвердить развитие плода и исключить аномальные отклонения;
- определить место крепления плаценты, ее толщину, плотность;
- исключить риск выкидыша.

От «качества» и местоположения плаценты зависит не испытывает ли малыш внутри утробы кислородного голодания. Шейка матки не должна раскрываться раньше предродовой деятельности, поэтому если есть предпосылки к раскрытию, назначается лечение или на шейку накладываются швы.
УЗИ 30-34 неделя
Формирование ребенка практически завершено, он активно двигается, обладает живой мимикой. Задача УЗИ на этом сроке снизить осложнения в родах, для этого проверяются:
- скорость маточного кровотока и количество околоплодных вод;
- расположение и структура плаценты;
- параметры плода: размер и вес, а также его положение.
Для проведения УЗИ сердечной мышцы и кровотока используют допплер. При помощи специального прибора проверяется циркуляция крови в сосудах сердца, пуповины и плаценты для определения пороков развития.
По желанию родителей можно узнать пол малыша. Если беременность многоплодная оцениваются параметры каждого плода для облегчения родового процесса пациентки. УЗИ во время беременности по неделям проводится трансвагинальным (влагалищным датчиком) или трансабдоминальным (через брюшную стенку) способом.
Эмбрион 1 неделя
Зигота всё ещё находится в маточной трубе на пути в матку. Маточные трубы выстланы ворсинками, двигающими яйцеклетку в сторону матки. Если в течение определённого времени зигота не попадёт в матку, она может прикрепиться к стенке маточной трубы. В этом случае говорят о внематочной беременности – опасном для здоровья и жизни состояния.
Во время оплодотворения сперматозоид приносит свои 23 хромосомы, которые соединяются с 23 хромосомами в яйцеклетке. Причем в зависимости от того, будет ли сперматозоид содержать в себе Х или У хромосому, зависит пол будущего ребёнка.
После оплодотворения и образования зиготы проходит около 30 часов. Оплодотворённая яйцеклетка начинает делиться. Этот процесс называется дробление, так как при незначительном увеличении объёма число клеток растёт в геометрической прогрессии и их размер уменьшается. Из 1 образуется 2, из 2 получается 4 и т.д. С увеличением массы клеток гаструла превращается в морулу. Морула выглядит как шаровидное скопление клеток. К 7 дню после оплодотворения морула превращается в бластулу. В центре зародыша появляется полость, заполненная жидкостью, или бластоцель. Бластула попадает в полость матки и погружается в слизистый слой. Этот процесс называется имплантацией и проходит с участием внешней оболочки бластулы, которая называется трофобласт. После имплантации клетки трофобласта начинают продуцировать хорионический гонадотропин – важный гормон, поддерживающий беременность. Хорионический гонадотропин можно определить в моче, где его присутствие определяется с помощью экспресс теста на беременность. К концу первой недели размер эмбриона всего 0.3 мм.
Эмбрион. 6 недель с момента оплодотворения.
На 6 неделе уже можно различить черты будущего лица. Развиваются конечности, пальчики. Малыш начинает совершать первые движения. На радужной оболочке образуется пигмент, обуславливающий цвет глаз. На 6 неделе сердцебиение эмбриона можно увидеть и услышать с помощью ультразвукового сканнера или УЗИ. Плацента полностью сформирована. Формируются зачатки лёгких, почек, половых желез, желудка и кишечника. Околоплодные воды уже окружают эмбрион. 6 неделя беременности в западных странах считается оптимальным временем для первого визита к врачу-гинекологу. Необходимо сделать УЗИ, сдать ряд анализов, пройти осмотр узких специалистов.
Диагностика беременности
В современной медицине есть два основных метода для диагностики беременности на ранних этапах. После первых дней задержки менструации, анализ на уровень ХГЧ (хорионический гонадотропин человека) помогает установить наличие или отсутствие беременности.
ХГЧ — это гормон, начинающий вырабатываться сразу после имплантации плодного яйца стенке матки. Для диагностики можно использовать как простой тест на беременность, так и лабораторный анализ. Последний метод помогает не просто получить результат о наличии или отсутствии беременности, но и установить точный срок.
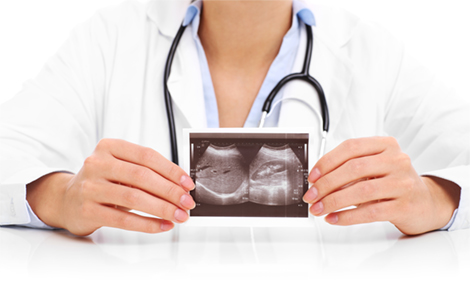
 Также весьма распространенный способ диагностики — это ультразвуковое исследование. УЗИ помогает собрать необходимую информацию о нюансах протекания беременности: развитии эмбриона, сроке, возможных патологиях и отклонениях и т.д. Также мониторинг дает представление о размерах плодного яйца. Многочисленные исследования позволили установить то, какой диаметр характерен для каждого триместра беременности.
Также весьма распространенный способ диагностики — это ультразвуковое исследование. УЗИ помогает собрать необходимую информацию о нюансах протекания беременности: развитии эмбриона, сроке, возможных патологиях и отклонениях и т.д. Также мониторинг дает представление о размерах плодного яйца. Многочисленные исследования позволили установить то, какой диаметр характерен для каждого триместра беременности.
Однако часто на первых неделях встречаются ошибки при установлении срока и величины плодного яйца. Например, если плодное яйцо 3 мм, срок установить очень сложно.
Увидеть плодное яйцо на мониторе УЗИ-аппарата можно не раньше, чем спустя неделю после задержки. В этот период оно занимает уже ¼ всего пространства матки и хорошо визуализируется. Что касается эмбриона, то на таком раннем сроке его еще не видно.
Из-за неточности определения размеров на ультразвуковом исследовании, многие специалисты советуют проводить тест на ХГЧ. Стоит учесть, что по окончанию первого триместра колебания в росте гормона меняются, а исследование становится менее информативным.
С каждой последующей неделей, плод становится все более крупным. Таким образом, УЗИ-мониторинг приобретает большую эффективность и позволяет следить за процессом более детально. Уже через 20 дней плодное яйцо занимает 1/3 полости матки. На 10-й неделе у плода можно рассмотреть руки, ноги, головку и туловище.
Возможные проблемы и их причины
При беременности женщины становятся невероятно чувствительными, особенно ко всему, что касается развития и здоровья малыша. Если особых проблем на ранних сроках нет, женщина ни на что не жалуется, то до 10-13 недели на УЗИ отправляться необходимости нет. В указанные сроки обычно и происходит первая «встреча» мамы с малышом.
Естественно, важной темой для обсуждения на женских форумах и в сообществах родителей становится именно КТР плода и все связанные в этим вопросы и проблемы. Наиболее распространенные из них следует рассмотреть более детально
КТР меньше нормы
Эта ситуация встречается часто, именно она и вызывает наибольшее количество страданий и переживаний у будущих мам. Отставание копчико-теменного размера от нормы может быть и физиологическим, и патологическим. К примеру, на 11 неделе малыш по размеру КТР едва приблизился к 10 неделе. Естественно, беременная начинает расстраиваться и искать причины такого явления.
Не все так плохо, говорят специалисты. Ведь наиболее часто причина кроется не в патологиях плода и не в заболеваниях мамы, а в банальной ошибке, которая закралась в подсчете срока беременности. Когда женщина обращается к гинекологу по поводу задержки месячных, и врач подтверждает факт беременности, он ведет отсчет от первого дня последних месячных.
Если же женщина ошиблась с датой, то срок будет установлен неверно. Если овуляция опоздала или имплантация плодного яйца в полость матки произошла позже, то ТРК будет меньше нормы как раз на тот срок, на который и произошло опоздание.
Проверить или опровергнуть эту версию поможет повторное УЗИ, которое обычно назначается через неделю-полторы после первого ультразвукового сканирования. КТР при ошибке в исчислении срока будет возрастать соразмерно фактическому сроку, и дальнейшее ведение беременности будет осуществляться по откорректированным данным.
Причиной отставания копчико-теменного размера от существующих нормативных значений может быть и гибель плода. Если малыш по каким-то причинам перестал развиваться, а выкидыш не произошел, его КТР будет на том уровне, на котором он находится в момент гибели.
Если срок еще маленький, и достоверно определить факт сердцебиения плода затруднительно, то повторное УЗИ желательно провести через 5-6 дней, чтобы убедиться в том, что малыш не растет.
В этом случае показано акушерское выскабливание полости матки или медикаментозное прерывание беременности без хирургического вмешательства (при сроке плода менее 6 недель). Возможно дальнейшее лечение антибиотиками.
При акушерском выскабливании образцы тканей эмбриона берут на генетический анализ, чтобы установить причину его гибели. Чаще всего она кроется в тотальных хромосомных нарушениях, при которых дальнейшее развитие эмбриона оказалось невозможным.
Отставание в значениях КТР более, чем на две недели — повод для более детального обследования. Если кроха жив и развивается, но его копчико-теменной размер существенно отличается от нормы, причина может быть скрыта в гормональном фоне мамы.
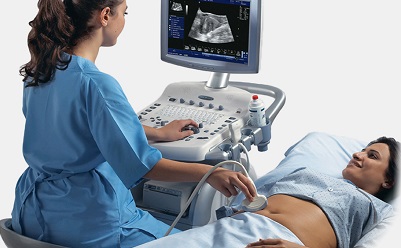
Сроки проведения УЗИ плода
На каких сроках (триместрах) беременности делают УЗИ — один из основных вопросов, интересующих будущих родителей.
Согласно приказу Министерства здравоохранения Российской Федерации №457 от 28 декабря 2000 года, в обязательное обследование беременных женщин наряду с проведением биохимического скрининга (анализ крови на содержание специфических белков) входит УЗИ, которое проводится на сроке 11-13 недель, а также 2 морфологических УЗИ во втором и третьем триместрах. Всего за период беременности проводится трехкратное скрининговое УЗ-обследование.
Плановые УЗИ плода по неделям беременности делают в следующие сроки:
- скрининг 1 триместра — в 11-13 недель;
- скрининг 2 триместра — в 20-24 недель;
- скрининг 3 триместра — в 32-34 недели.
Дополнительные (внеплановые) УЗ-исследования могут проводиться по рекомендации врача на любом сроке беременности. Это не должно пугать пациентку, поскольку УЗИ не оказывает вредной нагрузки на организм. Повторные процедуры могут назначаться для уточнения диагноза либо, при обнаружении той или иной патологии беременности, для принятия необходимых мер по улучшению состояния здоровья женщины и плода.
Первое УЗИ плода помогает установить точный срок беременности, получить данные о размере и количестве эмбрионов, услышать сердцебиение плода, оценить степень его развития, обнаружить возможные отклонения.
Частота сердечных сокращений, формирование носовой кости, толщина воротниковой области и копчико-теменной размер (КТР) — крайне важные параметры, по которым судят о формировании плода. Существенные отклонения от норм вкупе с соответствующими результатами лабораторных анализов будут указывать на наличие патологии беременности.
Важно! Расшифровкой скрининга должен заниматься профессионал. Только так вы можете быть уверены, что никакая патология беременности не осталась незамеченной
Попытки самостоятельно оценить результаты УЗИ не дадут объективной картины происходящего и лишь добавят тревог в и без того эмоционально сложный для будущих родителей период.
На втором УЗИ при беременности врач-гинеколог проверяет, соответствуют ли размеры плода текущему этапу беременности. Оцениваются длина конечностей ребенка, размеры его головы, внутренних органов, объемы груди и живота и т.д
Не менее важно в этот период проследить, нормально ли развиваются внутренние органы, позвоночник, сердечно-сосудистая система
Также во время УЗИ-скрининга 2 триместра оценивается состояние стенок и шейки матки, придатков, расположение, толщина и структура плаценты, число сосудов в пуповине.
1
УЗИ плода
2
УЗИ плода
3
УЗИ плода
Третье УЗИ плода — ключевое. На этом этапе врач тщательно анализирует соответствие анатомического и функционального состояния плода нормам скрининга для данного периода беременности. Чрезвычайно важным является выявление поздних пороков развития.
Если результаты скрининга 3 триместра показывают некоторую задержку в развитии плода, пациентке назначается дополнительная диагностика (оценка кровотока в сосудах матки, эмбриона и пуповины). Также доктор анализирует состояния системы «матка-плацента-плод»
Пристальное внимание при этом уделяется плаценте — зоне ее прикрепления, степени зрелости и толщине
Определение пола ребенка при третьем плановом скрининге по точности достигает 90%.
Более подробную информацию о пренатальных скринингах вы можете прочитать здесь.
Внеплановые УЗИ при беременности проводятся, если:
- пациентка испытывает боли внизу живота;
- перенесла инфекционное заболевание;
- не ощущает шевеления плода после 20-й недели;
- имеет кровянистые и иные выделения;
- началась преждевременная родовая деятельность;
- появились схватки на сроке 36-40 недель;
- имеются другие осложнения беременности.
Сердцебиение плода по неделям
Почти с самого момента зачатия у малыша начинает биться сердечко. В начале своего развития, это практически неслышные сокращения. Уже с 7 недели, увидеть как бьется сердечко плода можно при помощи УЗИ. Именно по частоте сердцебиения, опытный врач, может установить срок беременности и какого пола будет будущий малыш.
- До 6 недели сердце бьется не чаще 80 ударов в минуту
- С 6 — 8 недели его ритм ускоряется до 159 ударов
- На 9 неделе еще быстрее, от 170 до 190 ударов
- С 10 — 11 недели сердечный ритм уже нормализуется и составляет 165 ударов
- С 14 недели, и до самых родов, частота сердечных сокращений составляет 157 ударов в минуту