Узи на 12 неделе беременности
Содержание:
Как проводится и что показывает УЗИ
Возможны два варианта УЗ-исследования – абдоминальное (через стенку живота) и трансвагинальное (через влагалище). Если процедура будет проводиться абдоминально, нужно предварительно выпить 0,5–1 л негазированной воды. В обоих случаях за пару дней до исследования лучше исключить из рациона продукты, которые вызывают повышенное газообразование в кишечнике.
УЗИ в 1 триместре позволяет определить у беременной:
-
количество плодов;
-
толщину плаценты и место ее прикрепления;
-
качество, количество околоплодных вод;
-
количество сосудов в пуповине;
-
патологии в детородных органах, опухоли, кисты;
-
замершую, внематочную беременность, угрозу выкидыша.
У плода:
-
КТР – копчико-теменной размер, т.е. по сути «рост» ребенка без учета длины ног;
-
ТВП – толщину воротникового пространства;
-
БПР – биопариентальный размер головы (расстояние между висками);
-
наличие или отсутствие носовой кости.
-
наличие патологий, в том числе синдрома Дауна, аномалии нервной трубки, омфалоцеле (пуповинная грыжа).
Для каждого показателя есть свои нормы, но рассматривать их нужно только в комплексе с другими результатами, при необходимости – после дополнительных исследований. Например, повышенный БПР может указывать на то, что плод просто крупный – тогда и другие показатели будут превышать норму. Или же это может быть результатом скачкообразного роста, и спустя пару недель после скрининга показатели выровняются.
Какие обследования необходимо пройти на сроке 12 недель
Несмотря на то, что самое опасное для плода время уже позади, риски замершей беременности существуют на любом сроке, поэтому будущая мама обязательно должна встать на учет в женскую консультацию, если до сих пор еще этого не сделала, регулярно наблюдаться и проходить все назначенные врачом обследования.
Мария Прохорова предупреждает, что самостоятельно определить состояние ребенка не представляется возможным, поскольку шевелений плода женщина пока не ощущает, а параметры сердцебиения невозможно определить в домашних условиях даже с помощью специальных датчиков.
pixabay.com  / No-longer-here
Поэтому будущим мамам рекомендуется встать на учет по беременности как можно раньше. Кстати, за постановку на учет до 12 недель даже полагается некоторое пособие от государства. Выплата небольшая, но все же.
Важно! На сроке 12–13 недель проводится первый пренатальный скрининг, который позволяет выявить возможные пороки развития плода на раннем этапе, если таковые имеются. В это важнейшее обследование входит высокопрофессиональное УЗИ и особый анализ крови
Диагностика должна проводиться врачом, который специализируется на выполнении таких скринингов. На аппарате доктор увидит общее состояние малыша, а также ряд важных параметров, таких как толщина воротникового пространства (ТВП), длина носовой кости, копчико-теменной размер, окружность головы и некоторые другие
В это важнейшее обследование входит высокопрофессиональное УЗИ и особый анализ крови. Диагностика должна проводиться врачом, который специализируется на выполнении таких скринингов. На аппарате доктор увидит общее состояние малыша, а также ряд важных параметров, таких как толщина воротникового пространства (ТВП), длина носовой кости, копчико-теменной размер, окружность головы и некоторые другие.
Многим родителям не терпится поскорее узнать пол будущего ребенка. Мария Прохорова поясняет, что на 12 неделе можно лишь предположить, появится на свет мальчик или девочка, но достоверно определить пол можно только по анализу крови. Или придется подождать следующего планового УЗИ, которое делается на сроке 20–22 недель.
В день проведения ультразвукового обследования пациентка параллельно сдает кровь, которая отправляется в лабораторию, где специальная программа рассчитывает генетические риски у плода.
Иногда случается так, что приходят плохие результаты. В таком случае Мария Прохорова призывает в первую очередь не паниковать, поскольку на параметры скрининга влияет много факторов, в том числе, например, расчет возраста. Если будущие родители старше 35 лет, то в программе автоматически закладывается возрастной параметр и результаты будут чуть хуже, чем у более молодых пациенток. В любом случае решение всегда остается за женщиной, и доктор не имеет права склонять ее в ту или иную сторону. Он может только успокоить, поддержать и проинформировать о возможных вариантах развития событий.
Если женщина еще не успела обследоваться при постановке на учет, то первый скрининг можно совместить с классическим обследованием и сдать общий анализ крови и мочи. Кроме того, сейчас самое время посетить узких специалистов. В обязательном списке:
- терапевт;
- стоматолог;
- отоларинголог;
- офтальмолог;
- другие врачи — при наличии показаний.
Кому нужен
Скрининг 1 триместра – важный момент в наблюдении беременности. Он позволит удостовериться, что все проходит хорошо, или выявить моменты, в которых необходима помощь специалистов. В клиниках АО «Семейный доктор» вы получите полную информацию о том, как развивается ваш малыш, а при необходимости сможете пройти дополнительные исследования и получить консультацию профильных специалистов. И все это – в удобное для вас время, без очередей и в доброжелательной обстановке!
Особенно важно сделать скрининг:
-
женщинам, у которых ранее были преждевременные роды (самопроизвольные аборты), замершие беременности, мертворождение;
-
перенесшим бактериальные или вирусные заболевания во время беременности, принимавшим препараты, которые запрещены при вынашивании ребенка;
-
женщинам, у которых есть дети или другие кровные родственники с генетическими заболеваниями хромосомными аномалиями;
-
беременным старше 35 лет;
-
если отец ребенка – кровный родственник женщины.
Важно: если результаты скрининга 1 триместра не соответствуют нормам, не нужно волноваться. Каждая беременность индивидуальна, поэтому в случае тревожных результатов сначала нужно пройти дополнительные исследования
А своевременная помощь специалистов может помочь справиться с обнаруженными проблемами. И чем раньше они будут выявлены, тем лучше.
Интерпретация результатов скрининга первого триместра
Здесь сложно говорить как-то конкретно о показателях, о цифрах этих показателей, потому что имеет значение и соотношение показателей и какие-то другие факторы. Но, если обобщить, то чем выше PLGF, и чем выше PAPP-A, тем прогнозы на течение беременности намного лучше.
А вот высокие показатели ХГЧ могут говорить о каких-то серьезных проблемах и хромосомных аномалиях. Но так бывает не всегда, иногда высокие цифры ХГЧ при беременностях от одного и того же мужчины абсолютно ничем не грозят, и рождаются хорошие, здоровые дети.
Почему так происходит? Мы уже неоднократно говорили, что зародыш наследует половину хромосомного набора мамы, половину хромосомного набора отца. Так вот, гены отца полностью отвечают за работу плаценты, поэтому иногда сперматозоид несёт такие гены, которые вырабатывают избыточное количество ХГЧ. И то, что мы видим, ничем плохим для беременной женщины, для ее будущего малыша совершенно не грозят.
Единственное, что мы в этих ситуациях советуем — в 16-17 недель провести скрининг 2 триместра, или как мы его называем — четвертной тест. По названию понятно, что туда входит 4 показателя. Очень информативный тест, который помогает оценить не только работу плацента, а в основном оценить состояние плода.
Если оценить все эти показатели в совокупности, то это даёт очень нужную информацию о состоянии плода, и очень помогает акушеру-гинекологу оценить все риски, и принять какие-то меры, если это необходимо.
Внешние признаки беременности
Живот на двенадцатой неделе беременности. На этой неделе размер матки увеличивается до 10 сантиметров в длину и ей уже тесно в тазовом пространстве. Она поднимается в брюшную полость и начинает выпирать. Теперь животик становится более округлым и заметным.
Грудь на двенадцатой неделе беременности. За время первого триместра грудь увеличивается в среднем на два размера. Теперь железистая ткань перестает расти и болевые ощущения в молочных железах уменьшаются. Снижается чувствительность сосков, а область вокруг них темнеет, и появляются бугорки Монтгомери.
Прибавка в весе. Не все беременные набирают вес к этому сроку. Если все двенадцать недель женщина страдала от сильного токсикоза, то, скорее всего, она не наберет, а потеряет килограммы. Для этого срока прибавка в весе от 2 до 4 килограммов считается нормой. Вес в основном увеличивается за счет развития плаценты и дополнительного объема крови. При наборе лишних килограммов надо скорректировать свой рацион и вернуться к показателям нормы.
Выделение молозива. Характерным явлением для этого срока является выделение молозива. Желтоватая тягучая жидкость может появляться незначительными каплями при нажатии на сосок, а может самопроизвольно вытекать, если это не первая беременность.
УЗИ на 3 неделе беременности
УЗ-исследование в этот период необходимо для подтверждения беременности. Сейчас процессы эмбриогенеза только закладываются, однако на УЗИ уже можно увидеть плодное яйцо, закрепленное на стенке матки.
На 3 неделе исследование может быть назначено в отдельных случаях:
- диагностика внематочной беременности;
- пузырный занос – редкая патология плодного яйца, характеризующаяся отсутствием эмбриона при наличии всех симптомов беременности. Причина – структура, необходимая для прикрепления плодного яйца в матке (трофобласт), перерождается в огромное количество мелких пузырьков;
- сомнения по поводу беременности — признаки беременности нечеткие.
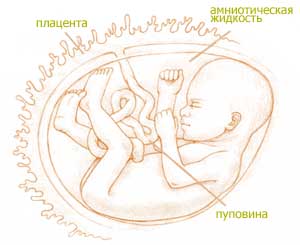
Развитие плода на 12 неделе беременности
За прошедшие три месяца малыш значительно подрос — его вес теперь составляет примерно 17–18 г, а в длину он вытянулся до 6–8 см. По размерам плод на данном этапе напоминает средний лимон. Мария Прохорова рассказывает, что кроха все больше становится похож на человечка, но все еще имеет непропорционально большую голову по сравнению с остальным туловищем.
Все основные органы и ткани уже сформированы, и теперь происходит их постепенное развитие и совершенствование. Некоторые системы даже способны вполне полноценно функционировать. Перечислим наиболее значимые изменения, происходящие на данном сроке.
- На крохотном тельце появляются первые волосики.
- Пальчики на ручках и ножках больше не соединены перепонками.
- Вовсю формируются ногтевые пластины.
- Сердцебиение отчетливо прослушивается.
- Потихоньку формируется желудочно-кишечный тракт, начинает вырабатываться желчь.
- Мышцы гортани совершенствуют процесс глотания, и плод уже способен заглотить небольшое количество околоплодных вод, их выведение происходит через мочеполовую систему.
- Постепенно развивается эндокринная система.
- Созревает вилочковая железа — один из основных компонентов иммунной защиты, данная железа продуцирует лимфоциты и стимулирует выработку антител.
- Скелет все еще представлен мягкой хрящевой тканью, но уже находится на стадии окостенения.
- Что касается нервной системы, то она медленно, но верно становится все более совершенной. Пока что на рефлекторном уровне присутствуют первые проявления мимики: малыш умеет зажмуриваться, открывать и закрывать рот. Он непроизвольно шевелит ручками и ножками. Происходит движение грудной клетки, которое имитирует полноценный дыхательный цикл. Развивается сосательный рефлекс.
- Все явственнее прослеживаются будущие черты лица младенца.
- Продолжает свое формирование плацента — временный орган, образованный из хориона и выполняющий в первую очередь функцию защиты плода от любого неблагоприятного воздействия извне. Окончательно процесс созревания плаценты завершается на сроке 14–16 недель. Некоторым будущим мамам по результатам ультразвукового исследования ставят диагноз «предлежание хориона». Мария Прохорова объясняет, что данное явление не представляет собой абсолютно никакой опасности и по мере роста матки плацента вместе с ней будет постепенно подниматься.
Второй скрининг
Его проводят, даже если проблем и жалоб при вынашивании ребенка нет. На этом этапе определяют, в какие группы риска попадает плод, есть ли осложнения, отклонения в хромосомах, врожденные патологии. Проводить исследование желательно начиная с 16 недели, а при оценке результата учитываются данные первой диагностики.
На основании информации, полученной при скрининге и данных из анкеты, которую заполняет будущая мама, врач с помощью аналитических компьютерных программ уточняет сроки беременности, делает выводы о рисках. При необходимости беременную направляют на дополнительную консультацию у генетика.
Второе исследование может быть ультразвуковым, лабораторным (биохимия) или комбинированным, в зависимости от показаний.
УЗИ-исследование
Проведение обязательно для беременных из группы риска и желательно для всех, в особенности работающих на «тяжелых» производствах или принимавших препараты, не рекомендованные при беременности. На этом сроке плод уже заметно больше, что позволяет исследовать:
- лицо плода — как развиваются глаза и уши, какой размер у костей носовой части, нет ли расщелин в ротовой полости и других отклонений;
- расстояние от ребенка до маточных стенок — измеряя его, определяют индекс амниотической жидкости (значение зависит от срока);
- вес плода — на 16 неделе он при нормальном развитии составляет примерно 100 г, а на 20 уже 300 гр;
- размер тела (исследование называется фетометрией) — на сроке исследования он стандартно составляет 11-17 см;
- строение органов, степень сформированности легких, количество пальцев на руках и ногах;
- пуповину — наличие двух артерий и вены, однородность структуры, место прикрепления к матке;
- пол ребенка — но степень точности может отличаться.
Также во время УЗИ-скрининга оценивается состояние, толщина, зрелость плаценты, ее местонахождение — нормальным считают закрепление сзади матки, у маточного дна. Положение по передней стенке создает риски растяжения, отслойки, предлежания.
Также проверяют уровень околоплодных вод. Их объема при нормальном течении беременности достаточно для проведения качественного абдоминального исследования. После того как врач снимет данные с помощью датчика, он обрабатывает результаты, сопоставляет информацию с таблицами стандартных значений. Точность диагностики определяется характеристиками аппарата УЗИ, положением плода и т.д.
Анализ крови
Результаты ультразвукового исследования подкрепляют скрининговым анализом крови, если были выявлены отклонения, но даже при показателях на уровне нормы желательно его провести. На этом сроке появляются три важные новые характеристики — концентрация свободного эстриола, b-ХГЧ и белок АФП — поэтому тест называют тройным. Иногда рекомендуют и четверной, добавляя исследование уровня ингибина А.
При подготовке к скринингу стоит за несколько дней исключить из рациона морепродукты, цитрусовые, жирные и копченые блюда, ограничить фрукты и сладкое. Кровь сдают натощак, последний прием пищи — за 10-12 часов до исследования. Если на этом этапе беременности не сделать анализ, чтобы сопоставить данные с предыдущими исследованиями, позже его проведение малоинформативно. В таком случае проводят допплерометрию и КТ, оценивая, как снабжается кровью плод, пуповина и плацента.
О чем говорят результаты
Второй ультразвуковой скрининг в сочетании с данными первого дает информацию о наличии/отсутствии генных патологий, опасности которых определяется по МоМ. Норма — 0,5-2,0, со степенью риска 1:380 и выше по второму числу. Если оно ниже значения, велика опасность патологий.
Скрининговый анализ крови дает информацию о вероятности:
- формирования синдромов Дауна, Клайнфельтера или Эдвардса — при самом неблагоприятном развитии событий на этом этапе, как правило, идет речь не об аборте, а об искусственных родах;
- пороков нервной трубки, ЦНС;
- гипоксии и других отклонениях от нормального течения беременности.
Результаты могут косвенно свидетельствовать об обострении в протекании беременности — изменении структуры плаценты и т.д. При высоких рисках пациентку направляют на дополнительные исследования.
Таблица ЧСС эмбриона по неделям
Сердцебиение плода при беременности проверяют каждой женщине, стоящей на учете. Этот показатель позволяет:
- подтвердить сам факт беременности. После первой задержки женщина отправляется на диагностику. По УЗИ уже с 3-й недели можно услышать стук сердца. Если сердечная деятельность плода не наблюдается, через некоторое время снова делают УЗИ. Отсутствие сердцебиения говорит о замершей беременности;
- оценить состояние плода. Сердечко ребенка чутко реагирует на изменения. Стресс, заболевание матери, количество кислорода в окружающем пространстве, фазы сна и отдыха сразу отражаются на ЧСС. Если сердечко бьется слишком часто долгое время, нарушено кровоснабжение плода. Если замедлено, это говорит об ухудшении состояния малыша. Методы правки во многом зависят от того, на каком сроке сердцебиение стало патологическим;
- контроль состояния плода в родах. В процессе родов ребенок испытывает сильную нагрузку и нехватку кислорода. Контроль ЧСС позволяет определить такие трудности, как пережатие пуповиной, отслойку плаценты, и предпринять экстренные шаги для устранения последствий. В родах ЧСС ребенка проверяют после каждой схватки.
Есть поверье, что по ЧСС плода можно определить пол ребенка. Якобы у девочек сердцебиение 150-170 ударов в минуту, а у мальчиков – 130-150. Поэтому многие думают, что если по УЗИ сердце плода 146 ударов в минуту, или, например, 137, 143, значит, родится мальчик. А кто будет при 167 ударах, или 158, 172 – мальчик.
Эта гипотеза никак не подтверждается научно. Пол по ЧСС узнать может быть определен только с достоверностью 50%. ЧСС у мальчиков и девочек отражает способность сражаться с нехваткой кислорода. А половая принадлежность не имеет никакого влияния на эту способность.
Если хочется узнать пол будущего ребенка, обратитесь к специалисту УЗИ. Определить половую принадлежность можно с 15-16 недели.
Частота сокращений сердца меняется не только по фазам активности малыша, но и в зависимости от сроков беременности.
- на 7 неделе норма составляет 115 сокращений;
- на 8-й биение сердца может подскакивать до 170 ударов в минуту;
- на сроке 11 недель ЧСС обычно держится на 150 ударах. Допустимы незначительные отклонения в большую или меньшую сторону.
Начиная с тринадцатой недели врачи постоянно и ЧСС по УЗИ, проверяют характер и ритм, расположение сердца.
Со второго триместра частота сокращений стабилизируется и составляет 140-160 ударов. Если пульс быстрый, например, 170-180, это свидетельствует о кислородном голодании. Если низкий, менее 120 – о гипоксии плода.
Наблюдение у врача
Норма пульса малыша:
| Недели беременности | Количество сокращений в минуту |
| 4-6 | 80-85 |
| 6 | 100-135 |
| 7 | 115-130 |
| 8 | ЧСС 150 ударов в минуту. Показатели до 170 – в пределах нормы. |
| 9-10 | 170-190 |
| 11-40 | 140-160 |
Таким образом, количество 125 ударов является нормой для начальных сроков беременности. На поздних он считается слабым и требует дополнительного обследования.
А пульс 153, 162, 166 ударов в минуту естественный для сроков 11-40 недель, для 4-7-й он патологический.
Можно узнать пол плода
При определении ЧСС врач оценивает не только сердцебиение плода, но учитывает дополнительные факторы: наличие заболевания у матери, время прослушивания, спит малыш или находится в активном состоянии.
Когда будущая мама захочет послушать, как бьется сердце ребенка, необязательно посещать поликлинику. Звук эмбрионального развития можно услышать следующими способами:
стетоскоп. Обычная акушерская трубочка стоит недорого и позволяет прослушать сердечко малыша. Потребуется терпеливый помощник
Важно научиться отличать сердце от звуков движений ребенка, пульса, перистальтики матери. Эффективен с 18-25 недели;
фетальный допплер
Подойдет тем, у кого нет времени на освоение стетоскопа. Портативный ультразвуковой детектор работает по принципу КТГ, только не дает графическое изображение. В комплекте обычно есть наушники. Этот прибор действует с 8-12 недели, а пользоваться им можно вплоть до 38-39-й;
приложив ухо к животу. Метод подходит для поздних сроков, в 3-м триместре. Место прикладывания зависит от расположения плода. Если малыш лежит головой вниз, приложите ухо в месте ниже пупка. При тазовом предлежании – выше. Обычно этим методом пользуются мужчины, чтобы услышать зарождающуюся в утробе жизнь.
УЗИ в 3 триместре беременности (3 скрининг)
3 скрининг при беременности проводится на сроке 30–34 недель для оценки роста и развития плода и диагностики поздно манифестирующих ВПР.
Показатели, которые подлежат исследованию:
- предлежание плода (головное – оптимальный вариант; тазовое или поперечное может стать причиной кесарева сечения);
- фетометрия плода (вес, размер конечностей, окружность головы, строение внутренних органов и др.);
- наличие обвития пуповиной;
- плацента (локализация, структура, степень зрелости);
- оценка состояния матки и родовых путей.
В современной УЗИ диагностике существует еще 2 вида исследования, которые дают наиболее полную картину о состоянии плода:
– УЗДГ (ультразвуковая допплерография маточно – плацентарного кровотока) – при проведении оценивается кровоток в маточный артериях и артериях пуповины и СМА плода . Исследование позволяет выявить патологию плаценты (отслойку) и оценить состояние гипоксии (недостатка кислорода) плода. Проводится в 3 триместре по показаниям.
– ЭХО – КГ (УЗИ сердца плода) – исследование позволяет вовремя выявить врожденные пороки сердца малыша. Проводится во 2 триместре беременности, начиная с 20 недели. Данное УЗИ назначается так же дополнительно по показаниям.
Безопасно ли УЗИ исследование при беременности?
Исследование в стандартном двухмерном режиме абсолютно безопасно для плода и будущей мамы, его можно проводить столько раз, сколько назначит Ваш акушер – гинеколог. Вопрос лишь в сроках проведения, ведь неспроста существуют определенные недели беременности, в которые рекомендуется проходить обследование.
Таким образом, хочется отметить, что пренатальный УЗИ скрининг – важный и безопасный этап диагностики при беременности, который даст информацию о состоянии будущего малыша и поможет вовремя выявить отклонения от нормы.
Все виды УЗИ исследований вы можете пройти в нашей клинике «МедМикс Плюс» на аппарате экспертного класса Voluson (GE Heathcare США).
Двенадцатая неделя беременности – это сколько?
Срок беременности можно рассчитывать двумя разными способами: · Эмбриональный, или гестационный, срок, отсчитывается с момента оплодотворения яйцеклетки. · Акушерский срок отсчитывается с первого дня последних месячных. Он начинается примерно на две недели раньше эмбрионального. Эмбриональный срок – это, собственно, и есть истинный срок беременности, но использовать его неудобно, потому что ни одна женщина не сможет точно сказать, в какой день ее яйцеклетка была оплодотворена сперматозоидом. Зато можно точно вспомнить, в какой день начались последние месячные. Поэтому среди врачей акушеров-гинекологов принято ориентироваться на акушерский срок. Двенадцать недель акушерского срока соответствуют 10 неделям гестационного. Двенадцать недель гестационного срока – 14 неделям акушерского. Когда двенадцатая неделя подойдет к концу, вы будете беременны примерно 3 месяца.Рассчитать, какой срок беременности в неделях, и вычислить дату родов по последней менструации
Отзыв пациентки ЦИР
«Сейчас я провела первый скрининг, мне сделали УЗИ, и сейчас меня просто переполняют эмоции! Первая встреча с малышом, это, конечно, просто незабываемо! Малыш оказался немного больше по сроку, видимо, прошла ранняя овуляция. И размерами, честно, была удивлена, почему-то думала, что он гораздо меньше.
С малышом всё хорошо, по скринингу у меня тоже всё отлично, никаких отклонений не выявлено, поэтому будем ждать кровь. Надеемся, что там тоже всё будет очень хорошо, и есть предположение, что это будет все-таки мальчик. Так что будем ждать второго скрининга и посмотрим, всё-таки, кто у нас там: мальчик или девочка.»