Вальгусная деформация стопы у детей
Содержание:
Причины развития
Вальгусная стопа может формироваться еще в период эмбрионального развития или приобретаться в течение жизни ребенка. Врожденные нарушения опытный ортопед может выявить уже на 2-3 месяце жизни младенца. Основными причинами, приводящими к врожденному заболеванию являются:
- Генетические аномалии;
- Недостаточность питательных веществ в период внутриутробного развития;
- Неблагоприятные экологические факторы;
- Сильные стрессы у матери;
- Инфекционные заболевания матери в период беременности.
Приобретенное искривление становится заметным ближе к концу первого года жизни при попытках самостоятельной ходьбы. Причинами врожденных нарушений могут стать:
- Недоношенность и задержка внутриутробного развития;
- Неправильное формирование соединительной ткани (дисплазии);
- Травмы связочного аппарата, суставов;
- Вывих бедренной кости;
- Неврологическая патология (ДЦП, полинейропатии, полиомиелит);
- Тяжелые инфекционные болезни;
- Рахит;
- Ожирение;
- Слишком ранняя нагрузка на ноги;
- Хождение только по ровному полу.
Лечение вальгусного отклонения 1 пальца
Лечение вальгусного отклонения первого пальца стопы следует начать с подбора удобной обуви, ортопедических стелек и выполнения упражнений для укрепления мышц
Зачастую стандартные ортопедические стельки не помогают остановить деформацию и облегчить боль, поэтому важно использовать стельки, изготовленные индивидуально для пациента
Для профилактики и лечения заболевания врач может рекомендовать вальгусную шарнирную шину— фиксатор, который удерживает сустав в нормальном положении. Чтобы уменьшить воспаление и облегчить боль назначают нестероидные противовоспалительные препараты (например целекоксиб, кетопрофен).
Безоперационное лечение может облегчить симптомы, но не исправляет деформацию стопы. Поэтому, если боль сохраняется, показана операция. Поиски действенных способов лечения начались с 19 века и, по данным разных авторов, существует от 200 до 500 различных хирургических техник . Однако проблема актуальна до сих пор: хирургическое воздействие приносит временное облегчение, но не устраняет причину — слабость мышечного аппарата стопы. Все существующие методы операций на стопе можно разделить на два типа: на мягких тканях и на костях. Решение о том, какая хирургическая техника используется, зависит от степени деформации, дегенеративных изменений сустава, а также формы и размера плюсневой кости. Операции на мягких тканях рекомендованы при лёгкой и средней степени поражения. На тяжёлых стадиях деформации возникает необходимость восстановить костные структуры, для этого применяют остеотомию (лат. osteotomia – рассечение кости).
Общепризнанным методом хирургического лечения вальгусного отклонения первого пальца является оригинальная техника Мак-Брайда, созданная в 1928 г. В дальнейшем метод усовершенствовали разные авторы, что позволило снизить травматичность операции и улучшить её результаты. Операция Мак-Брайда заключается в проведении и фиксации сухожилия мышцы, приводящей первый палец, через отверстие в плюсневой кости. Этот метод является частным случаем миотенопластики (пересадки мышц и сухожилий) и относится к операциям, проводимым на мягких тканях. В некоторых случаях операция Мак-Брайда может дополняться остеотомией.
Этапы операции по реконструкции переднего отдела стопы при помощи миотенопластики:
1. Стопы до операции.
2. Выделение сухожилия мышцы, отводящей первый палец.
3. Удаление головки первой плюсневой кости (операция Шаде).
4. Создание канала для проведения сухожилия мышцы, отводящей первый палец.
5. Проведения в канал сухожилия мышцы, отводящей первый палец.
6. Проксимальная клиновидная остеотомия.
7. Остеосинтез (соединение) костных фрагментов первой плюсневой кости.
8. Создание стяжки.
9. Стопы сразу после операции.
Из стационара пациента выписывают, как правило, менее, чем через неделю после операции. Швы снимают на 12-14 сутки. После операции пациент в течение месяца использует ортопедическую обувь Барука с подошвой клиновидной формы для разгрузки переднего отдела стопы. Её носят от двух до восьми недель в зависимости от сложности проведённой операции.
В среднем через два месяца пациент может носить обычную обувь и возвращается к привычному образу жизни. Однако до полугода с момента операции нежелательно носить обувь на каблуках более трёх сантиметров. Для профилактики рецидивов следует носить стельки. Выводы об успешности операции можно делать через три-четыре месяца (в тяжелых случаях — через полгода) на основании контрольных рентгенологических снимков.
Особенности проявления
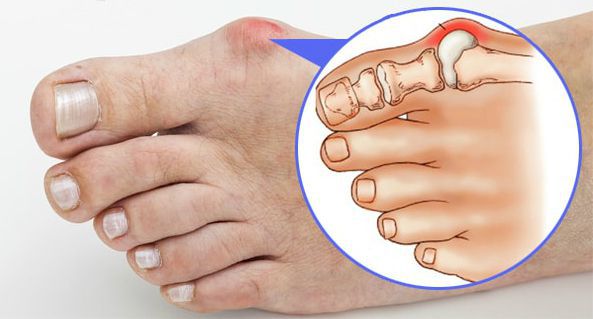
Вальгусная деформация приводит к образованию так называемой шишки у основания большого пальца. Во время ходьбы она будет постоянно травмироваться, причиняя ноющие боли.
Заподозрить вальгус у ребенка можно по следующим признакам:
- быстрая утомляемость ног;
- неравномерное стаптывание обуви;
- отечность;
- увеличение косточки большого пальца.
Более того, у детей с данным заболеванием довольно часто наблюдается нарушение походки. Их нижние конечности приобретают искривленную форму. Также в подобном состоянии ребенок подвержен другим опасным заболеваниям (плоскостопию, артриту т. п.).
Как обнаружить?
Признаки вальгусной стопы у ребенка проявляются к 1 году, когда малыш учиться ходить, пытается делать первые шаги. Чтобы проверить, есть ли деформация, измерьте расстояние между лодыжками в положении стоя при плотно прижатых друг к другу ногах. Если оно будет больше 5 см в возрасте до 4 лет, значит, у ребенка есть вальгусная стопа.
Кроме этого, характерны такие симптомы:
- жалобы на усталость и боль в ножках;
- отсутствие интереса к ходьбе, ребенок выбирает перемещение в коляске или на руках у родителей;
- опора на внутреннюю часть стопы в положении стоя;
- Х-образная установка ног (колени тесно соприкасаются друг с другом, лодыжки широко расставлены);
- стаптывание обуви с внутренней стороны.
Как выглядит вальгусная стопа у ребенка, смотрите на фото ниже:
Как правило, вальгус легко заметить визуально по вывернутым наружу стопам. Основная нагрузка или вес тела при этом приходится на внутренний край стопы, изменяется походка. Ребенок может сильно шаркать ножками при ходьбе или беге.
Если деформация врожденная, то она заметна практически сразу. На первом осмотре в 1 месяц детский хирург или ортопед увидит это отклонение. При слабовыраженном врожденном отклонении патологию могут обнаружить и после первого года жизни, когда малыш начнет ходить.
При плосковальгусной деформации ребенок жалуется на тупую, ноющую, пульсирующая боль, судороги в стопе, усталость в ногах, боль в пояснице. Он будет избегать нагрузок, подвижных игр, комфортнее чувствовать себя в обуви большего размера.
Вальгус – это не только эстетическая, но и медицинская проблема. Ребенок быстро утомляется при передвижении, иногда даже испытывает боль во время ходьбы или после нее.
Вальгусная деформация стопы: спортивные нагрузки
Польза и показания гимнастики при вальгусной деформации стопы
В первую очередь пациенту следует убедиться в правильности поставленного диагноза и пройти дополнительные обследования в больнице. Для определения стадии деформации большого пальца понадобится консультация квалифицированного ортопеда, изучившего рентген. Кроме приема медикаментов, при отсутствии необходимости хирургического вмешательства, назначаются упражнения для стоп при вальгусной деформации для получения таких эффектов:
- укрепление связок и мышц ноги;
- исправление походки;
- спад отечности;
- купирование болевых ощущений;
- полное или частичное устранение «косточки».
Зарядка: как правильно выполнять?
Важно учитывать, что гимнастика при вальгусной деформации стопы у детей дает более быстрые результаты, так как кости на ногах еще не до конца сформированы. Взрослым необходимо пройти длительные ежедневные занятия
Однако спорт не выступает панацеей. Его необходимо дополнять массажем, ванночками и ношением специализированной обуви. Начинать занятия следует установкой, что для исправления стопы потребуется много времени и сил. Долгосрочный результат, если лечебная физкультура периодична, невозможен.
Гимнастика при вальгусе выполняется босиком или в носках. Обувь с мягкой или твердой подошвой противопоказана. Если деформация развилась у ребенка, то можно использовать детские чешки, закрывающие только пальцы. Эффект тренировки более заметен при правильной позитивной установке. Для взрослых рекомендована предварительная медитация, а детям необходимо заниматься в хорошем настроении.
ЛФК при плоскостопии и вальгусе для детей и взрослых
Для укрепления стоп при плоско вальгусной деформации следует 1—2 раза в день выполнять дома следующий простой комплекс упражнений:
- Лежа на полу, делается «велосипед». Для правильного выполнения зарядки, следует держать нижние конечности параллельно поверхности.
- Сидя на полу, необходимо сделать упор на руку позади и выпрямить ноги. Производится сгибание в голеностопе.
- Положение не меняется. Пальцы максимально разводятся в разные стороны.
- В том же положении необходимо максимально сильно сжимать и разжимать. Оптимальное время зарядки — 6—7 мин.
- Сидя на стуле, следует раздвигать ноги, передвигаясь при помощи пальцев. Упражнение также полезно для лечения плоскостопия.
- В том же положении следует вставить ручку между большим и указательным пальцем и деть круговые движения. Можно также писать различные буквы.
- Полезно хождение на носочках, пятках, а также ребрах стоп. При этом руки подняты и выпрямлены, а пальчики тянутся к потолку.
- В любом положении (стоя, лежа, сидя) следует максимально натягивать голеностоп. Разрешено помогать себе руками, обхватив большой палец.
- Приняв положение «лотос», перенеся упор на руки, делается подъем.
- Сидя на стуле, следует собирать пальцами отрезок ткани. Также можно перебирать мелкие предметы.
Факторы риска
- Обувь оказывает влияние на частоту появление вальгусной деформации большого пальца ( она ниже у взрослых которые не носят обувь). Однако, это не означает, что только обувь вызывает это заболевание. Стягивающая обувь может причинять боль и ущемление нервов стопы нерва наряду с формированием вальгусной деформации. Модная обувь может быть слишком обтягивающей и слишком узкой, чтобы ‘ нога выглядела эстетично.’. Высокие каблуки увеличивают нагрузку на стопу, что еще больше усугубляет проблему. Причем модных тенденций придерживаются не только молодые люди, но и лица старшей возрастной группы .Факторы риска можно разбить на основные :
- Большая вероятность возникновения вальгусной деформации у лиц женского пола .Причиной может служить обувь.
- У балерин, которые проводят много времени на блоках, танцуя на пальцах ноги, и таким образом, у них можно ожидать более высокую вероятность возникновения вальгусной деформации
- Возраст. Частота деформации увеличивается с возрастом, с показателями 3 % у людей в возрасте 15-30 лет, 9 % у людей в возрасте 31-60 лет, и 16 % у тех кто старше 60 лет 1
- Генетические факторы имеют определенное значение
- Ассоциированные заболевания
Существуют определенные причины биомеханической неустойчивости, включая нервно-мышечные нарушения. Это может быть связано с артритами различных видов. Эти ассоциированные заболевания включают:
- Подагра.
- Ревматоидный артрит.
- Псориатическая артропатия.
- Суставная гиперподвижность связанная с такими заболеваниями как синдром Марфана синдром Дауна.
- Рассеянный склероз.
- Болезнь Шарот
- Церебральный паралич.
Лечебный массаж
Лечебный массаж, применяемый как самостоятельная или вспомогательная лечебная процедура, относится к одному из самых эффективных и популярных физиотерапевтических методов лечения, поскольку:
- способствует улучшению кровообращения и устраняет таким образом застойные явления;
- положительно сказывается на деятельности сердечно-сосудистой системы;
- оказывает благотворное влияние на опорно-двигательную систему;
- повышает жизненный тонус и иммунитет;
- оказывает целебное действие на центральную и периферическую нервную систему, устраняет психоэмоциональное возбуждение, усталость и стресс;
- положительно влияет на обмен веществ.
Лечебный массаж рекомендуется больным, страдающим:
- бронхиальной астмой;
- пневмонией;
- головными болями различного происхождения;
- остеохондрозом;
- радикулитом;
- параличом;
- гастритом;
- гипертонической болезнью и др.
В качестве профилактики разнообразных заболеваний показан также абсолютно здоровым людям.
Физическая терапия
https://youtube.com/watch?v=Y4ZJ4B4wpuE
В результате нарушения паттерна ходьбы целями физиотерапии могут быть:
— подбор обуви с широким и глубоким носком.
— увеличение экстензии плюсне-фалангового сустава.
— уменьшение избыточной весовой нагрузки (ортезирование).
— мобилизация сесамовидных костей.
— растяжка длинной малоберцовый мышцы.
— коррекция паттерна ходьбы:
а) Фаза опоры: можно тренировать посредством коррекции удара пятки — начальный контакт должен осуществляться в большей степени латеральным краем пятки.
в) Фаза опоры: тренировка перехода из середины опоры в пре-перенос, акцент делаем на тыльном сгибании большого пальца стопы.
Это общие рекомендации по восстановлению функции. Помимо них можно добавить дополнительную терапию (крио, электро). Безусловно терапия должна быть индивидуализирована в зависимости от клинической картины, знаков и симптомов пациента.
Условно этапы реабилитации можно разбить на следующие периоды:
Фаза 1 — уменьшение боли, припухлости и защита от повреждений
Боль — это основная причина почему пациенты обращаются за медицинской помощью. При воспалении лучше использовать лёд, мануальные техники и упражнения, которые будут разгружать раздражённые ткани. Показаны НПВС. Можно использовать ортезы.
Фаза 2 — восстановление нормальной амплитуды движений и постуры
Как только воспаление стихнет, фокус лечения должен быть направлен на восстановление нормальной амплитуды движений суставов пальцев и стопы.
Лечение может включать:
— мобилизацию суставов (отведение и флексия) и коррекционные техники (между первой и второй плесневыми костями);
— растяжки мышц и суставов;
— тейпирование;
— ортезирование;
— релиз мягких тканей.
Фаза 3 — восстановление оптимального мышечного контроля и силы
Программа коррекции стопы поможет восстановить нормальную форму стопы.
1. Тыльное сгибание
Можно выполнять с резиновой лентой, которая фиксирует таранную кость.
2. Упражнение «Короткая стопа»
Пациент сидит и выполняет упражнение короткая стопа.
3. Упражнение «Растопыривание пальцев»
Одной из возможных причин формирования hallux valgus является мышечный дисбаланс, который возникает между мышцей отводящей большой палец и мышцей приводящей большой палец. Укрепление мышцы отводящей большой палец может предотвратить данную патологию, а также будет эффективно при коррекции формы стопы на ранней стадии. «Растопыривание пальцев» — это хорошее упражнение для тренировки мышцы отводящей большой палец.
Фаза 4 — восстановление функции
Задачей данного этапа реабилитации является восстановление желаемого уровня активности. У каждого свои потребности, это и будет определять цели физической терапии.
Фаза 5 — профилактика
Если не обращать внимания, первый плюсне-фаланговый сустав в последующем будет деформироваться, и боль может вернуться.
Помимо осуществления физической терапии, физиотерапевт должен оценить биомеханику стопы и, в случае необходимости, порекомендовать либо стандартный ортез, либо ортез, выполненный по индивидуальному заказу. Необходимо избегать ношения обуви на высоком каблуке, а также тесных туфель (с острым носком).
Коллеги, чтобы не пропустить ничего интересного, подписывайтесь на наш Телеграм-канал
Базовый комплекс ЛФК
При выявлении вальгусной деформации лучше всего практиковать следующие упражнения:
Лежа на полу, поднять ноги вверх и имитировать езду на велосипеде
При этом важно стараться вытягивать носочки вперед, задействуя мышцы икр. Повторять по 10 раз в два подхода.
Сжимать и разжимать пальцы стоп в течение трех минут
При сильных болях сократить длительность упражнения.
Ходить на носочках, подняв руки вверх. После ходить на пятках.
Выполнять натягивание к себе голеностопа. Это можно делать как сидя, так и лежа.
Сесть на пол в позу «лотоса». Медленно приподниматься, опираясь наружными сторонами стоп.
Сидя, собирать мелкие предметы с пола одними только пальцами стоп.
Ходить по резиновому коврику. Также это можно выполнять в ванне с набранной теплой водой.
Лежа на спине, опереться руками о пол. Сложить между стоп небольшой мячик и покидать его одними только ногами.
Катать стопами маленький мячик или бутылку.
Выполнять приседания, стоя на широкой палке.
Что вызывает?
Деформации стопы у детей бывают врожденными и приобретенными.
На стадии внутриутробного развития их провоцируют:
- аномальное расположение плода в матке;
- недоношенность;
- врожденные патологии опорно-двигательной или нервной системы (ДЦП, нарушение иннервации мышц, дисплазия соединительной ткани);
- маловодие, многоплодная беременность, небольшое пространство для плода приводит к механическому давлению на нижние конечности, вызывает отклонения в их развитии;
- интоксикации, курение, прием алкоголя или наркотических веществ женщиной в период беременности;
- внутриутробные инфекции;
- наследственный фактор.
Распространенные причины приобретенных деформаций стопы – это недостаток физической активности и неправильно подобранная обувь.
При недостатке физической нагрузки мышцы стопы со временем ослабевают, хуже удерживают кости в анатомически правильном положении.
Способствует этому:
- перемещение преимущественно по твердым, ровным поверхностям: гладкий пол в квартире, плитка или асфальт на улице;
- отсутствие занятий спортом;
- отказ от профилактического массажа, зарядки для поддержания тонуса мышц стоп.
Пагубное влияние на формирование стопы ребенка в первые годы жизни оказывает неудачная обувь. Поэтому к ее выбору предъявляется ряд требований. Она должна обеспечивать правильное формирование стопы и распределение нагрузки, поддержку сводов. Для этого в обуви для маленьких детей предусмотрены супинаторы, небольшой каблук, гибкая подошва, фиксация пятки.
Приобретенные нарушения установки стоп также вызывают:
- повышенная нагрузка на суставы ног из-за лишнего веса, раннего начала хождения (у малышей они очень подвижны и легко подвергаются смещению);
- болезни опорно-двигательного аппарата;
- родовые травмы;
- переломы, ушибы, растяжения, глубокие порезы, ожоги в области стопы;
- длительная иммобилизация конечности после травм (ношение гипса, ортеза);
- дефицит витаминов;
- перенесенный полиомиелит;
- перенесенные в раннем детстве ОРВИ с осложнениями;
- нарушение обмена веществ;
- эндокринные болезни (гипотиреоз, сахарный диабет);
- запущенный рахит, приводящий к нарушениям минерализации костей, развития мышц, связок;
- воспалительные процессы в мышцах, связках, суставах.
Причины возникновения плоскостопия
У маленьких детей свод обычно не виден из-за сильно развитых мягких тканей стоп и подкожно жировой клетчатки. С возрастом своды постепенно развиваются, формируя правильную постановку стопы.
Плоскостопие возникает по разным причинам, включая:
- травмы или повреждения сухожилия задней большеберцовой мышцы;
- генетическое наследование: плоскостопие может передаваться по наследству от родителей детям;
- проблемы с иннервацией: некоторые состояния, например, расщелина позвоночника, церебральный паралич или мышечная дистрофия, могут вызывать плоскостопие;
- врожденные нарушения: плоскостопие может возникнуть из-за аномалии, присутствующей во время рождения;
- неудобную обувь: ношение узкой или маленькой, жесткой обуви, высоких каблуков в течение длительного времени может вызвать плоскостопие;
- артрит или другие заболевания скелета.
Иногда чрезмерная нагрузка на стопу, мышечный дисбаланс, давление из-за веса тела также могут вызвать уплощение естественного свода стопы.
Причины вальгуса
Женщины страдают вальгусной деформацией в девять раз чаще мужчин. Традиционно это связывают с ношением ими модной, но совершенно неподходящей, неудобной и вредной для здоровья стопы обуви – на высоком каблуке, с зауженными или чересчур короткими носками. Однако повышенная и нерациональная нагрузка является далеко не единственной причиной вальгуса.
Наиболее существенным внутренним фактором развития вальгуса служат эндокринные нарушения, которым женщины также подвержены в большей степени, чем мужчины. Такие нарушения могут возникнуть на фоне нервных стрессов или же быть связаны с возрастом (половое созревание, беременность, грудное вскармливание, климакс). В частности, изменение гормонального фона может стать причиной остеопороза, разрыхления и слабости костных и соединительных тканей, что приводит к нарушению биомеханики стопы и развитию вальгусного искривления.
На ранней стадии вальгус проявляется болями при долгой ходьбе, быстрой утомляемостью ног, покраснением и отеком в области первого плюснефалангового сустава, выпиранием сустава. По мере развития заболевания размеры выпирания увеличиваются, большой палец все больше отклоняется внутрь, провоцируя деформацию остальных пальцев стопы, боль и воспаление усиливаются, что значительно снижает качество жизни. На фоне прогрессирующей вальгусной деформации развиваются такие заболевания как артроз, артрит и бурсит сустава, связанные с нерациональной нагрузкой и быстрым изнашиванием суставных тканей.
На поздних стадиях заболевания единственным эффективным средством лечения оказывается оперативное вмешательство. Тем не менее, операции при вальгусе можно избежать. Это позволяют сделать методы тибетской медицины, которые в комплексе с ударно-волновой терапией не только значительно облегчают симптомы и повышают качество жизни, но и останавливают развитие вальгуса, предупреждая дальнейшее увеличение деформации.
Вальгусная деформация стопы традиционно считается женским заболеванием. И действительно, по статистике женщины подвержены вальгусу в десять раз больше мужчин. Главной причиной косточки считается ношение не физиологичной обуви и слабость связочного аппарата, которая обычно прогрессирует с возрастом. Поэтому вальгус в наибольшей степени проявляется в среднем и старшем возрасте (после 40 лет). Однако это вовсе не значит, что вальгусная деформация не может возникнуть в молодом возрасте. Более того, существует такое явление как вальгус у детей.
Одна из наиболее частых причин, по которой возникает вальгус у детей – раннее приучение ребенка к хождению. Родители зачастую пытаются ускорить становление своих детей на ноги, забывая, что их связочный аппарат еще слаб, и чрезмерные нагрузки могут вызвать деформацию стопы.
Другая распространенная причина – неправильная обувь, которая не фиксирует стопу или оказывает нездоровые нагрузки. В этом случае врачи-ортопеды рекомендуют родителям не экономить и не покупать дешевую обувь для детей.
Быстро растущий организм ребенка делает его опорно-двигательный аппарат особенно уязвимым к любым нерациональным нагрузкам. Это может проявиться искривлением позвоночника (сколиозом) или вальгусом стопы.
Как и в случае других возрастных проблем, родители нередко утешают себя тем, что вальгус со временем пройдет сам собой. Но как правило, этого не происходит. Более того, вальгусная деформация стопы приводит к неправильной нагрузке на позвоночник, что влечет за собой новые проблемы. Поэтому лечение вальгуса необходимо.
С другой стороны, благодаря высокой восприимчивости организма ребенка, лечение вальгусной деформации ступни в детском возрасте представляет меньшую проблему, нежели в среднем или старшем возрасте. Детский организм благодарно отзывается на лечение, но при одном условии – лечение вальгуса должно быть правильным. Это значит, что не следует пытаться решить проблему самостоятельно. Лучше обратиться в клинику, где для ребенка составят индивидуальную комплексную программу лечения, включая массаж и методы физиотерапии.
В клинике «ИТВМ» лечение вальгуса проводится как во взрослом, пожилом, так и в детском возрасте.
Одним из самых эффективных методов комплексного лечения вальгусной деформации стопы является ударно-волновая терапия. По характеру воздействия эта процедура относится к физиотерапии. Фактически это тот же вибрационный массаж, но который действует внутри – непосредственно в месте деформации стопы.
Помимо терапевтического эффекта УВТ оказывает укрепляющее воздействие на связочный аппарат, способствуя его правильному развитию.
Причины вальгусной деформации стоп у детей
Вальгусная деформация стопы бывает врожденной и приобретенной. В первом случае причины заболевания связаны с внутриутробным нарушением расположения/формы костей. Диагноз ставится в младенческом возрасте.
Приобретенная форма вальгусной аномалии вызвана не до конца сформированным сухожильно-связочным аппаратом, а также отклонениями в развитии опорно-двигательной системы. Обычно диагноз «Вальгусная деформация стоп» ставится восьмимесячным детям или когда маленькому пациенту исполняется 1 год. Отклонение наиболее часто формируется у ослабленных деток с мышечной гипотонией.
Среди самых распространенных причин вальгусной деформации стопы у ребенка:
- недоношенность;
- внутриутробная гипотрофия;
- частые заболевания бронхитами, ОРВИ, пневмониями;
- врожденная слабость соединительных тканей;
- рахит;
- травмы связок, костей голени, мышц;
- длительное пребывание в гипсе;
- детское ожирение;
- слишком ранняя постановка ребенка на ножки;
- ношение некачественной/неправильно подобранной обуви.
Также вальгусная аномалия возникает как следствие:
- ДЦП;
- полинейропатии;
- остеопороза;
- дисплазии;
- эндокринных и генетических нарушений;
- врожденного вывиха бедра;
- полиомиелита;
- миодистрофии.
Лучшие врачи по лечению вальгусной деформации стопы у детей
9.5
Ортопед
Вертебролог
Травматолог
Артролог
Врач высшей категории
Тоненков Алексей Михайлович
Стаж 14
лет
Кандидат медицинских наук
Евромедклиник
г. Москва, Сиреневый бульвар, д. 32а
Щелковская
900 м
Первомайская
980 м
Чудо Доктор на Школьной 49
г. Москва, ул. Школьная, д. 49
Римская
320 м
Площадь Ильича
330 м
Марксистская
1.6 км
8 (495) 185-01-01
8 (499) 519-36-12
9.1
Травматолог
Ортопед
Врач высшей категории
Оплетаев Сергей Владимирович
Стаж 32
года
Кандидат медицинских наук
Евромедклиник 24 Жулебино
г. Москва, Люберцы, м-н Городок Б, ул. 3-е Почтовое Отделение, д. 102
Жулебино
830 м
Котельники
950 м
Евромедклиник
г. Москва, Сиреневый бульвар, д. 32а
Щелковская
900 м
Первомайская
980 м
8 (499) 969-25-84
8 (495) 185-01-01
8.4
Ортопед
Вертебролог
Травматолог
Врач высшей категории
Дубовик Артем Юрьевич
Стаж 12
лет
Кандидат медицинских наук
Евромедклиник
г. Москва, Сиреневый бульвар, д. 32а
Щелковская
900 м
Первомайская
980 м
8 (495) 185-01-01
9.1
Ортопед
Травматолог
Врач высшей категории
Шляков Михаил Борисович
Стаж 28
лет
Кандидат медицинских наук
Клиника здорового позвоночника Здравствуй!
г. Москва, Ленинский пр-т, д. 2а
Октябрьская
10 м
Октябрьская
400 м
Добрынинская
1.1 км
8 (499) 519-34-63
10
Ортопед
Травматолог
Врач высшей категории
Демидкин Павел Михайлович
Стаж 20
лет
Артромед центр Москва
г. Москва, ул. Шарикоподшипниковская, д. 6/14
Дубровка
380 м
Волгоградский пр-т
1.1 км
Дубровка
1.1 км
8 (495) 185-01-01
9.1
Мануальный терапевт
Ортопед
Травматолог
Врач высшей категории
Кузнецов Александр Александрович
Стаж 6
лет
Кандидат медицинских наук
Клиника здорового позвоночника Здравствуй!
г. Москва, Ленинский пр-т, д. 2а
Октябрьская
10 м
Октябрьская
400 м
Добрынинская
1.1 км
8 (499) 519-34-63
9.6
Ортопед
Травматолог
Врач высшей категории
Профессор
Багиров Акшин Беюк Ага оглы
Стаж 40
лет
Доктор медицинских наук
Клиника №1 в Люблино
г. Москва, ул. Краснодарская, д. 52, корп. 2
Люблино
460 м
8 (499) 519-36-51
9.2
Дерматолог
Косметолог
Ортопед
Миколог
Подолог
Травматолог
Азарова Евгения Сергеевна
Стаж 10
лет
Медцентр ОН КЛИНИК на Парке культуры
г. Москва, Зубовский б-р, д. 35, стр. 1
Парк культуры
580 м
Парк культуры
630 м
Смоленская
1.3 км
8 (499) 519-37-05
9
Ортопед
Травматолог
Врач высшей категории
Ужахов Ибрагим Мурадович
Стаж 6
лет
Кандидат медицинских наук
Клиника здорового позвоночника Здравствуй!
г. Москва, Ленинский пр-т, д. 2а
Октябрьская
10 м
Октябрьская
400 м
Добрынинская
1.1 км
8 (499) 519-34-63
10
Ортопед
Хирург
Травматолог
Врач первой категории
Щукина Оксана Владиславовна
Стаж 21
год
Бест Клиник на Профсоюзной
г. Москва, ул. Новочерёмушкинская, д. 34, корп. 2
Профсоюзная
1 км
Академическая
1.5 км
8 (499) 519-36-54
Что вызывает?
Болезнь бывает врожденной и приобретенной. В первой ситуации вальгус вызывают пороки развития соединительной ткани, генетические, хромосомные аномалии плода, нарушения нервной системы. Патология начинается еще в период внутриутробного развития, новорожденный рождается уже с ней.
К таким нарушениям относятся:
- нарушения иннервации;
- неправильное положение бедренных костей и таза, дисплазия тазобедренного сустава;
- врожденный вывих бедра;
- нарушения в пояснично-крестцовом отделе позвоночного столба;
- церебральный паралич;
- расщепление позвоночника (неполное закрытие нервной трубки в спинном мозге);
- спаечные процессы в малом тазу;
- врожденная слабость мышечно-связочного аппарата.
Родителям часто кажется, что некоторые из врожденных отклонений, никак не связаны с патологией стопы. Однако все костно-мышечные структуры в организме взаимосвязаны, поэтому причины вальгуса могут оказаться довольно неожиданными. Например, вызвать вальгус может такая родовая травма, как смещение оснований костей черепа, а именно изменение положения затылочной кости. Такая травма вызывает цепную реакцию. Неправильно становятся позвонки шейного отдела, грудного, поясничного, разворачивается крестец, тазовые кости, бедра, голени. И так деформация доходит до стоп. Точно также иногда вальгус может быть следствием такого диагноза, как кривошея.
Приобретенную вальгусную постановку стоп у ребенка вызывают ошибки в развитии и функционировании опорно-двигательного аппарата, травмы, чрезмерная нагрузка на ослабленную мышечно-связочную систему.
Ей способствует ранняя постановка в вертикальное положение, раннее начало ходьбы. Особенно высоки риски, если малыш пухленький, имеет лишний вес. Не стоит торопиться учить его ходить, равняться на других детей. Гораздо полезнее для опорно-двигательного аппарата стимулировать малыша активно ползать. К опоре на ноги и началу ходьбы тело ребенка готово только к 10 –12 месяцам. Некоторые детки делают свои первые шаги в 9 месяцев, а другие в 15 ¬¬– 18 месяцев. И это все варианты нормы. Помните, что разные ходунки, прыгунки, вожжи могут принести вред, а не пользу. Перед их использованием посоветуйтесь с педиатром.
Несформированные, неокрепшие связки, сухожилия, мышцы с ослабленным тонусом не способны удерживать ножки в правильном положении, поэтому под тяжестью веса тела стопы деформируются. Ухудшает ситуацию плохая координация, качающаяся походка малыша, когда для устойчивости он широко расставляет ножки.
Частая причина вальгусной деформации – перенесенный в младенчестве рахит. Как ни странно, но в легкой степени тяжести эта патология встречается почти у 30 % детей до 3 лет. Причиной рахита является дефицит витамина D, который приводит к нарушению усвоения кальция, недостаточной минерализации и прочности костей.
Еще одна распространенная причина – неподходящая, тесная или, наоборот, слишком свободная обувь. Она приводит к неправильному распределению нагрузки на стопу во время ходьбы, формированию походки, вызывающей появление кривизны ног. Выбирайте для ребенка качественную и хорошую обувь с эластичным жестким задником, небольшим каблуком, ортопедической стелькой, из натуральных материалов. Категорически не рекомендуется отдавать малышу обувь старших братьев, сестер, племянников и т. д.
Благоприятные условия для развития патологии создают:
- недоношенность;
- чрезмерная подвижность суставов;
- плоскостопие;
- дефицит кальция и витамина D;
- частые инфекционные болезни;
- ослабленный иммунитет;
- ожирение;
- нарушения в нервной системе;
- травмы голени и стопы (переломы, вывихи, растяжения);
- заболевания почек;
- генетическая предрасположенность, наличие вальгуса у родителей, бабушек, дедушек;
- эндокринные расстройства, приводящие к нарушению обмена кальция.
Разновидности ортопедических стелек
На сегодняшний день специалистами создано два
основных типа ортопедических стелек. Каждый из них подбирается строго по назначению врача. Итак, детально
поговорим о видах изделий.
Первый вариант – это профилактические стельки;
назначают в том случае, если человек не имеет определенных патологий стопы, однако по тем или иным причинам
постоянно испытывает большие нагрузки на ноги (как фактор развития заболевания). Женщины во время
беременности, спортсмены, работники, которые большую часть времени проводят на ногах – вот круг лиц, для
которого предназначены ортопедические профилактические стельки. Зачастую их изготавливают из искусственных
материалов или кожи натурального происхождения. Форма, а также качество стелек позволяет удерживать ногу,
стопу в необходимом положении. Таким образом, нагрузка на опорно-двигательный аппарат в целом понижается,
нивелируется повышенная нагрузка и дискомфорт.
Говоря о лечебных стельках, отметим, что они
предназначены для устранения симптомов заболевания, а также оказывают лечебное воздействие. Пациентам
рекомендуется покупать такие стельки при плоскостопии, пяточной шпоре, а также при вальгусной деформации
стопы.
Правила выбора
Перед тем, как подобрать нужное изделие, важно
понимать, для чего они будут использоваться. Правильно подобранные ортопедические стельки помогут Вашему
телу передвигаться с чувством легкости, устранив неприятные ощущения.. Hallux valgus: какие стельки выбрать
Hallux valgus: какие стельки выбрать
Шишка у основания большого пальца на стопе, иногда
данное заболевание называют «косточкой». Это народное название заболевания Hallux valgus. Данная проблема
очень неприятная и болезненная, в 80% возникает у женщин. Помимо боли, косточка существенно портит внешний
вид ноги. Это самая распространенная патология, скорректировать которую помогают ортопедические стельки для
поперечного плоскостопия, силиконовые валики, а также специальные изделия для отведения первого пальца.
Люди, которые страдают поперечным плоскостопием, знают об усталости,
болевых ощущениях, судорогах, которые приходится испытывать в конце дня. Если заболевание прогрессирует, то
возникают боли в тазобедренном суставе, в коленках, в спине. Чтобы избавиться от неприятностей, о которых
сказано выше, стелька должна оснащаться «метатарзальным валиком» – специальной подушкой, которая удерживает
в нужном расположении поперечный свод, а также перераспределяет по всей стопе нагрузку с передней ее части.