Несколько вопросов к врачу-педиатру: младенческий дерматит
Содержание:
Атопический дерматит и микроорганизмы
Большинство пациентов с атопическим дерматитом являются носителями S. aureus (золотистого стафилококка), который часто может усугублять кожные проявления заболевания. Пациенты с атопическим дераматитом также подвержены развитию герпетической инфекции (Herpes simplex virus). Грибковая инфекция (Malassezia supp.) также часто возникает у пациентов с атопическим дерматитом.
Раздражающие факторы
Часто одежда из грубой или шерстяной ткани механически раздражает кожу и вызывает обострение атопического дерматита и экземы. Химические раздражители, в том числе мыла и моющие средства, парфюмерия и косметика также могут иметь значение. Повышенная сухость воздуха усиливает потерю воды с поверхности кожи и ухудшает проявления атопического дерматита.
В зависимости от возраста значимость тех или иных провоцирующих факторов меняется.
(по «Диагностика и лечение атопического дерматита у детей и взрослых: консенсус EAACI/AAAAI/PRACTALL»)
Лабораторные и инструментальные исследования.
- Клинический анализ крови (наличие эозинофилии является неспецифическим признаком).
- Определение аллергенспецифических IgE в сыворотке крови и проведение кожного тестирования (при отсутствии острых проявлений АтД) помогают оценить сенсибилизацию к пищевым продуктам. Диагностическая чувствительность и специфичность значительно варьируют для различных пищевых продуктов, систем считывания и возрастных групп. При этом нужно учитывать, что положительные результаты тестов не доказывают наличие аллергии и должны подтверждаться провокационными тестами или элиминационной диетой. Более полезны отрицательные результаты, позволяющие доказать отсутствие участия пищевого продукта в механизме заболевания.
- Такие тесты, как определение цитотоксичности лимфоцитов, дегрануляции базофилов (тучных клеток) и сывороточного IgG (или подклассов) недостаточно информативны и не должны использоваться.
- Лучшие диагностические результаты дают стандартизированные контролированные врачом пищевые провокационные пробы (в России недоступны) или назначение элиминационно-провокационной диеты для определения роли пищевого продукта в заболевании.
- Определение общего IgE. У многих пациентов с АтД определяется выраженное увеличение его уровня, хотя низкий уровень IgE не служит критерием для исключения диагноза АтД и не указывает на отсутствие атопии.
Местные (топические) противовоспалительные лекарственные средства.
Местные глюкокортикостероиды (МГКС) – препараты первой линии в лечении обострений атопического дерматита, и стартовая терапия в лечении средне-тяжелых и тяжелых форм заболевания. Кроме противовоспалительного эффекта, терапия топическими глюкокортикостероиды (ГКС) уменьшает колонизацию кожи S. aureus и, следовательно, оказывает воздействие на дополнительный триггерный (пусковой) фактор атопического дерматита. Возможны различные схемы и режимы применения МГКС. Возможно назначение более сильных препаратов на первом этапе с последующим переходом на более слабые, применение интермиттирующей схемы терапии на втором этапе.
Не рекомендуется разведение (смешивание) готовых лекарственных форм МГКС с индифферентным кремами, мазями, эмолентами, это не снижает вероятность побочного действия, но существенно снижает эффективность терапии.
При инфекционных осложнениях АтД (бактериальных и грибковых инфекциях кожи) применяются комбинированные препараты (МГКС + местный антибиотик и\или противогрибковый препарат).
Классификация
Все дерматиты можно условно разделить на 2 большие группы:
- Простой дерматит (также его называют искусственный или артефициальный) возникает как реакция на облигатные раздражители – вещества или явления, которые способны вызвать поражение кожи у любого человека. К ним относят химические вещества, трение, вещества, ядовитые растения и т.д. Воспалительная реакция развивается из-за непосредственного повреждения кожного покрова.
- Аллергический дерматит возникает из-за воздействия факультативных раздражителей. Такие вещества являются раздражителями не для всех, а лишь для лиц, имеющих к ним индивидуальную повышенную чувствительность. Это могут быть парфюмерия, косметика, бытовая химия и т.д. Когда такие раздражители попадают на кожу и соединяются с ее белками, возникает реакция иммунной системы и, как следствие, кожные проявления.
По характеру возникновения дерматит бывает двух видов:
- Контактный.
- Токсидермия.
При контактном дерматите кожная реакция возникает при непосредственном соприкосновении кожи с раздражителем. Контактным путем способен развиваться как простой, так и аллергический дерматит.
Токсидермия – это токсико-аллергический дерматит, при котором раздражитель сначала попадает внутрь организма через пищеварительный тракт, инъекции или дыхательные пути (продукты питания, химические вещества, лекарственные препараты), а затем возникает аллергическая кожная реакция. Кожные проявления способны развиваться как через несколько часов после попадания вещества внутрь, так и через несколько месяцев.
Диагностика атопического дерматита
Диагностика атопического дерматита основывается преимущественно на клинических данных. Чаще всего используют критерии, разработанные Hanifin и Rajka в 1980 г.
Основные критерии:
- Зуд кожи даже при наличии минимальных проявлений на коже;
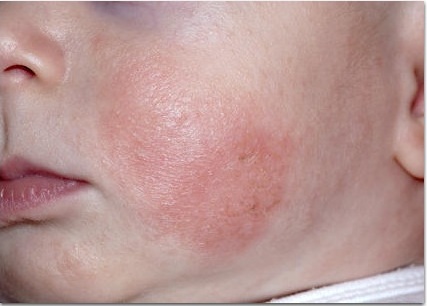
- Типичная морфология и локализация высыпаний: дети первых двух лет жизни –эритема, папулы, микровезикулы с локализацией на лице и наружных (разгибательных) поверхностях конечностей; дети старшего возраста – папулы, лихинификация симметричных участков внутренних (сгибательных) поверхностей конечностей; подростки и взрослые — выраженная лихинификация и сухость кожи, покрытые чешуйками пятна и папулы, распложенные в суставных сгибах, на лице и шее, плечах и в области лопаток, по наружной поверхность верхних и нижних конечностей, пальцев рук и ног.
- Личная и\или семейная история атопии (наличие других аллергических заболеваний у пациента или родственников).
- Хроническое или рецидивирующее течение.
Дополнительные (малые) критерии:
- Повышенный уровень общего и специфических IgE-антител, положительны кожные тесты с аллергенами.
- Пищевая и/или лекарственная аллергия.
- Начало заболевания в раннем детском возрасте (до 2-х лет).
- Гиперлинейность, усиление кожного рисунка ладоней («складчатые») и подошв.
- Pityriasis alba (белесоватые пятна на коже лица, плечевого пояса).
- Фолликулярный гиперкератоз («роговые» папулы на боковых поверхностях плеч, предплечий, локтей).
- Шелушение, ксероз (сухость кожи).
- Неспецифические дерматиты рук и ног.
- Частые инфекционные поражения кожи (стафилококковой, грибковой, герпетической природы).
- Белый дермографизм.
- Бледность или эритема (покраснение) лица.
- Зуд при повышенном потоотделении.
- Складки на передней поверхности шеи.
- Периорбитальная гиперпигментация (темные круги вокруг глаз — аллергическое сияние). — Линия Деньи-Моргана (продрльная суборбитальная складка на нижнем веке)
- Экзема сосков.
- Хейлит.
- Рецидивирующий конъюнктивит.
- Кератоконус (коническое выпячивание роговицы).
- Передние субкапсулярные катаракты.
- Влияние стресса, факторов окружающей среды.
- Непереносимость шерсти, обезжиривающих растворителей.
Для постановки диагноза достаточно 3х основных критериев и не менее 3х дополнительных.
Факторы, провоцирующие обострение атопического дерматита: эмоциональный стресс.
Эмоленты в лечении атопического дерматита
Использование смягчающих (эмолентов) и увлажняющих средств является основой терапии атопического дерматита. Основная особенность заболевания – выраженная сухость кожи, обусловленная дисфункцией кожного барьера с повышенной чрескожной потерей воды.
Этот процесс обычно сопровождается интенсивным зудом и воспалением. Применении эмолентов позволяет восстановить водно-липидный слой и барьерные функции кожи, применять их необходимо постоянно, даже при отсутствии видимого воспаления.
В зависимости от стадии и локализации АтД применяются различные формы эмолентов/увлажняющих средств – лосьоны, кремы, мази. Средства ухода в виде крема должны наноситься на очищенную кожу за 15мн. до нанесения местных противовоспалительных лекарственных средств, в виде мазей – через 15 мин. после них.
Необходим правильный и ежедневный уход за кожей. Рекомендовано ежедневное купание в теплой воде (32-35 гр), продолжительностью не более 10-15 минут. Следует использовать средства с мягкой моющей основой с рН 5,5, не содержащие щелочи (исключить мыло). Кожу не следует растирать различными губками, щеткам пр. После купания необходимо аккуратно промокнуть кожу мягким хлопковым материалом, не растирая и не вытирая её досуха, и нанести смягчающее/увлажняющее средство.
Системная терапия атопического дерматита
Антигистаминные препараты. Терапевтическая ценность антигистаминных препаратов основывается главным образом на их седативном эффекте, они используются как краткосрочное дополнение к местному лечению в течение обострений, сопровождающихся интенсивным зудом. Дополнительным показанием служит наличие у части больных респираторных форм атопии, в этом случае предпочтение должно отдаваться антигистаминным препаратам II поколения.
Системные глюкокортикостероиды. Используются при тяжелом течении АтД коротким курсами. Убедительных доказательств их эффективности в сравнении с МГКС нет. Известно, что по окончании терапии системными ГКС заболевание часто рецидивирует. Кортикостероиды в виде длительной системной терапии ассоциируются с развитием ряда побочных эффектов (нарушение роста, остеопороз, катаракта, лимфопения и др.). В острых случаях АД краткосрочная системная терапия ГКС может быть эффективна, но следует избегать длительного применения системных коритикостероидов у детей.
Иммуносупрессивная терапия. Циклоспорин А, Азатиоприн. Возможно использование этих препаратов при тяжелом упорном течении АтД, но их токсичность и наличие большого числа побочных эффектов ограничивают применение данных препаратов.
Фототерапия. Лечение АД фототерапией представляет собой стандартную терапию второй линии взрослых пациентов, в период обострения часто используется в комбинации с кортикостероидами. Фототерапия у детей до 12 лет применяется лишь в исключительных случаях. На сегодняшний днь не получена информация об отдаленных эффектах УФ терапии.
Иммунотерапия. Аллергенспецифическая иммунотерапия (АСТТ) с пищевыми аллергенами не показала своей эффективности в лечении АтД.
Лечение пеленочного дерматита
Пеленочный дерматит не требует специфического медикаментозного лечения. Обычно бывает достаточно применения противовоспалительных мазей для младенцев, барьерных кремов. При возникновении воспаления необходимо чаще менять подгузники, обеспечить доступ воздуха к пораженным участкам кожи. Также можно делать травяные ванночки, использовать светотерапию. Если такие меры не дают эффекта, то по прошествии 3-4 суток необходимо показать ребенка врачу. Есть риск, что кожа ребенка заражена диплоидным грибком Candida. При обнаружении молочницы необходимо применять противогрибковую мазь.
Последствия пеленочного дерматита
Пеленочный дерматит причиняет ребенку неудобства, негативно влияет на его психическое состояние. Зуд, чувство жжения вызывают функциональные расстройства и нарушение нервно-сосудистой регуляции.
| Детские болезни и методы их лечения | |
|---|---|
| Аллергология | Аллергический ринит • Крапивница • Непереносимость молочного белка • Отек Квинке • Поллиноз • Экссудативный диатез |
| Гастроэнтерология | Болезнь Крона • Диарея • Запор • Копрограмма • Римские Критерии III • Энкопрез • Язвенный колит |
| Дерматология | Атопический дерматит • Витилиго • Дерматит • Дисгидроз • Крапивница • Нейродермит • Пеленочный дерматит • Псориаз • Розовый лишай • Себорейный детский дерматит • Экзема • Эритема |
| Детские инфекции | Аутогенные инфекции • Ветряная оспа • Дифтерия • Иммунизация • Коклюш • Контагиозный моллюск • Корь • Краснуха • Паротит • Полиомиелит • Скарлатина |
| Детская хирургия | Вывих бедра • Грыжа • Столбняк |
| Неврология | Аутизм • Внутричерепная гипертензия • ДЦП • Энурез • ЭЭГ |
| Ортопедия | Косолапость • Кривошея |
| Оториноларингология | Аденоидит • Болезнь Меньера • Вазомоторный ринит • Гайморит • Лабиринтит • Ларингит • Ларингоскопия • Отит • Отоскопия • Мастоидит • Ринит • Риносинусит • Риноскопия • Снижение слуха у детей • Тонзиллит • Тонзиллор • Фарингит • Фарингоскопия |
| Офтальмология | Амблиопия • Конъюнктивит • Кератит • Косоглазие • Склерит • Увеит • Эписклерит |
| Педиатрия | Бактериологическое исследование кала • Бронхиальная астма • Глистная инвазия • Лактозная недостаточность • Недостаток витамина Д • Потница • Рахит • Синдром двигательных нарушений |
| Физиотерапия | Биоптрон • Дарсонвализация • Детский массаж • Камертон • Лазер Милта • Магнитная терапия • Парафинотерапия • УФО • Электрофорез |
Что такое родничок и зачем он нужен?
Родничком называется то место на головке ребенка, где кости черепа не плотно срастаются между собой и образовывается соединительная ткань. Зачем же нужен родничок у детей, и почему строение головы у деток не такое, как у взрослых? Ответы на самом деле очень просты. Ведь природа все отлично продумала, чтобы ребенок проходил поэтапные изменения в животике мамы и родился нормальным и полноценным. Когда происходит образование костей черепа новорожденного, то процессы остеогенеза, еще не совершенны. Поэтому косточки по своей структуре мягонькие и податливые. В местах соединения костей должны быть швы из плотной костной ткани, которые у деток представлены родничком. Это объясняется тем, что во время родов, при прохождении всех плоскостей таза головка выполняет наиболее важную функцию и регулирует процесс прохождения ребенка по родовым путям. Поэтому нагрузка и давление на кости черепа максимальная. Роднички позволяют костям черепа свободно двигаться по родовым путям, косточки могут находить одна на другую, что значительно уменьшает давление и нагрузку на сам головной мозг. Поэтому если бы не было у ребенка родничков, то процесс родов был бы очень осложнен.
Сколько же родничков у ребенка?
Он расположен между лобной костью и двумя теменными, поэтому имеет неправильную форму ромба. Если говорить об общем количестве родничков у ребенка, то их шесть. Один передний или большой, один задний и по два боковых с каждой стороны. Задний родничок расположен между затылочной костью и двумя теменными. Боковые роднички расположены на одном уровне – первый между теменной, височной и клиновидной костью, а второй между теменной, височной и затылочной. Но боковые роднички должны быть закрыты у доношенного ребенка, тогда как передний в норме открыт после рождения ребёнка и в первый год его жизни. Иногда у доношенного ребенка может быть и открыт задний родничок, но чаще он закрыт. Размеры родничков у детей отличаются. Самый большой родничок – это передний и он около 25 миллиметров в длину и ширину. Далее идет маленький или задний, которые меньше 10 миллиметров. Боковые роднички наиболее меленькие и составляют не больше пяти миллиметров. Чтобы контролировать состояние ребенка и скорость зарастания этих родничков, нужно знать, как измерить родничок у ребенка. Эта процедура каждый раз проводится доктором при осмотре ребенка и результат всегда записывается в карту развития новорожденного. Это позволяет следить за динамикой закрытия родничка. Но измерить может и мама в домашних условиях и для этого не требуется специальных навыков или инструментов. Большой родничок имеет форму ромба, поэтому измерение происходит не от угла к углу, а от стороны ромба к другой стороне. То есть для измерения нужно в проекции большого родничка положить три пальчика мамы правой руки не в прямом направлении по углам ромба, а немножко в косом по сторонам ромба. Один мамин пальчик примерно соответствует одному сантиметру, и поэтому нет необходимости в измерении линейкой или еще чем-то. Таким образом, нормальный размер родничка у ребенка не должен превышать ширины трех пальцев мамы.
Нормы закрытия родничков у детей отличаются в зависимости от индивидуальных особенностей. Ведь одного ребенка кормят грудью и у него достаточное количество минеральных веществ и витаминов для раннего закрытия родничка, а другой ребёнок кормится смесью, а еще и родился в зимний период без проведения профилактики рахита, поэтому закрытие родничка у него более позднее. Но все равно существуют нормальные пороги закрытия, превышение которых говорит о возможной проблеме. Большой родничок зарастает к 12-18 месяцам жизни ребенка, а задний или малый при его открытии после рождения должен закрыться к концу второго месяца жизни ребенка. Если открыты боковые роднички у ребенка, то они должны закрыться на протяжении шести месяцев. Когда у ребенка зарастает родничок, то образовывается плотная кость, которая уже навсегда станет такой же, как и у взрослого.
Симптомы и основные причины позднего закрытия
Если к 18 месяцам родничок не уменьшается в размерах, и показатели сильно отклоняются от нормальных значений, это может указывать на развитие опасных заболеваний:
Рахит
Обменное заболевание, возникающее вследствие дефицита кальциферола (витамина D) в организме малыша. Сопровождается поражением опорно-двигательного аппарата, внутренних органов, нервной, эндокринной системы. Причинами рахита выступают:
- недостаточное пребывание малыша на свежем воздухе и солнце;
- тугое пеленание;
- нарушение работы ЖКТ, врождённые патологии органов пищеварения;
- приём противосудорожных препаратов;
- ранний переход на искусственное вскармливание.
Сопровождается нарушением аппетита и стула, беспокойством, повышенной потливостью, облысением затылка, гипотонусом мышц. У таких детей при отсутствии лечения поздно зарастает родничок, и прорезываются зубы, наблюдается аномальное вздутие живота, отставание в физическом развитии, деформация грудной клетки, таза, нижних конечностей.
Диагноз устанавливается после сдачи биохимического анализа крови, пробы мочи по Сулковичу. Лечение проводится с помощью ударного приёма витамина D.
Ахондродисплазия
Наследственное заболевание, при котором рост костей черепа и скелета нарушается. У больного на фоне нормальной длины туловища заметно укорачиваются конечности. Отличительная особенность ахондродисплазии – низкий рост человека (130 см), изогнутый позвоночный столб и очень крупная голова, на которой выступают лобные бугры.
Встречается патология у одного из 10000 новорожденных детей, преимущественно у женщин. Способов полного излечения не существует. Терапия направлена на минимизацию опасных последствий болезни.
Врождённый гипотиреоз
Это недостаточная работа щитовидной железы, вследствие которой уровень гормонов, отвечающих за рост костей, падает. Все функции организма замедляются, ослабляется деятельность сердечно-сосудистой, пищеварительной, дыхательной системы. Причинами заболевания служат повреждения щитовидной железы во внутриутробном периоде, незрелость гипоталамно-гипофизной системы.
Ребёнок страдает от частых запоров, у него наблюдается гнусавый голос, вялость, сонливость. При постановке диагноза проводится анализ крови на гормоны щитовидной железы, а также УЗИ органа. Лечение назначают симптоматическое посредством заместительной терапии.
Синдром Дауна
Распространённая хромосомная патология, возникающая вследствие рандомной мутации в 21 паре, дающей дополнительную хромосому. Проявляется у плода в момент зачатия при слиянии мужской и женской половой клетки, когда яйцеклетка несёт набор из 24 вместо положенных 23 хромосом. Лишняя хромосома приводит к нарушению работы нервной системы, задержке умственного и психического развития, а также:
- нарушению циркуляции спинномозговой жидкости;
- уменьшению размеров мозжечка;
- уменьшению объёма головного мозга и снижению активности его коры;
- нарушению мозгового кровообращения.
Гидроцефалия (водянка головного мозга)
Повышенное скопление церебральной жидкости в полости черепа из-за нарушенного оттока либо усиленной продукции ликвора. Возникает вследствие пороков развития головного или спинного мозга, внутриутробных инфекций, патологий строения подпаутинного пространства, опухолевых процессов и пр. Проявляется:
- гипотонусом мышц;
- запрокидыванием головы;
- частыми судорогами;
- недобором веса;
- тремором подбородка и конечностей;
- косоглазием;
- срыгиванием фонтаном.
Особенность заболевания – большой размер головы. При отсутствии лечения возможны серьёзные последствия, начиная от потери зрения и заканчивая эпилепсией. После проведения диагностики назначаются мочегонные, противосудорожные препараты, ноотропы. Если лекарства не помогают, прибегают к оперативному вмешательству с внедрением шунта для отвода жидкости в брюшную полость.
Предрасположенность
У детей со склонностью к аллергическим реакциям, неустойчивостью водно-солевого равновесия, высоким содержанием аммиака в моче может наблюдаться предрасположенность к пеленочному дерматиту. В таком случае он может возникать повторно после устранения воспаления даже без видимых причин. Фактором риска являются также другие кожные заболевания, например, себорейный дерматит, поражение слизистых оболочек дрожжеподобными грибами рода Candida (молочница). Склонность кожи к воспалению у младенцев и маленьких детей увеличивается при нехватке витамина Д в организме. Авитаминоз вызывает повышенную потливость и облегчает проникновение инфекции в эпидермис. Ребенку с предрасположенностью к пеленочному дерматиту нужна консультация дерматолога.
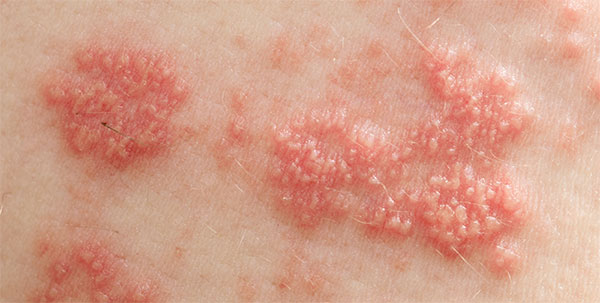
Чесотка
Чесотка — это очень заразная кожная болезнь, которая поражает людей разных возрастов. Возбудителем чесотки является кожный паразит — чесоточный зудень. Это крохотный, незаметный на глаз клещ, который проделывает ходы в поверхностных слоях кожи, вызывая нестерпимый зуд.
Сквозь поврежденную кожу легко проникает бактериальная инфекция, что может сопровождаться гнойными заболеваниями кожи.
Новорожденные дети могут заразиться чесоткой при близком контакте с больными взрослыми и другими детьми. На теле грудничка появляются мелкие пятна и едва заметные полоски — ходы, которые очень сильно чешутся и беспокоят ребенка.
Наиболее часто поражаются стопы, ладони, кожа промежности. Диагностику и лечение чесотки проводит врач дерматолог. Обычно назначаются специальные кремы, которыми должны пролечиться все члены семьи.