Как проявляется розеола у детей
Содержание:
Особенности лечения розеолы
Если у вашего ребенка диагностировали розеолу, позаботьтесь о том, чтобы больной находился в хорошо проветриваемом помещении и употреблял воду каждые 20 минут небольшими порциями. Это позволит избежать обезвоживания организма.
Если ребенок в период лихорадки отказывается от еды, не надо его принуждать есть насильно. Когда температура спадет, меню малыша должно состоять из легкоперевариваемых продуктов и блюд, насыщенных овощами и фруктами.
Медикаментозное лечение розеолы предусматривает прием препаратов, которые должен назначать только врач по результатам анализов. Любая самодеятельность при лечении инфекционного заболевания исключается!
Одновременно с приемом медикаментов необходимо обрабатывать кожные покровы с применением специальных мазей и кремов, которые помогут быстрее убрать высыпания на теле малыша.
После основного курса лечения ребенку назначается восстановительная терапия, включающая прием витаминов и иммуностимулирующих средств, для улучшения защитных функций детского организма, прогулки на свежем воздухе, активные игры.
При выборе препаратов для лечения розеолы у ребенка, врач уделяет особое внимание медикаментам для устранения лихорадки или судорожного синдрома у малыша. Для этого используются жаропонижающие средства, соответствующие возрасту маленького пациента
Известно, что для лечения розеолы могут применяться не все антибиотики, поэтому подбором медикаментов и их назначением должен заниматься исключительно врач
Для этого используются жаропонижающие средства, соответствующие возрасту маленького пациента. Известно, что для лечения розеолы могут применяться не все антибиотики, поэтому подбором медикаментов и их назначением должен заниматься исключительно врач.
Что касается народных средств, то тут надо проявлять осторожность. Например, от применения их для снижения температуры, необходимо воздержаться
Важно знать, что с помощью натуральных компонентов можно добиться улучшения общего состояния ребенка, а вот на сам возбудитель заболевания они никак не повлияют. Народные средства являются эффективными на последнем этапе лечения розеолы у детей
Из самых распространенных и эффективных рецептов народной медицины рекомендуются следующие.
- Компот из сухофруктов. Для его приготовления необходимо любые виды сухофруктов или их смесь залить кипятком и после настаивания течение 1 часа можно давать малышу небольшими порциями для поддержания водного баланса и утоления жажды.
- Травяные отвары из ромашки аптечной, календулы, зверобоя, плодов шиповника повышают сопротивляемость организма к инфекциям. Приготовить отвары можно простым стандартным методом.
- Лечебный чай с листочками малины, лимоном, липой, небольшим количеством смородинового сока для скорейшего восстановления после болезни.
При соблюдении всех назначений и рекомендаций врача, симптомы болезни быстро отступят, и ваш малыш снова будет здоровым, веселым и радостным!
Симптомы
Характерными симптомами розацеа являются следующие моменты:
- розовая сыпь. Сама кожа под ней обычно красная. Изначально розовые бугорки со временем становятся угрями, пустулами с гноем;
- максимальное покраснение лица в Т-зоне. Но болезнь локализуется не только на лице – она может проявить себя на груди, спине;
- активное проявление сосудистой сеточки – красной и синюшной;
- слезоточивость, сухость, покраснение глаз;
- образование корки в местах покраснений. Выглядит это как плотная кожа. На узловой стадии нос может увеличиваться в размерах.
Особенности розацеа отличаются в зависимости от того, о какой форме идет речь.
У вас появились симптомы розацеа?
Точно диагностировать заболевание может только врач.
Не откладывайте консультацию — позвоните по телефону
+7 (495) 775-73-60
Диагностика
При сходных симптомах розеолы и краснухи, у розеолы существуют характерные отличия: сохранение лихорадочного состояния в течение 3 дней и появление сыпи на 4 сутки.
Кроме этого, появляющиеся на коже пятна не сопровождаются зудом и неприятными ощущениями, а после их исчезновения на кожных покровах отсутствуют шрамы и рубцы. Высыпания на теле малыша сначала локализуются в одном месте, а затем постепенно распространяются по шее и лицу.
Лечение розеолы у детей начинается после подтверждения наличия заболевания путем проведения диагностики, включая анализы. В условиях современной лаборатории АО «Медицина» (клиника академика Ройтберга) в ЦАО проводится ряд анализов, которые сдает больной ребенок:
- общий анализ крови и мочи;
- анализ на ПЦР;
- анализ кала на дисбактериоз;
- серологические исследования.
Полученные в ходе исследований результаты дают детскому врачу инфекционисту сделать соответствующие выводы, поставить диагноз и определить способ, как лечить розеолу у ребенка с учетом особенностей протекания заболевания и состояния здоровья конкретного маленького пациента.
Индивидуальный подход, высокая квалификация врача и широкие возможности нашего медицинского учреждения позволяют быстро и эффективно справляться с устранением симптомов заболевания.
В АО «Медицина» (клиника академика Ройтберга) все исследования проводятся на современном оборудовании. Результаты анализов предоставляются в максимально сжатые сроки, что значительно облегчает постановку диагноза и назначение правильного лечения. Вы можете узнать на сайте весь перечень услуг, а также их стоимость.
Причина инфекции — вирус герпеса
Розеола развивается при первичном заражении вирусом герпеса человека (HHV) 6 и 7-го типов. Причем HHV-6В вызывает заболевания в 90% случаев, а HHV-7 — только в 10%. Несмотря на то, что вирус пожизненно остается в клетках, организм человека успешно справляется с инфекцией — заболевание быстро проходит, а после него развивается пожизненный иммунитет. Именно поэтому симптомы розеолы чаще всего проявляются в детстве, сама болезнь переносится только один раз в жизни.
Как именно передается эта вирусная инфекция, сегодня точно неизвестно. Предположительно розеолой заражаются контактно-бытовым и воздушно-капельным путями — через предметы быта, рукопожатия, чихание, кашель и другое.
Главным источником инфекции является человек, причем не только больной, но и бессимптомный вирусоноситель. То есть, по сути, речь идет о практически всем населении, ведь большинство людей заражаются вирусом герпеса 6 и 7-го типов еще в детстве. HHV активизируется в организме при пониженном иммунитете, например, в период сезонных простуд, на фоне стрессов или авитаминоза. В это время сам человек не заболевает, никаких клинических проявлений болезни у него нет, но он становится потенциально опасным для тех, кто еще не переносил розеолу. Именно поэтому ребенок может заразиться инфекцией в любых обстоятельствах.
Инкубационный период заболевания длится от 5 до 15 дней, и в связи с этим установить, когда именно произошло заражение, порой достаточно сложно. При этом врачи отмечают, что особые методы профилактики розеолы не нужны — вирусная инфекция переносится достаточно легко и без последствий для здоровья.
Лишай
Лишай у человека – это целая группа заболеваний, у которых можно выделить следующие особенности:
- это поражения кожи;
- такие поражения носят воспалительный характер;
- они расположены на одном или сразу на множестве участков кожи;
- внешние признаки лишая имеют определенное сходство. Вплоть до того, что в ходе диагностики приходится решать, с каким именно лишаем пациент пришел к врачу.
При этом само слово «лишай», скорее, историческое по сути, чем биологическое или медицинское. У разных видов лишаев могут быть разные возбудители: грибки, вирусы и др. Это значит, что ни в коем случае нельзя заниматься самодиагностикой. Лечение по интернету может оказаться не только бесполезным, но и, в случае ошибки, привести к значительному ухудшению состояния пациента.
Взрослых людей лишай чаще поражает после 40-50 лет. Возрастные перестройки организма, приближение пожилого возраста ослабляют иммунную систему человека, что и повышает риски заболевания лишаем.
Лишай у женщин
Некоторые виды лишая чаще встречаются у представительниц слабого пола. Например, красный плоский лишай чаще поражает женщин, причем в возрасте от 35 до 55 лет.
Лишай у мужчин
Те виды лишая, которые «любят» волосистые части тела человека, более тяжело переносятся мужчинами. Нередки случаи, когда лишай развивается в области бороды, что причиняет им дополнительные страдания. Лишай в области паха тоже чаще диагностируется у представителей сильной половины – в силу повышенной потливости.
Дети чаще взрослых заболевают стригущим лишаем. Объяснение этому простое: эту болезнь проще всего подхватить от уличных инфицированных кошек и собак. Грибок часто поражает мордочку животного, уши, затылок, спину. Эти места выглядят как подстриженные проплешины. Если такое животное погладить, то споры грибка попадут на кожу человека. При наличии малейших повреждений или на фоне ослабленного иммунитета заражение неминуемо.
Как отличить разные виды высыпаний
Для того чтобы перейти к клиническим формам кожных проявлений коронавируса, нужно сначала разобраться в дерматологической терминологии. Высыпания различаются между собой, но под каждым из них подразумевается некий морфологический элемент, который мы видим на коже.
К морфологическим элементам, характерным для COVID-19, относятся:
- Пятна или макулы, которые проявляются только изменением цвета кожи. Красные, фиолетовые и ярко-розовые появляются при травме сосуда. Коричневые показывают локальные скопления меланина, например, после долгого пребывания на солнце без защитного крема.
- Пятна на теле и лице могут напоминать мелкую сыпь, образовывать очертания в виде полосок, кровоподтеков и синяков, или экхимозов, если говорить медицинскими терминами. Самое маленькое пятно, до 15 мм, называется розеолой, а больше 20 мм — эритемой. Обычно это даже не один элемент, а слияние нескольких.
- Папулы представляют из себя возвышающийся над уровнем кожи элемент, цвет которого может варьироваться от обычного до ярко-красного.
- Пузырьки и везикулы похожи на папулы, но внутри они содержат жидкость. Большие по размеру высыпания называют буллами и пузырями.
- Волдыри (уртикария) — высыпания белого, бледно-розового или даже светло-красного цвета. Волдыри возвышаются над кожей и часто сопровождаются зудом. Они могут быть маленькими, 2-3 см, или большими, 10-15 см. По форме бывают круглыми, овальными или неправильными, с кружевными краями.
Розеола — что это такое?
Указанная болезнь возникает обычно в детском возрасте, представляет собой вирусное заболевание, причинами появления которого может стать что угодно. У заболевания существует несколько названий, например, краснуха, трехдневная лихорадка, экзантемный субитум или шестая болезнь. Розеолой не болеют дети до 6 месяцев, потому что в организме находятся антитела, передающиеся от матери, защищающие младенца от вируса.
Чаще всего болеют детишки весной или осенью. Розеола начинается так же, как и другие вирусные заболевания, проходит незаметно, как и возникает. Симптомы розеолы у детей бывают разные, ими может стать лихорадка, высыпания, температура и другие признаки, возникающие при вирусных болезнях. В 4 года у ребенка появляются антитела, помогающие защищать его от возбудителей до конца жизни.
Многие родители не часто слышат о данной болезни. Диагностируется заболевание очень редко, так как начинается всегда внезапно, протекает быстро, а её симптомы можно перепутать, принять за простуду.
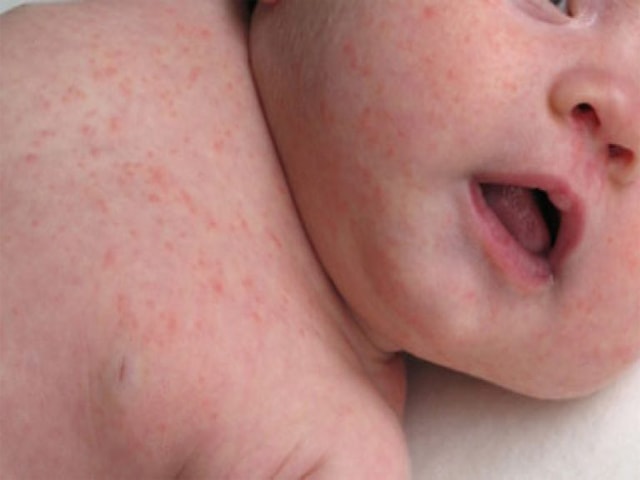
Розеола вызывается вирусом герпеса шестого типа HHV-6 и седьмого HHV-7. Начинается проявление с лихорадки, после чего появляется красная сыпь по всему телу.
Способ передачи вируса до конца не известен, врачи пытаются найти передатчик. Однако антитела находятся в каждом человеке с рождения, любой может стать переносчиком. Большинство учёных склоняются к мнению, что передается розеола воздушно-капельным путем.
Заражение может происходить как от взрослого человека, находящегося в контакте с больным, так и от предметов, исследуемых младенцем: игрушки, домашние принадлежности, вещи и прочее. Вопрос, заразна ли розеола, долгое время был открыт, но большинство докторов считают, что больной ребенок всё же может передавать инфекцию окружающим. Поэтому рекомендуется оградить больного от детей, ещё не переболевших розеолой.
Как проводить профилактику скарлатины?
Для того, чтобы защититься от скарлатины, необходимо избегать общения с больным скарлатиной и носителями стафилококка. Но, к сожалению, это не всегда возможно. Ведь носители выглядят абсолютно здоровыми. Чтобы защитить себя и своего ребенка, нужно знать, какими путями передается заболевание.
- воздушно-капельный – заражение происходит при общении, пребывании в одном помещении
- пищевой (алиментарный) – стафилококки попадают на продукты, которые потом употребляет здоровый человек
- контактный – передача бактерий от больного человека к здоровому через бытовые предметы, игрушки, одежду
Скарлатина не настолько заразна, как другие инфекционные болезни, например, ветрянка. Можно находиться в одной комнате с больным и не заразиться. Восприимчивость к болезни зависит от иммунитета.Главные меры профилактики: выявление и изоляция больных. В коллективе, где находился больной, накладывают карантин сроком на 7 дней. Если ребенок ходил в детский сад, то в группу не принимают тех детей, кто не был в контакте с заболевшим. Их временно переводят в другие группы. В этот период проводят ежедневный осмотр всех детей или взрослых, которые были в контакте. В детских коллективах ежедневно меряют температуру, осматривают горло и кожу. Это необходимо для того, чтобы своевременно выявить вновь заболевших
Особое внимание обращают на признаки респираторной инфекции и ангины. Так как это может быть первыми симптомами скарлатины
Детей, которые общались с больным, не пускают в детские сады и первые два класса школы на протяжении 7 дней после контакта. Это необходимо для того, чтобы убедиться, что ребенок не заразился. Больного скарлатиной изолируют и допускают в коллектив через 22 дня от начала болезни или через 12 дней после клинического выздоровления. Всем, кто общался с больным, назначают Томицид. Препаратом необходимо полоскать или сбрызгивать горло 4 раза в день, после еды на протяжении 5 суток. Это помогает предотвратить развитие болезни и избавиться от стрептококков, которые могли попасть на носоглотку. Чаще всего лечение проводят дома. В стационар направляют больных с тяжелым течением болезни и в том случае, когда необходимо не допустить заражения маленьких детей или работников декретированных профессий. Это те люди, которые работают с детьми, в лечебных учреждениях и в сфере питания. Их госпитализируют на срок не менее 10 дней. Еще 12 суток после выздоровления такие люди не допускаются в коллектив.Если в семье заболел ребенок, то необходимо соблюдать такие правила:
- исключить общение с другими детьми
- поместить больного в отдельную комнату
- ухаживать за ребенком должен один член семьи
- не стирать вещи ребенка с бельем остальных членов семьи
- выделить отдельную посуду, постельное белье, полотенца, средства гигиены
- тщательно обрабатывать игрушки дезинфицирующим раствором, а потом споласкивать проточной водой
В помещении, где находится больной, проводят дезинфекцию. Это влажная уборка 0,5% раствором хлорамина. Также нужно регулярно кипятить белье и посуду заболевшего. Такие меры помогут не допустить распространение стрептококка и заражение окружающих.Диспансерный учет Для того, чтобы предупредить носительство стрептококка, больные находятся под наблюдением врача на протяжении месяца, после выписки из больницы. Через 7 дней и через месяц проводятся контрольные анализы крови и мочи. При необходимости делают кардиограмму. Если в анализах не выявлены бактерии, то человека снимают с диспансерного учета.
Осложнения
Осложнения, обычно, появляются в конце болезни на 2-3 неделе с начала болезни. В этот период болезни организм ребенка становится очень чувствительным к различным микробам. Поэтому сейчас после выписки из больницы ребенка своевременно изолируют от других болеющих скарлатиной детей, чтобы избежать осложнений.
Осложнения скарлатины протекают различно, в зависимости от возраста и состояния здоровья до заболевания скарлатиной и, наконец, от ухода и окружающих условий во время болезни.
Осложнениями скарлатины могут быть:
- повторная ангина;
- воспаление шейных лимфатических узлов;
- отит;
- реже — воспаление почек и болезнь сердца.
Последние бывают преимущественно у детей школьного возраста. Иногда может наблюдаться рецидив болезни – повторная картина со всеми типичными признаками болезни
Повторная ангина как осложнение скарлатины встречается чаще, чем другие осложнения. Она проявляется следующими признаками.
- На 2—3-й неделе от начала заболевания скарлатиной у ребенка вновь повышается температура, иногда при неизмененном самочувствии.
- У некоторых больных одновременно с ангиной появляются увеличение и болезненность шейных лимфатических узлов, возникает второе по частоте осложнение — шейный лимфаденит.
- Иногда лимфатические узлы могут нагнаиваться — образуется гнойник, который приходится лечить хирургическим способом.
Воспаление среднего уха (отит) чаще бывает у маленьких детей (до 3-летнего возраста!), особенно у детей с хроническим насморком, аденоидами. Воспаление почек начинается с появления небольшой отечности век по утрам. Если ребенку не оказать врачебной помощи, отек распространится на лицо, ноги и все тело. Моча становится мутной, цвета мясных помоев.
У некоторых детей, перенесших скарлатину, выздоровление затягивается, отмечаются слабость, быстрая утомляемость, держится повышенная температура (в пределах 37—37,5). В одних случаях такое состояние бывает обусловлено вяло протекающим воспалительным процессом в носоглотке, а в других может иметь место острый ревматизм, характеризующийся тяжелыми поражениями сердца.
Описание и причины
Возбудителем инфекции является вирус 6 типа, так называемый Human herpesvirus 6 или HHV-6B. Носителями его являются 90 % жителей планеты.
Пик заболеваний розеолой, как правило, приходится на весну и осень. Начинается болезнь совершенно неожиданно и так же неожиданно исчезает. Недаром одно из названий недуга — «внезапная экзантема». Она протекает с лихорадкой, многочисленными высыпаниями и прочими симптомами. Независимо от того, переболел малыш розеолой или нет, в 4 годика в детском организме уже вырабатываются антитела к возбудителю инфекции, защищающие его от данного заболевания до конца жизни.
Способ передачи вируса 6 типа от человека к человеку до конца не изучен. Есть предположение, что инфекция передается воздушно-капельным путем. Источником заражения для детей, скорее всего, являются взрослые люди, находящиеся с ними в тесном контакте. Исходя из этого, можно сказать, что заражение ребенка также возможно через предметы домашнего обихода и игрушки .
Лихорадка у малыша сопровождается раздражительностью, общей слабостью, вялостью и отсутствием аппетита.
После резкого снижения температуры через несколько часов по телу начинает быстро распространяться сыпь темно-розового цвета в виде мелких точек или пятнышек размером до 5 мм. Пятна слегка выпуклые и окантованы бледноватой каемкой.
Сыпь в основном наблюдается на спине, грудной клетке и животике ребенка, но может переходить и на другие части тела: шею, лицо, спинку, ягодицы, конечности. Высыпания не вызывают зуда и не заразны. К малышу в этот период возвращается активность, и состояние его нормализуется. Примерно через 3 или 4 дня, а иногда и раньше сыпь проходит, не оставляя следов.
Во время лихорадочного состояния в 8 % случаев у деток с проблемами здоровья возможны фебрильные судороги. В этот момент ребенок падает, трясется или замирает, вытягиваясь в струнку, не реагируя на внешние раздражители. В таком состоянии он может даже потерять сознание.
Симптомы внезапной экзантемы часто путают с потницей. аллергическими высыпаниями или краснухой. Отличить розеолу можно по характерным особенностям сыпи. Высыпания у ребенка образуются только на четвертый день после начала заболевания розеолой, тогда как при краснухе или потнице сыпь появляется сразу же в первый день недомогания.
09.03 . . . . . . . . . . . . . 5 . ?? 250 ?? 2 . ? . .
Острые стафилодермии
Стафилококковые поражения кожи обычно связаны с сально-волосами фолликулами и потовыми железами (апокриновыми и эккриновыя воспалительная реакция, которую они вызывают, имеет гнойный или гнойно-некротический характер. Разные нозологические формы гнойничка поражений кожи могут проявляться одним и тем же элементом сыпи например, фолликулярным гнойничком проявляется остиофолликулит, поверхностный фолликулит и вульгарный сикоз, а воспалительный фолликулярный узелок возникает при фолликулитах (поверхностном и глубоком) декальвирующем фолликулите, иногда при небольшом фурункуле. Воспалительный узел обнаруживается при дебюте фурункула, карбункула, множественных абсцессов грудных детей (псевдофурункулез). В некоторых случаях (в основном у детей) в месте внедрения в кожу стафилококка возможно образование пузыря. Это обусловлено разрушением связей между клетками зернистого слоя эпидермиса стафилококковым токсином (зксфолиатином). Такой же первичный высыпной элемент (пузырь) наблюдается при поверхностных стрептококковых пиодермитах.
Острые стафилодермии могут быть в виде поверхностных мелких пустулезных высыпаний, наполненных гнойным содержимым, в центре которых находится волос (остиофолликулит, фолликулит), или глубоких пустул (фурункул, карбункул).
Острые стафилококковые заболевания потовых желез наблюдаются у детей в виде псевдофурункулеза (син.: множественные абсцессы новорожденных), когда образуются пустулы вокруг выводных протоков потовых желез, а также резко отграниченные абсцедируюшие глубокие очаги поражения, располагающиеся в основном на туловище. Подобные очаги могут наблюдаться и у взрослых, но в местах локализации апокринных желез (гидраденит). При этом воспалительный процесс располагается в глубоких отделах дермы и в подкожной клетчатке в виде болезненного опухолевидного очага инфильтрации, который, быстро увеличиваясь, становится спаянным с кожей, вначале неизмененной, затем приобретающей синюшно-красный цвет с последующим размягчением и отделением гнойно-кровянистого содержимого.
К хроническим формам стафилолермий относят стафилококковый сикоз, характеризующийся развитием фолликулитов на волосистых частях пела, чаще всего в области усов и бороды, иногда сопровождающийся рубцеванием (люпоидный сикоз), так называемые келоидные угри шеи Эрмана, локализующиеся на задней поверхности шеи на границе с волосистой частью головы, клинически проявляющиеся наличием репидивирующих акне подобных фолликулитов, расположенных на склерозированной вдликообразно утолщенной коже; абсцедирующий и подрывающий фолликулит головы Гоффмана, склонный к абсцедированию, образованию обширных очагов поражения с фистулезными ходами, склерозированием и выпадением волос.
[], []
Возбудители
Как было сказано выше, возбудителем появления симптомов розеолы у детей является герпес 6-го типа. Поскольку дети возрастом до одного года не имеют иммунитета данному заболеванию, то именно они и являются наиболее подверженными к развитию розеолы.
Важно знать, что продолжительность инкубационного периода может составлять около двух недель, но при своевременно проведенном диагностическом обследовании и вовремя начатом лечении можно полностью устранить симптомы в течение 7 дней. Есть доказательства, что одним из факторов попадания инфекции в организм ребенка является воздушно-капельный путь
Есть доказательства, что одним из факторов попадания инфекции в организм ребенка является воздушно-капельный путь.
Лечение пиодермитов
- Немедикаментозное лечение: физиотерапия, УВЧ, УФО.
- Медикаментозное лечение:
- этиотропное (антибиотики широкого спектра действия, сульфаниламиды, противостафилококковый гамма-глобулин);
- патогенетическое (десенсибилизирующие и общеукрепляющие средства).
Наружно: растворы анилиновых красителей, чистый ихтиол, мази, содержащие противомикробные средства.
В лечении пиодермитов необходимо соблюдать 3 главных принципа:
- Воздействовать на причину пиодермитов, т. е. проводить этиотропное (антимикробное) лечение.
- Устранять предрасполагающие факторы (патогенетическая терапия) — коррекция углеводного обмена, устранение витаминной недостаточности, санация очагов хронической инфекции, иммуностимулирующая терапия и пр.
- Предотвращать распространение инфекции на непораженные участки кожи (временное запрещение мытья и посещения бассейнов; запрещение компрессов, массажа и каких-либо косметических процедур в зоне пиодермита; обработка антисептиками непораженной кожи вокруг очагов пиодермии).
Этиотропная терапия пиодермитов направлена на подавление жизнедеятельности пиококковой флоры, вызвавшей гнойное заболевание кожи человека. Эта терапия может быть общей (системной) или наружной, местной (топической).
Показания для общей антибактериальной терапии
- множественные пиодермиты, их быстрое распространение по кожному покрову, отсутствие эффекта наружной терапии;
- появление лимфангита, увеличенных и болезненных регионарных лимфатических узлов;
- наличие общей реакции организма на гнойное воспаление (повышение температуры тела, озноб, недомогание, слабость и др.);
- глубокие неосложненные и, особенно, осложненные пиодермиты (угроза лимфо- и гематогенной диссеминации инфекции вплоть тромбоза венозных синусов мозга и развития гнойного менингита);
- относительным показанием (вопрос решается в каждом конкретном случае по совокупности клинических данных) является наличие легких форм пиодермитов у ослабленных больных на фоне иммунодепрессивной, лучевой терапии, у ВИЧ-инфицированных, у больных эндокринной или гематологической патологией.
Системная антибактериальная терапия может осуществляться препаратами группы антибиотиков или сульфаниламидов. Выбор этих средств желательно проводить в соответствии с результатами микробиологического исследования гнойного отделяемого из очагов пиодермии (посев, выделение чистой культуры возбудителя и определение in vitro его чувствительности к антибиотикам). В случае технической невозможности проведения микробиологического исследования или отсутствия времени (резкое утяжеление состояния больного и необходимость проведения срочной антимикробной терапии) предпочтение отдают антибиотикам широкого спектра действия. Решая вопрос о назначении системной антибактериальной терапии, врач ставит перед собой три главных вопроса:
- Какой антибиотик или сульфаниламид выбрать?
- Какие побочные эффекты имеет препарат?
- Показан ли данный препарат конкретному больному (с учетом аллергологического анамнеза, сопутствующих заболеваний, сочетания с другими лекарственными средствами)?
Объем наружной терапии пиодермитов определяется глубиной и остротой поражения кожи. Так, при острых поверхностных пиодермитах, сопровождающихся образованием на коже поверхностных пустул, их следует вскрывать с последующей немедленной обработкой наружными антисептиками. При глубоких пиодермитах в стадии инфильтрации следует назначать разрешающую терапию, направленную на усиление гиперемии в очаге и тем самым способствующую или скорому саморазрешению инфильтрата, или быстрому абсцедированию. С этой целью применяют аппликации на формирующийся инфильтрат ихтиола, физиотерапевтические воздействия — УВЧ, низкоэнергетическое лазерное излучение, сухие тепловые процедуры. Следует особо отметить нежелательность компрессов, аппликаций парафина или озокерита, так как эти процедуры сопровождаются мацерацией кожи и могут вызвать утяжеление гнойного процесса. При наличии признаков абсцедирования глубоких пиодермитов следует проводить их хирургическое вскрытие с последующим дренированием гнойной полости с помощью турунд, смоченных гипертоническим раствором (первые 1-2 дня), растворами антисептиков (фурацилин, хлоргексидин, мирамистин и др.). После появления активных грануляций целесообразно наложение повязок с мазями, содержащие антисептики и биостимуляторы (солкосерил, метилтиоурацил и др.).








