Норма длины шейки матки при беременности
Содержание:
Диагностические нормы цервикометрии при беременности
Длина цервикального канала вместе с внешним и внутренним зевом — величина переменная. Их размеры зависят срока беременности и количества родов (первородящая или многорожавшая женщина). Чем больше срок вынашивания, тем, соответственно, размеры цервикального канала должны быть меньше (канал короче). При нормальном течении беременности и отсутствии угрозы срыва:
- в 20 недельном сроке в норме размеры находятся в пределах 40 мм.;
- в 34 недельном сроке — в пределах 34 мм.
Если длина шейки матки менее 25 мм., то она оценивается как короткая, и встает вопрос об угрозе срыва. Если ее размеры менее 15 мм. на конец II триместра — это показатель высокого риска прерывания беременности.
Показания к обследованию
Ультразвуковой скрининг показан каждой беременной женщине. Планово его делают трижды за всю беременность — одновременно с УЗИ матки. Первое УЗИ шейки матки при беременности делают на сроке 12-16 недель. Следующее обследование проводят к 20-22 неделе. Последний плановый осмотр назначают за две недели до родов.
Дополнительные процедуры назначают женщинам при подозрении на патологию беременности:
- предыдущие выкидыши, преждевременные роды;
- последствия операций на органах малого таза;
- хронические воспалительные заболевания матки;
- многоплодная беременность;
- признаки внутриутробной инфекции;
- недоразвитые репродуктивные органы.
Эти состояния являются факторами риска преждевременных родов. Противопоказаний к УЗИ нет. Процедура безопасна для организма женщины и плода, поэтому обследование можно делать так часто, как этого требует состояние пациентки.
К просмотру обзор от врача-гинеколога на тему обследования матки у беременных:
Длина шейки матки при беременности – таблица норм по неделям
Нормы длины шейки матки можно узнать по данным таблицы:
| Срок беременности | Длина шейки матки (норма) |
| 16 – 20 неделя | От 40 до 45 мм |
| 25 — 28 неделя | От 35 до 40 мм |
| 32 – 36 неделя | От 30 до 35 мм |
На УЗИ-исследовании определяется также степень зрелости шейки матки, результат оценивают в баллах.
Таблица признаков степени зрелости шейки матки
| Признак | Балл 0 | Балл 1 | Балл 2 |
| Консистенция шейки матки | Плотная структура | Мягкая, уплотнена в области внутреннего зева | Мягкая |
| Длина шейки, её сглаженность | Больше 20 мм | 10-20 мм | Менее 10 мм или сглажена |
| Проходимость цервикального канала | Наружный зев закрыт, пропускает кончик пальца | 1 палец может проходить в канал шейки матки, но внутренний зев закрыт | В канал шейки матки проходят 2 пальца и более (при сглаженной шейке) |
| Положение шейки матки | Кзади | Кпереди | Посередине |
Результаты обследования оцениваются таким образом (полученные баллы по признакам суммируются):
- От 0 до 3 балла – незрелая шейка матки
- От 4 до 6 баллов – недостаточно зрелая шейка, или созревающая
- От 7 до 10 баллов – зрелая шейка матки
До 37 недель шейка матки в норме – незрелая, и в зрелое состояние переходит перед родами. Необходимо заметить, что незрелость шейки матки на последних неделях беременности – это патология, противоположная ИЦН, и она также нуждается в наблюдении и коррекции, вплоть до выбора метода родоразрешения путем кесарева сечения.
Если длина шейки матки находится на границе нормы, но при этом присутствуют признаки начала преждевременных родов, необходимо выполнить ещё одно УЗИ. Которое поможет с точностью диагностировать ИЦН при её наличии.
Патологические изменения шейки матки
Таковыми изменениями являются все, выходящие за рамки принятой физиологической нормы. К наиболее распространенным из них относятся:
- Истмико-цервикальная недостаточность (ИЦН). Это нарушение заключается в преждевременном и бессимптомном сокращении длины шейки матки и ее раскрытии. Причины ИЦН – многоплодная беременность, большой вес плода, недостаточный тонус маточных мышц, гормональные нарушения, травмы. Если патология серьезно угрожает плоду, врач может назначить ушивание (серкляж) цервикального канала или наложение вокруг него специального бандажа (пессария). При небольшой выраженности ИЦН применяются инъекции прогестеронов, которые повышают тонус маточных мышц и утолщают эндометрий.
- Новообразования. Часто при плановых обследованиях беременной женщины обнаруживаются полипы шейки матки. Это обычно доброкачественные образования, представляющие собой выросты эпителия на тонких «ножках». При небольшом их количестве и размере они, как правило, не представляют опасности. Однако, разрастание полипов грозит возникновениями кровотечений, болевого синдрома, воспалений. В редких случаях это новообразование может переродиться в злокачественное – рак шейки матки. При обнаружении полипов во время беременности используется тактика выжидания. Если новообразования остаются небольшими и их количество невелико, хирургического лечения не проводят. Удаление полипов назначается только в крайних случая, когда очевидна их опасность для самой женщины или плода.
- Эрозия шейки матки. Часто под этим термином подразумеваются две различные по своей природе патологии, хотя и похожие по симптомам. Эктопия (псевдоэрозия) представляет собой разрастание цилиндрического эпителия цервикального канала на влагалищную часть шейки матки. Истинная эрозия – это нарушение целостности ее слизистой, возникающее вследствие воспалений, инфекций, травмирования (например, при половом акте). Обе разновидности патологии проявляются как покраснение влагалищной части шейки матки, могут сопровождаться дискомфортными и болезненными ощущениями, необильными кровянистыми выделениями. Как правило, во время беременности эрозию шейки матки не лечат, так как она не угрожает жизни женщины или плода, не затрудняет процесс вынашивания и родов. Лечение назначается только в том случае, если есть риск развития рака шейки матки. Как правило, оно включает прием противовоспалительных препаратов.
Также к аномальным и патологическим изменениям относятся травмы шейки матки, ее воспаления, инфекции, образования кист в железах цервикального канала и т. д. Если они напрямую не угрожают самой матери и ее плоду, не осложняют течение беременности, то их лечение откладывается до родоразрешения. Выжидательная тактика используется потому, что в период вынашивания организм матери особенно восприимчив к различным воздействиям, в том числе хирургическим и медикаментозным.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Нормативные значения длины шейки матки
Длина шейки у небеременной женщины – около 30-40 мм. Во время беременности происходят изменения, и она укорачивается. Контроль размеров осуществляется на УЗИ, во время плановых исследований.
Хочу уточнить, что в большинстве случаев замеры проводят на первом и втором скрининге (11-13 и 18-21 неделя), и если показатели находятся в пределах нормы, то больше этого не делают.
С особым вниманием гинекологи осматривают женщин из группы риска, у которых уже были в прошлом преждевременные роды. У этих пациенток проводятся дополнительные исследования длины шейки в динамике
К доношенному сроку, незадолго до родов, длина шейки сильно укорачивается, поскольку малыш готовится начать прохождение по родовым путям. И в это время УЗИ влагалищным датчиком уже не проводится, поскольку это не целесообразно.
Процедура пошагово
После того, как выполнены все правила подготовки к исследованию, женщина проходит в кабинет диагностики, раздевается, после чего присаживается в смотровое кресло, либо же ложится на специально подготовленную кушетку. Пациентка сгибает ноги в коленях и разводит их в разные стороны, чтобы доктор получил свободный доступ к входу во влагалище.
Затем врач-гинеколог выполняется следующие действия, направленные на исследование цервикального канала и состояния всей шейки матки:
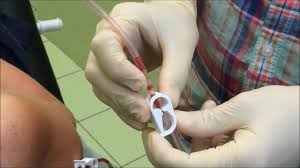
- На поверхность устройства для трансвагинального исследования репродуктивной системы с помощью ультразвука одевается специальный одноразовый презерватив.
- Диагностический аппарат тщательно смазывается медицинским гелем для проведения УЗИ. Препарат также обеспечивает плавное введение прибора в полость влагалища с дальнейшим продвижением в цервикальный канал.
- Доктор медленно и неспешно вводит устройство для ультразвукового исследования во влагалище и продвигается в цервикальный канал. Электронный датчик продвигается в область переднего свода шейки матки. Все действия отображаются на мониторе компьютера. Любое неверное движение можно скорректировать в режиме реального времени. Пациентка может наблюдать за всеми манипуляциями, которые выполняет врач.
- После того, как датчик УЗИ устройства достигнет пункта назначения на мониторе компьютера должна отобразиться шейка матки, находящаяся в сагиттальном сечении. В этот период осуществляется сбор информационных данных о состоянии этой части детородного органа с фиксацией параметров шейки матки.
- Замер длины цервикального канала осуществляется с помощью специального электронно-цифрового калипера, находящегося внутри УЗИ устройства. В этот же момент с помощью эффекта эхолокации проводится оценка состояния тканей детородного органа.
- По завершению этапа сбора информационных данных врач-гинеколог неспешно вынимает аппарата из полости цервикального канала.
- Женщина встаёт со смотрового кресла и одевается.
Чувство боли или дискомфорта, возникающее в момент введения УЗИ устройства в полость влагалища, является патологической симптоматикой, которая не должна возникать в момент проведения данного вида исследования. В случае появления подобных ощущений необходимо сообщить об этом врачу-гинекологу, который осуществляет обследование.
Проведение трансабдоминальной цервикометрии предусматривает посещение врача-гинеколога, использование УЗИ устройства, но только с обследованием шейки матки через переднюю стенку брюшной полости.
Диагностическая процедура выглядит следующим образом:
- Пациентка раздевается и ложиться на кушетку.
- На поверхность нижней части живота беременной доктор наносит необходимое количество медицинского геля.
- С помощью УЗИ аппарата проводится исследование шейки матки.
- По завершению диагностической процедуры женщина встаёт с кушетки и одевается.
Трансабдоминальной цервикометрия применяется крайне редко, так как наиболее достоверную информацию о размерах шейки матки можно получить только путём трансвагинальной диагностики.
При этом следует учитывать, что искажение результатов обследования может быть вызвано влиянием следующих факторов:
- интенсивное сокращение гладкой мускулатуры матки;
- активное движение развивающегося плода;
- переполненный мочевой пузырь (если пациентка не выполнила правило подготовки к диагностике, не сходив в туалет перед обследованием);
- низкая квалификация доктора, который во время диагностики осуществлял излишнее давление на шейку матки.
В процессе проведения расшифровки результатов обследования руководствуются показателями нормы, которые отображены в таблице:
| Срок развития плода | Нормальная длина шейки матки |
| 16-20 неделя | От 40 до 45 мм |
| 24 неделя | В пределах 37 мм |
| 25-28 неделя | От 35 до 40 мм |
| 32-36 неделя | От 30 до 35 мм |
Сокращение цервикального канала до 25 мм свидетельствует о скором начале родовой деятельности, которая начнётся в течение 1-3 суток. Возникает реальный риск рождения недоношенного ребёнка.
Цервикометрия – это диагностическая процедура, которая может применяться при первой и всех последующих беременностях, если есть необходимость определения точной длины цервикального канала.
Диагностика шейки матки проводится с использованием УЗИ аппарата, является полностью безболезненной и безопасной для здоровья беременной женщины.
Какая шейка матки во время беременности?
В течение всего периода вынашивания наблюдается множество изменений шейки матки. На это влияют такие факторы, как:
- индивидуальные особенности строения половых органов конкретной женщины;
- гормональный баланс (концентрация женских половых гормонов – эстриола и прогестерона);
- вес плода (или плодов при многоплодной беременности), осуществляющего давление на шейку матки;
- наличие маточных патологий, травм и других дефектов.
Рассмотрим, как изменяются характеристики шейки матки во время беременности при условии, что женщина абсолютно здорова:
- Размер. Сразу после зачатия и примерно до второй половины беременности шейка матки удлиняется. Так, на 24-й неделе в норме ее длина составляет около 3,5-5 см. Однако, затем по мере роста плода она укорачивается — на 28 неделе до 3,5-4 см, а на 32 неделе – до 3-3,5 см. Помочь отследить эти изменения позволяет ультразвуковое сканирование длины шейки матки. Если женщина здорова, то эта процедура не проводится. Однако, если она имеет осложненную беременность или у нее были выкидыши в прошлом, ей назначается УЗИ, так как чрезмерно короткая шейка матки может спровоцировать преждевременные роды. Также в ходе вынашивания изменяется диаметр цервикального канала. В норме на всем протяжении беременности он остается полностью сомкнутым, и раскрывается лишь непосредственно перед родами. Благодаря этому маточная полость и плод надежно защищены от проникновения инфекций. Слишком раннее раскрытие шейки матки также может спровоцировать выкидыш. Такой риск обусловлен слишком малой длиной органа, слабостью мышц или слишком большим весом плода (а также многоплодием).
- Цвет. До беременности при условии отсутствия у женщины патологий (например, эрозии) шейка матки имеет розовый оттенок. После зачатия в ней увеличивается количество кровеносных сосудов, из-за чего цвет меняется на синеватый. Оценка окраса является одним из дополнительных критериев, позволяющих установить наличие беременности при гинекологическом осмотре (гистероскопии).
- Консистенция. Шейка матки до беременности имеет плотную фактуру, после зачатия под влиянием половых гормонов она становится более мягкой. Железы в цервикальном канале начинают вырабатывать большое количество слизи, которая образует «пробку», надежно запечатывающую матку и плод на весь период вынашивания. Незадолго до родов, когда шейка матки начинает расширяться, это образование отделяется и выходит естественным путем, освобождая проход для плода.
Нормальные физиологические изменения шейки матки варьируются в зависимости от индивидуальных особенностей организма женщины. Например, у некоторых из них может наблюдаться пониженное выделение слизи цервикальными железами, у других – малое изменение длины в процессе вынашивания. Если какие-то изменения происходят в не слишком выраженной степени, это еще не означает наличия какой-либо патологии или высокого риска для самой матери и плода. Однако, по усмотрению врача он может назначить более частое наблюдение шейки матки, чтобы исключить такую возможность.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Длина органа
Медициной установлен норматив, которому в определенные периоды должна соответствовать шейка. Так как исследование проводится с 20 недели, больше внимания уделяется этому периоду. Однако на ранних сроках беременности он также должен вызывать интерес. Условно исследования делят на два этапа:
- В период вынашивания.
- Перед родами.
Для каждого из них определены свои нормы. Поэтому изучение показателя необходимо проводить в таком разрезе. Методика предполагает выполнять измерения понедельно.
Период вынашивания
С самых ранних сроков контролируется длина шейки. Это позволяет правильно определять процессы, которые происходят в материнском организме. Выявление угроз беременности происходит при помощи этого метода. Норматив измерений длины следующий:
- 10–14 недель – показатель составляет 34–36 мм.
- 15–19 недель – длина шейки матки достигает 38–39 мм.
- 20–25 недель – измерения равны 40 мм.
- 25–29 недель – последний этап удлинения органа. Он равен 41 мм.
После 29 недели происходит обратный процесс. Орган после постепенного роста начинает укорачиваться. Однако это происходит также по определенной тенденции. Слишком короткая длина органа говорит о риске преждевременных родов. Показатель на 30–32 недели длина составляет 30–33 мм. С этого момента организм начинает готовиться к родам.
Предродовый период
Начиная с 32 недели, организм женщины начинает готовиться к родам. При этом наблюдается уменьшение шейки матки в размере. Однако она не должна быть слишком короткая. Начиная со срока вынашивания малыша 32 недели, этот показатель находится в таких пределах:
- 32–36 недели – показатель находится в диапазоне 33–36 мм.
- 36–40 недели – длина достигает 29–30 мм.
В этот период происходит раскрытие зева и размягчение органа. Также на УЗИ определяется сглаженная форма шейки. Это нормальное явление. Оно не нуждается в лечении и свидетельствует о скорой родовой деятельности.
Патологически короткая шейка матки вызывает опасение и называется в медицине истмико-цервикальной недостаточностью (ИЦН). Ее обычно диагностируют, начиная с 20 недели беременности, при прохождении второго планового УЗИ. До 37 недели орган должен характеризоваться как незрелый. Для этого врачами применяется представленная выше методика. При исследовании на 20–25 неделе беременности врач делает прогноз:
- Если орган имеет длину менее 1 см, роды произойдут на 30–32 неделе.
- Длина 1–1,5 см говорит о появлении ребенка на свет на 33 неделе.
- Если же показатель равен 2 см, предположительно родовая деятельность наступит на 34 неделе.
- Результат измерений в диапазоне 2–2,5 см прогнозирует появление малыша на свет на 36 неделе.
Это является отклонением от нормы и заставляет гинеколога искать причину подобных нарушений. Факторов, провоцирующих патологию, довольно много.
Что вызывает отклонения?
Существует несколько основных факторов, которые могут привести к серьезным последствиям при вынашивании малыша. Их может определить врач при обследовании. Чаще всего причинами патологии являются:
- Сбои гормонального характера.
- Травмы шейки матки (при аборте, хирургических вмешательствах или тяжелые предыдущие роды).
- Инфекция половых путей.
- Анатомические особенности.
- Страх, стресс, большие нагрузки.
Если женщина попала в группу риска по перечисленным выше признакам, врач контролирует длину шейки при беременности. При необходимости он примет соответствующие меры.
Методы решения проблемы
Если курирующим гинекологом был поставлен неутешительный диагноз, то будущей маме будет необходимо пройти соответствующее лечение. При этом учитывается степень укорочения органа и срок беременности. Методика разрабатывается исключительно гинекологом. О самолечении здесь не может быть и речи. Существует несколько способов решения проблемы:
- Прием препаратов-токолитиков, прогестерона.
- Наложение шва на шейку матки. Он снимается уже перед самыми родами.
- Установка пессария – резинового кольца. Это снимает нагрузку на шейку.
Помимо перечисленных выше процедур необходимо будет выполнять несколько простых рекомендаций. Физические нагрузки необходимо свести к минимуму. Особенно те, которые направлены на область живота.
Не допускается при постановке такого диагноза вести половую жизнь до родов. Также придется принимать успокоительные средства природного происхождения (пустырник, валериана).
Врач также выпишет спазмолитические препараты. Выполняя рекомендации гинеколога, бережно и ответственно относясь к своему здоровью, женщина сможет благополучно родить здорового малыша даже с диагнозом короткой шейки матки.
Шейка матки – нормы
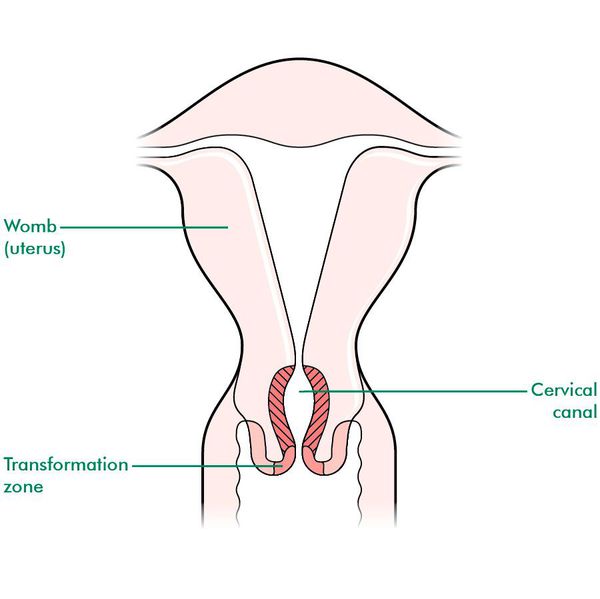
Шейка матки представляет собой мышечный орган с плотной текстурой, внутри которого находится цервикальный канал. В организме здоровой женщины в этом канале происходит выработка особого слизистого секрета, препятствующего проникновению бактерий и других микроорганизмов. Осмотр органа проводится в кабинете гинеколога при помощи специального зеркала.
В норме длина цервикального канала составляет от 30 до 40 миллиметров. Наружный зев шейки матки – это кольцо из мышечной ткани, обращенное к влагалищу, он сомкнут у женщин, которые не рожали. Если пациентка перенесла одни роды, то канал во время второй беременности открыт на ширину кончика пальца.
Если беременность протекает нормально, и будущая мать не страдает различными заболеваниями, то шейка сохраняет нормальную длину и находится в плотном сомкнутом состоянии до самых родов. Когда начинаются схватки, орган укорачивается, становиться мягче, и раскрывается для того, чтоб ребенок смог пройти родовые пути. Во время схваток маточный зев открывается от 18мм до 10 см, тогда начинается появление малыша на свет. Затем шейка возвращается в привычное состояние.
Нормы длины шейки матки во время беременности указаны в таблице ниже:
| Неделя | Длина в мм |
| 16 – 20 | 40 – 45 |
| 25 – 28 | 35 – 40 |
| 32 – 36 | 30 – 35 |
После проведения ультразвукового исследования или простого осмотра опытным гинекологом «на кресле», определяется степень зрелости канала и готовность женщины к родам.
Если срок уже подошел, а шейка не готова, то применяются специальные препараты. Если длина шейки матки на 32 неделе беременности уменьшилась, это говорит о развитии патологии. Другой причиной такого изменения могут быть различные сбои, происходящие в организме, тогда укорочение временно и проходит через некоторое время. Это зависит от индивидуальных особенностей организма, в таком случае бить тревогу не стоит. Но обратиться к врачу за консультацией все же необходимо, но нервничать по этому поводу не нужно, так как любой стресс ухудшает состояние и вредит развитию плода.
Внимание! Длина шейки матки – важный показатель при беременности, она может сказать гинекологу о возможных осложнениях.
На 32 неделе плод почти сформирован, и в случае преждевременных родов, он имеет все шансы, чтоб выжить и затем полноценно жить. Для того чтоб ребенок родился здоровым беременной необходимо следовать всем врачебным рекомендациям. Часто они сводятся к правильному питанию и употреблению витаминных комплексов и подготовке женщины к родам.
Симптомы ИЦН
Диагноз истмико-цервикальная недостаточность определяется на основании медицинских исследований, однако существуют признаки, по которым беременная может выявить возможную проблему до прохождения УЗИ. Патология нередко сопровождается распирающими болевыми ощущениями во влагалище, они также распространяются на поясничную область и пах.
Однако полагаться только на отсутствие или наличие болей нельзя. Протекание ИЦН бывает бессимптомным, и женщина не почувствует ничего подозрительного до тех самых пор, когда спасти ситуацию будет уже невозможно. Именно поэтому наблюдение у гинеколога необходимо.
Лечение
Какие терапевтические меры необходимо предпринять в каждом конкретном случае, решает врач, исходя из причины патологии. Так, могут применяться:
- Гормональные препараты. Их назначают в случаях, когда ИНЦ вызвана нарушениями эндокринного характера и восстановление гормонального фона еще способно вернуть в норму размеры органа.
- Установка пессария. Он представляет собой кольцо из силикона либо пластика и устанавливается непосредственно перед каналом через влагалище. Процедура занимает всего несколько минут и не требует обезболивающих средств. Пессарий поддерживает и применяется в комплексе с медикаментами. Беременная с акушерским пессарием должна большую часть времени соблюдать постельный режим и избегать любых нагрузок, чтобы устройство не сместилось и надлежащим образом выполняло свою функцию.
- Цервикальный серкляж. Данная процедура известна и под более простым названием, которое сразу раскрывает ее суть, – сшивание шейки матки. Существует две главные методики, по которым может проводиться серкляж: Широдкара и Макдональда. Последняя предполагает наложение временных круговых швов, которые временно сужают канал и снимаются примерно на 37 неделе беременности. Если же серкляж проводится согласно первой методике, то шов будет постоянным, а роды потребуют кесарева сечения. Являясь хирургическим вмешательством, серкляж проводится под анестезией – эпидуральной или спинальной, реже общей.
Независимо от того, какое именно лечение было назначено, обязательным условием терапии является постоянное наблюдение врача. Специалист должен держать протекание процесса под контролем, чтобы при необходимости вовремя скорректировать его.
Особенно важен врачебный надзор в первое время после того, как был проведен серкляж, поскольку процедура сопряжена с определенными рисками. Чтобы убедиться, что хирургическое вмешательство не спровоцировало преждевременное начало родов, медики несколько часов контролирует состояние беременной. Первую неделю желательно двигаться как можно меньше и соблюдать постельный режим, а также надо морально подготовиться к тому, что после наложения швов несколько дней возможны спазмы и небольшие кровотечения.
Профилактика и лечение брадикардии плода
К брадикардии склонны женщины с хроническими заболеваниями сердечно-сосудистой, эндокринной, пищеварительной систем, ожирением, психическими расстройствами. Факторами риска также являются:
- Постоянный эмоциональный стресс – например, из-за напряженной работы, нездоровой обстановки в семье (в том числе физического и сексуального насилия);
- Физический дискомфорт – в частности, регулярное поднятие тяжестей, занятия спортом, работа или проживание в высокотоксичной среде, нарушения питания;
Лечение этого заболевания зависит от его интенсивности, риска для здоровья матери и плода, причин появления. Основная цель терапии заключается в устранении провоцирующего фактора, снижении опасности для женщины и будущего ребенка:
- При легкой брадикардии врач назначает профилактические меры – прогулки на свежем воздухе, малоинтенсивные физические упражнения, прием минерально-витаминных комплексов, диетическое питание и т. д. В этом случае будущая мать не остается на лечении в стационаре, лишь проходит регулярные обследования.
- Тяжелая брадикардия может привести к потере беременности, поэтому пациентка помещается на сохранение в больничный стационар. Врач назначает лечение основного заболевания матери, вызывающего патологию, параллельно стимулирует плацентарный кровоток, чтобы уменьшить или исключить гипоксию плода. Однако, даже если эти проблемы решены, женщина остается под наблюдением до конца беременности. Обычно в таких случаях назначается кесарево сечение, так как естественные роды ребенок может просто не пережить.
Выявление брадикардии плода на ранних сроках – залог успешного лечения этого заболевания. Поэтому всем беременным женщинам, даже если они не входят в группу риска и не имеют видимых симптомов патологии, рекомендуется регулярно посещать акушера-гинеколога и проходить медицинские обследования.