Дисплазия шейки матки 1 степени
Содержание:
- Мифы о вывороте матки
- Симптомы
- Причины
- Какая шейка матки во время беременности?
- Лечение разрывов шейки матки
- Признаки и симптомы
- Диагностика заболевания
- Методы лечения
- Профилактика
- Причины развития эктропиона
- Диагностика
- Цены на операцию выворота нижнего века
- Симптомы
- Диагностика лейкоплакии шейки матки
- Симптомы эрозии (эктопии, эктропиона) шейки матки
- Причины появления цервицита
- Стадии
- Стоимость лечения дисплазии шейки матки легкой степени
- Как диагностируют заболевание
- Лечение
- Симптомы
- Шейка матки: строение и функции
Мифы о вывороте матки
Миф №1. Выворот матки можно не лечить, она начнет сокращаться и вернется на место
Выворот матки, вне зависимости от степени и выраженности, требует срочного лечения — самовосстановление органа невозможно. Опасность заключается в высокой вероятности инфицирования и развития кровотечения. Если матка не вправлена в ближайшее время после выворота, орган придется удалить.
Из-за опасности патологии для жизни и необходимости действовать быстро опытный врач может вправить орган и вручную. Введя руку во влагалище и прощупав матку, акушер-гинеколог выворачивает ее, возвращая слизистые оболочки внутрь маточной полости.
Так как выворот матки сопровождается снижением тонуса мышц, после вправления производят фиксацию. Установив орган на место, врач удерживает его 2-3 минуты, после чего извлекает руку. Положение матки закрепляют при помощи хирургической нити, стягивая шейку. Это исключает повторный выворот.
Миф №3. Ручное вправление проводят “на живую”
В момент выворота матки женщина переживает сильнейший травматический шок. Каждый врач знает, что это больно, поэтому ручное вправление выполняют под общим наркозом. Кроме того, при наркозе расслабляется кольцо шейки, позволяя аккуратно вывернуть орган.
Миф №4. Ручное вправление безопаснее, чем операция
Несмотря на низкий уровень травматичности при ручном вправлении (ведь доктор не делает никаких надрезов), этот метод сопровождается риском инфицирования и повторного шока. Поэтому предпочтение при лечении выворота матки отдается все же хирургическим методикам.
Миф №5. Операция при вывороте матки предполагает полное удаление органа
Это утверждение не имеет под собой оснований. Если операция начата своевременно, то в качестве методики выбирается задняя или передняя кольпогистеротомия. Оба метода подразумевают разрез стенки влагалища для получения доступа к матке. Далее доктор надрезает матку до маточного дна, после чего органу возвращают нормальное состояние и положение. Разрез аккуратно сшивают.
Даже если врач выявляет воспаление, орган стараются сохранить. В полость матки временно устанавливают специальные трубки для выведения воспалительного выпота и гноя. Этот процесс называют дренированием.
После операции проводят лечение антибиотиками. Если нет осложнений, орган восстанавливается, и женщина не теряет детородной функции. Удаление матки рекомендовано только в случае позднего обращения женщины к врачу, при выявлении раковой опухоли и при сильном инфицировании тканей, угрожающем жизни пациентки.
Симптомы
Эктропион довольно длительное время может существовать бессимптомно или не вызывать какого-либо значительного дискомфорта. Основные субъективные признаки наличия этого заболевания следующие:
- дискомфорт или боль во время полового акта;
- кровянистые выделения после сексуального контакта;
- более обильные, чем обычно, слизистые выделения из влагалища;
- зуд;
- мажущие выделения, не связанные с менструацией;
- нерегулярный менструальный цикл;
- боли в области малого таза.
Подобные симптомы бывают при многих гинекологических заболеваниях, поэтому нельзя ставить себе диагноз самостоятельно. Нужно обратиться к гинекологу и обследоваться.
Как выглядит эктропион шейки матки
Причины
Существует два типа эктропиона — приобретенный и врожденный. Каждый вид заболевания имеет разные причины развития.
Приобретенный эктропион
Приобретенный эктропион связан со старением. Когда человек становитесь старше, связка, которая соединяет веко с черепом, ослабляется, как и мышцы, расположенные в периорбитальной зоне. Оба фактора приводят к аномальному выворачиванию края века.
Другие менее распространенные причины приобретенного эктропиона:
- повреждение нервов (часто наблюдается при неврологическом состоянии, параличе Белла);
- повреждение века, вызванное травмой или ожогами;
- развивается как осложнение состояния кожи, например, контактный дерматит;
- операция на веке, которая привела к образованию рубцов;
- рак кожи, развивающийся вблизи века;
- воспалительные болезни, приводящие к спазму периорбитальной мышцы;
- патологии, связанные со снижением мозгового кровообращения.
Врожденный эктропион
Врожденный эктропион у ребенка является более редким типом заболевания. Этот тип присутствует при рождении и обычно вызван неправильным развитием мышечного аппарата.
Врожденный эктропион редко развивается сам по себе. Обычно связано с основным расстройством, таким как синдром Дауна.
Какая шейка матки во время беременности?
В течение всего периода вынашивания наблюдается множество изменений шейки матки. На это влияют такие факторы, как:
- индивидуальные особенности строения половых органов конкретной женщины;
- гормональный баланс (концентрация женских половых гормонов – эстриола и прогестерона);
- вес плода (или плодов при многоплодной беременности), осуществляющего давление на шейку матки;
- наличие маточных патологий, травм и других дефектов.
Рассмотрим, как изменяются характеристики шейки матки во время беременности при условии, что женщина абсолютно здорова:
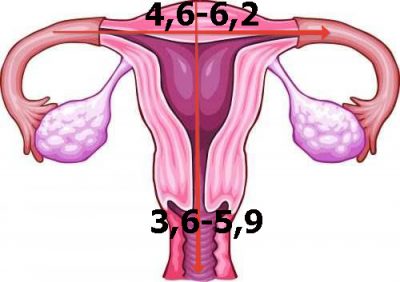
- Размер. Сразу после зачатия и примерно до второй половины беременности шейка матки удлиняется. Так, на 24-й неделе в норме ее длина составляет около 3,5-5 см. Однако, затем по мере роста плода она укорачивается — на 28 неделе до 3,5-4 см, а на 32 неделе – до 3-3,5 см. Помочь отследить эти изменения позволяет ультразвуковое сканирование длины шейки матки. Если женщина здорова, то эта процедура не проводится. Однако, если она имеет осложненную беременность или у нее были выкидыши в прошлом, ей назначается УЗИ, так как чрезмерно короткая шейка матки может спровоцировать преждевременные роды. Также в ходе вынашивания изменяется диаметр цервикального канала. В норме на всем протяжении беременности он остается полностью сомкнутым, и раскрывается лишь непосредственно перед родами. Благодаря этому маточная полость и плод надежно защищены от проникновения инфекций. Слишком раннее раскрытие шейки матки также может спровоцировать выкидыш. Такой риск обусловлен слишком малой длиной органа, слабостью мышц или слишком большим весом плода (а также многоплодием).
- Цвет. До беременности при условии отсутствия у женщины патологий (например, эрозии) шейка матки имеет розовый оттенок. После зачатия в ней увеличивается количество кровеносных сосудов, из-за чего цвет меняется на синеватый. Оценка окраса является одним из дополнительных критериев, позволяющих установить наличие беременности при гинекологическом осмотре (гистероскопии).
- Консистенция. Шейка матки до беременности имеет плотную фактуру, после зачатия под влиянием половых гормонов она становится более мягкой. Железы в цервикальном канале начинают вырабатывать большое количество слизи, которая образует «пробку», надежно запечатывающую матку и плод на весь период вынашивания. Незадолго до родов, когда шейка матки начинает расширяться, это образование отделяется и выходит естественным путем, освобождая проход для плода.
Нормальные физиологические изменения шейки матки варьируются в зависимости от индивидуальных особенностей организма женщины. Например, у некоторых из них может наблюдаться пониженное выделение слизи цервикальными железами, у других – малое изменение длины в процессе вынашивания. Если какие-то изменения происходят в не слишком выраженной степени, это еще не означает наличия какой-либо патологии или высокого риска для самой матери и плода. Однако, по усмотрению врача он может назначить более частое наблюдение шейки матки, чтобы исключить такую возможность.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Лечение разрывов шейки матки
Необходимость в лечении разрывов шейки матки возникает из-за преждевременных родов, узкого таза, излития околоплодных вод за сутки до начала родов, и из-за прочих причин, которые провоцируют появление разрывов.
Лечение разрывов шейки женской матки включает в себя моментальное зашивание сразу после родов. Частым симптомом разрывов, но далеко не обязательным, можно назвать кровотечение.
Лечение патологии шейки матки должно проходить под строгим надзором и по рекомендациям опытного специалиста соответствующей квалификации. Заниматься тут самолечением будет неуместно и опасно для вашего здоровья.
Признаки и симптомы
У патологии отсутствуют специфические клинические проявления, но существует ряд симптомов, которые могут свидетельствовать о наличии патологии шейки матки подобного типа:
- контактные кровотечения (кровянистые выделения при спринцевании, половом акте или после него);
- болезненный секс;
- межменструальные кровотечения.
Зачастую патологию шейки матки диагностируют на приеме у гинеколога, при обращении по совсем другому вопросу. В зависимости от сопутствующих болезней, могут присоединяться и другие симптомы. Такие признаки не нужно оставлять без внимания – необходимо быстрее обратиться за квалифицированной помощью. Раннее диагностирование и лечение патологий шейки матки – гарантия женского здоровья на долгие годы!
Диагностика заболевания
В клинике GMS для диагностики фоновых и предраковых заболеваний шейки матки используется широкий спектр лабораторно-инструментальных исследований. Комплексная диагностика заболевания включает:
- Гинекологический осмотр в зеркалах;
- Видеокольпоскопия;
- Цитологический анализ эндоцервикального соскоба;
- Мазок на микрофлору;
- Биопсия с гистологическим анализом;
- ПЦР-диагностика.
Также пациентке может оказаться необходимой консультация гинеколога-эндокринолога или онкогинеколога.
Методы лечения
Терапевтическую тактику гинекологи GMS Hospital подбирают в зависимости от формы и стадии болезни, наличия сопутствующих патологий, возраста пациентки и других факторов. Лечение носит комплексный характер и включает консервативную терапию и хирургическое вмешательство (по показаниям).
При симптомной эрозии шейки матки и простой лейкоплакии применяется следующая тактика– коррекция гормональных нарушений, а в случае отсутствия эффекта – удаление методом лазерной деструкции, криодеструкции или диатермоконизации. Обязателен кольпоскопический, цитологический и бактериологический контроль через 1 мес. после окончания лечения, далее – 1 раз в год.
Хирургическое вмешательство в Центре оперативной гинекологии GMS Hospital выполняется следующими методами:
- диатермокоагуляция – иссечение пораженных тканей высокочастотными электродами.
- криодеструкция – патологический очаг разрушается под низкотемпературным воздействием.
- радиоволновая хирургия (аппарат Сургитрон) – удаление пораженного участка радиоволной, с одновременной коагуляцией сосудов. При проведении операции врач хорошо видит всю область воздействия и проводит прицельное иссечение тканей, без повреждения здоровых участков.
- лазерная коагуляция – современная методика, при которой иссечение поврежденных тканей выполняется бесконтактно, при помощи лазера, который «выпаривает» патологические ткани, одновременно образуя на ранке тонкую защитную пленку, предохраняющую поверхность от инфекции.
Применение современных малоинвазивных хирургических техник, позволяет минимизировать объем вмешательства, не вовлекая здоровые ткани и в несколько раз сократить время реабилитации. Операция проводится под анестезией, занимает в среднем 15-30 минут и не требует пребывания в стационаре.
В Центре оперативной гинекологии GMS Hospital работают одни из лучших специалистов Москвы, имеющие колоссальный опыт в проведении подобных вмешательств.
Хирургическое лечение фоновых и предраковых состояний шейки матки (дисплазия 2-3 степени, лейкоплакия) основывается на полученных при обследовании результатах и других факторах – возраста, общего состояния здоровья, желания сохранить фертильность и т.д.
У вас есть вопросы?
С радостью ответим на любые вопросы
Координатор Татьяна
Профилактика
С целью предотвращения возникновения фоновых и предраковых заболеваний шейки матки, следует:
- вовремя лечить инфекционно-воспалительные болезни половой системы, гормональную и менструальную дисфункцию;
- избегать абортов и травмирующих гинекологических вмешательств;
- использовать контрацептивы, подобранные гинекологом;
- исключить беспорядочные половые контакты;
- соблюдать личную гигиену;
- избегать стрессов, переохлаждения;
- избавиться от вредных привычек.
Развитие рака шейки матки у большинства пациенток происходит закономерно в результате прогрессии дисплазии. Чрезвычайно важным является обеспечить возможность активной профилактики заболеваемости инвазивным раком шейки матки путем своевременной диагностики CIN и своевременного адекватного лечения.
Возьмите за привычку посещать гинеколога дважды в год, чтобы вовремя обнаружить заболевание. Записаться на консультацию можно онлайн или по телефону.
Причины развития эктропиона
Цервикальный эктропион – это выворот слизистой оболочки канала шейки матки. Патология является одним из видов эктопии (повреждения) слизистой оболочки шейки матки, когда нормальный плоский эпителий (верхний слой клеток) шейки заменяется эпителием цервикального канала.
Область на внешней стороне шейки матки, где внутренние железистые клетки вступают в контакт с плоскими эпителиальными клетками, называется зоной трансформации или многослойным плоским эпителием. Зона трансформации визуально представляет из себя красное, воспаленное пятно, так как железистые клетки нежные и легко раздражаются и повреждаются.
Причины развития эктропиона различны, но часто связаны с беременностью и родами.
К патологическому состоянию приводят:
- разрывы шейки матки во время естественных родов (особенно двусторонние);
- некорректное наложение швов после эпизиотомии (процедуры родовспоможения, при которой на шейке матки делается надрез);
- аборты на поздних сроках беременности.
Эктропион относится к гормонозависимым патологиям. Вызвать нарушение может, например, бесконтрольный прием противозачаточных таблеток.
Возможны и другие причины, о которых ученые ещё не знают. Например, заболевание бывает врожденным, почему это происходит, пока точно не известно.
Диагностика
Для комплексной оценки состояния здоровья недостаточно визуального осмотра в гинекологическом кресле. Какие еще методы использует врач для постановки диагноза?
- взятие мазка на цитологию для определения численности клеток, из размера, наличия или отсутствия аномалий развития;
- метод ПЦР диагностики – для обнаружения микроорганизмов и атипичных клеток;
- лабораторное исследование крови на гормоны, витамины, микроэлементы;
- общий анализ крови, анализ мочи;
- расширенная видеокольпоскопия;
- ультразвуковая диагностика;
- биопсия – забор ткани слизистой шейки матки для исследования клеток.
Цены на операцию выворота нижнего века
| № | Название услуги | Цена в рублях | Запись на прием |
|---|---|---|---|
| 2013008 | Операция по поводу выворота нижнего века различной этиологии и небольшой степени (без стоимости расходных материалов и наркоза) 1-й категории сложности | 30 000 | Записаться |
| 2013009 | Операция по поводу выворота нижнего века различной этиологии и большой степени (без стоимости расходных материалов и наркоза) 2-й категории сложности | 44 000 | Записаться |
| 2013010 | Операция по поводу выворота нижнего века различной этиологии и большой степени с использованием аллопластических материалов и пересадкой кожи (без стоимости расходных материалов и наркоза) 3-й категории сложности | 68 000 | Записаться |
Симптомы
Каждый раз, когда человек моргает, глаза смазываются слезами. Это помогает защитить их от пересыхания и воздействия вредных внешних факторов, слезы защищают от инфекций. Они стекают в крошечные отверстия, называемые слезными протоками, которые расположены на внутренней стороне век.
Если у человека выворот века, это нарушает процесс дренирования слез, что приводит к появлению ряда следующих симптомов:
- слезотечение;
- сухость;
- развитие инфекционного процесса.
Слезящиеся глаза — наиболее распространенный симптом эктропиона. Слезы не стекают должным образом и накапливаются внутри вывернутого века. Приходится вытирать их постоянно. Это приводит к дискомфорту, покраснению.
Глаз с аномально вывернутым веком краснеет и болит из-за пересыхания слизистой оболочки, несмотря на сильное слезотечение. Это происходит из-за разворота наружу. Глаз не закрывается полностью, из-за чего быстрее пересыхает.
Если слезы не могут нормально стекать, бактерии не удаляются с поверхности глаза. Поверхность глаза становится уязвимой для инфекции. Развивается конъюнктивит, которому характерны слизистые или гнойные выделения, слипание ресниц по утрам, гиперемия и сухость.
Диагностика лейкоплакии шейки матки
Комплексное обследование при лейкоплакии включает:
- опрос с выявлением факторов риска развития заболевания (нарушения менструального цикла, перенесенные воспалительные заболевания половых органов, длительное существовование «псевдоэрозии» шейки матки);
- осмотр;
- кольпоскопию (осмотр влагалищной части шейки матки при увеличении). Стоит отметить, что обширные очаги лейкоплакии заметны невооруженным глазом. При кольпоскопии можно детально оценить нежные или грубые белесоватые отложения на поверхности шейки матки, не прокрашивающиеся раствором Люголя (водный раствор калия йодида).
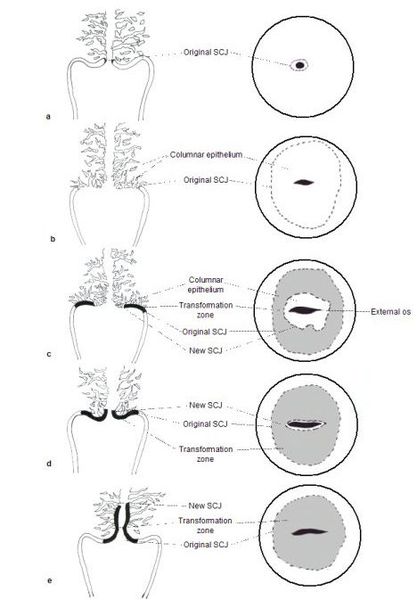
При кольпоскопии устанавливается тип зоны трансформации (переходной зоны стыка двух видов покровного эпителия шейки матки — многослойного плоского и цилиндрического), место расположения лейкоплакии.
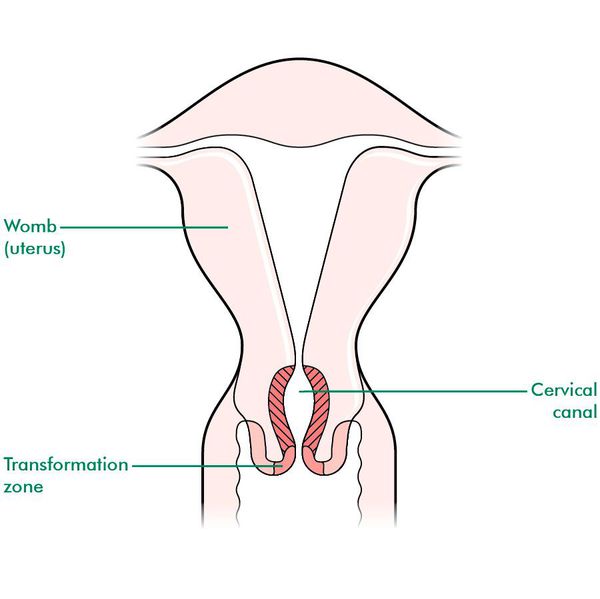
Влагалищная часть шейки матки (экзоцервикс) покрыта многослойным плоским эпителием. В канале шейки матки (цервикальном канале, эндоцервиксе) — цилиндрический эпителий. Место перехода цилиндрического эпителия цервикального канала в многослойный плоский эпителий поверхности шейки матки носит название зоны трансформации. Эта область имеет большое клиническое значение, поскольку именно в ней возникает более 80% случаев дисплазии и рака шейки матки.
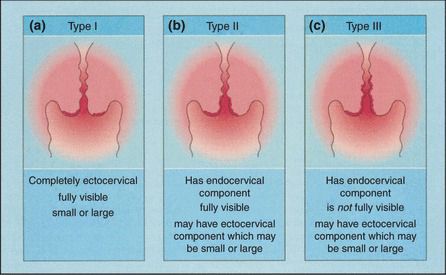
Зона трансформации 1 типа — переходная зона видна полностью. Это самый оптимальный и прогностически «благоприятный» вариант кольпоскопического заключения.
Зона трансформации 2 типа — переходная зона частично скрыта в канале шейки матки. Адекватно оценить такую картину сложно, так как наиболее измененные участки могут быть не видны и пропущены.
Зона трансформации 3 типа — переходная зона находится глубоко в канале шейки матки и оценить её кольпоскопически невозможно. Кольпоскопия в этом случае считается неинформативной, поскольку глубина залегания патологического очага остается неизвестной.
- цитологическое (РАР-тест) и гистологическое (полученное при биопсии) исследование клеток и тканей шейки матки; сложность диагностики лейкоплакии при помощи простого цитологического соскоба с шейки матки заключается в невозможности оценки полноценного клеточного состава, так как из-за плотных роговых чешуек на поверхности многослойного плоского эпителия шейки матки в соскоб могут не попасть клетки из глубоких слоев. Таким образом может быть пропущена предраковая трансформация или даже рак шейки матки. Именно поэтому основным методом диагностики лейкоплакии шейки матки является исследование ткани шейки матки, полученной при обязательно прицельной биопсии на фоне кольпоскопии. Зона трансформации 2 и 3 типа, определенные при кольпоскопии, могут послужить поводом для проведения не только биопсии, но и выскабливания слизистой канала шейки матки. Более щадящий метод оценки состояния слизистой канала шейки матки возможен при помощи микрокольпогистероскопии (офисная гистероскопия). Преимущество метода заключается в возможности нетравматичного прохождения канала шейки матки (цервикального канала) под визуальным контролем без анестезии. В процессе процедуры можно провести прицельную биопсию. При гистологическом исследовании лейкоплакия характеризуется терминами: кератоз, паракератоз, акантоз.
- бактериоскопическое и бактериологическое исследование (исследование влагалищного мазка и бактериальных посевов на флору и половые инфекции). Исследования важны тем, что при наличии воспаления шейки матки результаты цитологического и гистологического анализов могут быть искажены;
- исследование ДНК ВПЧ высокого онкогенного риска в соскобе с шейки матки и цервикального канала. В настоящее время изучают влияние вирусной инфекции на развитие лейкоплакии. Некоторые авторы считают, что процессы ороговения можно рассматривать как косвенный маркер папилломавирусной инфекции. Лейкоплакия, существующая вне инфицирования ВПЧ, зачастую не озлокачествляется. При сочетании с вирусом вероятность озлокачествления есть, но серьезных подтверждений этому факту пока нет.
Симптомы эрозии (эктопии, эктропиона) шейки матки
В подавляющем числе случаев наличие эрозии или эктопии не вызывает симптомов и лишь иногда сопровождается кровянистыми выделениями. Поэтому женщина обычно узнает о существовании эктопии только во время осмотра специалиста. Существует связь между образованием патологического состояния шейки матки, вызванного поражением вирусом папилломы человека, и фазой развития, в которой находятся клетки эпителия, образовывавшего эктопию. Молодые эпителиальные клетки, которые появляются в процессе трансформации одного вида эпителия в другой, более подвержены поражению вирусом ВПЧ. Поэтому при наличии эктопии, видимой невооруженным глазом, необходимо убедиться, что на ее фоне не произошло вирусное поражение. Чтобы избежать диагностических ошибок, экспертами международного медицинского сообщества разработан четкий алгоритм, который обеспечивает своевременную диагностику и лечение патологии шейки матки, исключающий при этом неоправданные хирургические вмешательства и связанные с ними осложнения.
Причины появления цервицита
Шейка матки представляет собой связующий канал от влагалища к матке. Ее функция – создавать барьер для нежелательных микроорганизмов, поэтому поверхность матки покрыта слизистой оболочкой. Если у женщины происходит гормональный сбой или снижение иммунитета, защитная реакция ослабевает, и организм легко поддается заражению патогенной средой.
Цервицит определяется как острая или хроническая форма воспаления шейки матки. Заболевание наблюдается чаще у женщин с 20 до 45 лет, но также встречаются в климактерическом периоде. Зависимость типа цервицита и возрастной категории определяется факторами, вызывающими изменения в органе. Причинами патологических нарушений становятся внутренние процессы или последствия внешнего воздействия:
- травмы при установке или снятии внутриматочных средств контрацепции
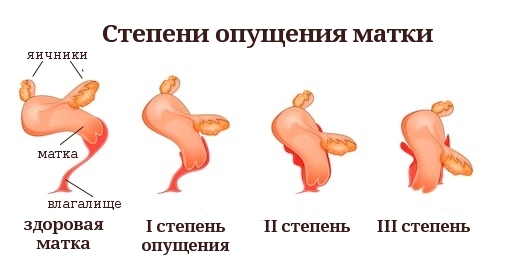
- последствия тяжелых вагинальных родов, опущение детородных органов
- половые инфекции, попадающие в естественную микрофлору влагалища: хламидии, гонококки, стафилококки, кандиды
- заболевания, вызывающие снижение иммунитета: рост уреаплазм, цистит, вагинит, вирус герпеса и папилломы человека
- аборт, выкидыш с последующим осложнением
- некорректно проведенная эндоскопия матки
- врождённые патологии строения органов малого таза
- нарушение гигиенического режима, правил смены тампонов
- беспорядочные сексуальные контакты
В зависимости от того, в какой области воспалена слизистая шейки, причины цервицита отличаются. Эндоцервицит канала появляется при родовых травмах, распространении патогенной среды из-за воспаления в матке. Экзоцервицит развивается на фоне инфекций половой системы или мочевыводящих путей, дисбактериоза, травмах шейки матки при хирургических манипуляциях.
Цервицит формируется на внутренней стенке шейки, либо снаружи в зоне влагалища. При этом воспалительный процесс не ограничивается одной областью, а сопровождается осложнениями в виде эндометрита, вагинита, вульвита. Степень охвата зависит от формы распространения – очаговая или диффузная.
Последствия воспаления опасны и порой трудно обратимы. Со временем у женщины развивается гипертрофия стенок матки, растет риск онкологических перерождений клеток, дисплазии половых органов, бесплодия.
Наши врачи
Стадии
Общепринятая классификация рака шейки матки базируется на выделении пяти основных стадий.
- На нулевой – измененные клетки остаются в пределах эпителия (рак in situ, или «на месте»).
- На первой – опухоль развивается в тканях цервикального канала.
- На второй – начинается инфильтрация злокачественных клеток в стенки тазовой полости и влагалищный свод.
- На третьей – опухоль разрастается, проникает в нижнюю треть влагалища и в стенку таза. Возможно распространение в ткани почки.
- На четвертой – процесс охватывает смежные органы либо распространяется за пределы таза. Метастазы достигают отдаленных органов и тканей.
Стоимость лечения дисплазии шейки матки легкой степени
Лечением дисплазии шейки матки 1 степени в клинике Марины Рябус занимаются врачи-гинекологи. У нас работает онкогинеколог-хирург Екатерина Николаевна Козлова и гинеколог-эндокринолог Ирина Сергеевна Вяткина. Оба доктора имеют степень кандидата медицинских наук и обширный клинический опыт. Являясь членами российских и международных профессиональных ассоциаций, Екатерина Николаевна и Ирина Сергеевна практикуют современный научный подход к лечению гинекологических патологий. Неизменно учитывается общее состояние организма, гормональный фон, баланс витаминов, микроэлементов.
Стоимость лечения дисплазии будет зависеть от конкретной клинической ситуации, состояния здоровья женщины в целом и слизистой – в частности. Для получения профессиональных рекомендаций, проведения необходимой диагностики и постановки диагноза необходимо прийти на очную консультацию. Ниже представлены расценки на первичные и повторные посещения наших гинекологов.
| Услуга | Цена |
| Консультация И.С.Вяткиной, к.м.н., гинеколога-эндокринолога, нутрициолога | 7 500,00 (первичная) / 5 000,00 (повторная до 4 месяцев) / 7 500,00 (повторная от 4 месяцев) |
| Консультация Е.Н.Козловой, к.м.н., онкогинеколога, хирурга, акушера-гинеколога | 4 000,00 (первичная) / 3 000,00 (повторная до 2 месяцев) / 4 000,00 (повторная от 2 месяцев) |
Записываться на консультацию и диагностику лучше заранее. Первичная консультация длится в среднем 2 часа. Повторная – до 1 часа. Сдать анализы, сделать УЗИ, кольпоскопию вы можете в день приема у нас в клинике.
Для записи к гинекологу звоните по многоканальному номеру: +7 (499) 397-71-30. Вы также можете написать нам в Вотсапп, Телеграм, Вайбер по номеру: +7 (925) 397-71-30. Если вам неудобно говорить в данный момент, оставьте заявку на обратный звонок в форме обратной связи или в чате на сайте.
Клиника Марины Рябус поможет вам восстановить здоровье и ресурсность. Продлите молодость и улучшите качество жизни!
Как диагностируют заболевание
Диагноз устанавливается на основании анамнеза, осмотра в гинекологическом кресле и инструментальных исследований. Осмотр гинекологом наиболее результативен накануне менструаций. Признаком аденомиоза выступает наличие узлов или бугристостей на слизистой матки.
Для подтверждения диагноза проводят ультразвуковое исследование. УЗИ – наиболее точный метод диагностики аденомиоза. Исследование проводят трансвагинальным способом, т. е. через влагалище. Процедуру тоже назначают накануне менструаций. Признаки аденомиоза матки на УЗИ:
- шаровидная увеличенная форма матки;
- разная толщина стенок органа;
- кистозные образования размером более 3 мм (можно обнаружить незадолго до менструации).
К эхографическим признакам аденомиоза также относят изменение плотности тканей матки. Еще на заболевание указывают участки с гипоэхогенностью (темные пятна), гиперэхогенностью (светло-серые пятна) и гетероэхогенностью (темные и светлые вкрапления в одном месте).
Диффузная форма сложнее в плане диагностики, поэтому при подозрении на нее прибегают к гистероскопии. Еще в рамках инструментальной диагностики назначают анализы крови и мочи, исследования на гормоны.
Лечение
Схема лечения напрямую зависит от степени выраженности самого заболевания и его осложнений. На начальных стадиях потребуется только наблюдение и лечение сопутствующих инфекций. Если же присутствуют боль и кровотечение, потребуется прижигание.
Выбор методики удаления патологических клеток зависит от степени, глубины и площади эктропиона. Чаще всего применяются современные малотравматичные инструменты — лазер и радионож. Реже проводится криодеструкция (жидкий азот).
После прижигания нужно месяц избегать сексуальной активности, это же время нельзя использовать тампоны.
Симптомы
Прежде всего, лечение синдрома хронической тазовой боли у женщин направлено на улучшение качества жизни и снижение симптоматики. Именно поэтому врач внимательно собирает анамнез, чтобы выяснить причину, которая беспокоит пациентку.
Чаще всего женщины жалуются на следующие симптомы:
-
тянущие болевые ощущения внизу живота;
-
боли в пояснице;
-
болезненный синдром при менструации;
-
диспареуния (боль при половом акте, перед сексуальным контактом или после него);
-
вульводиния (боли колющего характера в области преддверия влагалища или промежности).
Синдром может проявляться постоянно или носить циклический характер. При длительном течении болезни меняется психоэмоциональное состояние: СХТБ провоцирует раздражительность, бессонницу, снижает активность, является одним из факторов депрессивных и ипохондрических настроений, приводит к социальной дезадаптации.
Шейка матки: строение и функции
Этот орган представляет собой нижний сегмент матки, через который проходит узкий цервикальный канал, соединяющий маточную полость и влагалище. Длина шейки в норме составляет 3-4 см, ее внешняя часть вдается в вагину и в местах соединения с ее стенками образует вагинальные своды, служащие своеобразным резервуаром для спермы. Влагалищный сегмент имеет куполообразную форму и покрыт многослойным плоским эпителием розового цвета. Цервикальный канал, напротив, выстлан цилиндрическим эпителием, имеющим более яркий оттенок. Окраска влагалищного сегмента шейки матки является одним из критериев ее здоровья.
В репродуктивной системе женщины этот орган выполняет сразу несколько важных функций:
- защищает маточную полость от проникновения внутрь болезнетворных организмов, а также от сперматозоидов (после зачатия) путем закрытия канала шейки матки «пробкой» гликопротеиновой слизи;
- способствует проникновению сперматозоидов в период овуляции, фильтруя наиболее жизнеспособных из них встречным током слизи, вырабатываемым железами шейки матки;
- обеспечивает свободный отток крови и слущенных клеток эндометрия из маточной полости во время месячных;
- предотвращает преждевременный выход плода во время беременности и способствует его правильному прохождению по половым путям при родах.
Состояние шейки матки – важный диагностический показатель, позволяющий определить наличие беременности или различных патологий женской репродуктивной системы. Для этого гинеколог оценивает такие ее характеристики, как цвет, размер и консистенция влагалищной части, диаметр цервикального канала, положение относительно других половых органов (самой матки, влагалища и т. д.).
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу