Трансвагинальная цервикометрия шейки матки: как проводится и как часто делают
Содержание:
Что показывает УЗИ эхо матки, зачем его назначают
М-эхо матки – незаменимый скрининг при УЗИ малого таза, позволяющий:
- оценить структуру выстилающего матку слоя;
- измерить его толщину;
- проверить соответствие состояния слоя фазе менструального цикла;
- оценить готовность эндометрия к прикреплению эмбриона;
- диагностировать воспаления и оценить их степень развития;
- выявить уплотнения и другие новообразования с аномальной эхогенностью;
- исключить спаечный процесс в предклимаксном периоде.
На состояние эндометрия влияет фаза менструации. В первой фазе, называемой фолликулярной, слизистая матки разрастается под влиянием эстрогенов. С выходом яйцеклетки – наступления овуляции – приходит вторая фаза цикла – лютеиновая. В этот период эндометрий заметно утолщается и развивается под воздействием прогестерона, подготавливающего поверхность матки к возможному вживлению плодного яйца. Если оплодотворения не случилось, прогестерон и эстроген начинают вырабатываться в меньшем количестве, происходит отторжение эндометрия и наступление менструации. При климаксе такие изменения не происходят. Зная эти особенности можно очень точно выявить любые отклонения в эндометриозном слое матки.
Причины инфантилизма матки
Матка у девочки начинает формироваться еще во внутриутробном периоде – на 5 неделе ее развития. К моменту рождения она полностью сформирована, но еще очень мала. До 9-10 лет она растет медленно, первые 3 года находясь в брюшной полости, а затем спускаясь в малый таз. С 10 до 13-14 лет ее рост сильно ускоряется, и к периоду полового созревания она должна достичь своих нормальных размеров: 48±1 мм в длину, длина шейки 26±1 мм (то есть общей длиной 72-76 мм), 33 мм в толщину, 41 мм в ширину. Если этого не происходит, значит, имела место одна из ситуаций:
- Матка или изначально не смогла развиваться: ей помешала или интоксикация, подействовавшая на организм матери еще во внутриутробном периоде, или произошло нарушение на уровне генов или хромосом, из-за чего орган не сможет больше расти;
- Матка начала развиваться, но на организм девочки (в основном, на ее эндокринную систему) было оказано вредное воздействие. Это могло произойти в результате:
- перенесенного тяжелого гриппа: вирус «любит» воздействовать на главные эндокринные органы – гипоталамус и гипофиз;
- частых инфекций дыхательных путей: ОРВИ, хронического тонзиллита;
- никотиновой или наркотической интоксикации;
- постоянных стрессов (они тоже воздействуют на гипоталамус), в том числе вызванных значительными умственными и физическими нагрузками в школе;
- гиповитаминозов;
- опухолей гипофиза или гипоталамуса;
- поражения яичников вирусами паротита, кори, краснухи;
- недостаточное питание девочки, в том числе – и в результате соблюдения ею диету для похудения;
- операции на яичниках девочки.
Виды
В соответствии с гистологическими признаками рак матки подразделяют на следующие формы:
- аденокарциному, которая является наиболее распространенной разновидностью;
- плоскоклеточную форму – наименее агрессивную, успешно поддающуюся лечению;
- железисто-плоскоклеточную, образующуюся из железистых клеток эндометрия;
- лейомиосаркому, развивающуюся из клеток мышечного слоя;
- светлоклеточную, достаточно редкую форму, составляющую 1- 5% от всех случаев;
- муцинозную, для которой характерно повышенное образование слизи;
- серозную, при которой образуется опухоль с многокамерной структурой и выделением серозной жидкости.
МРТ матки с контрастом
МРТ матки – высокоточный метод обследования, который даже в сложных случаях обладает максимальной информативностью. Однако несмотря на это, в некоторых случаях ее недостаточно, и тогда для повышения точности применяется контрастное МРТ.
МРТ матки с контрастом проводится только по строгим показаниям, в частности тогда, когда необходимо четко визуализировать ткани со сходной структурой. В основном это необходимо для диагностики опухолей – контрастирование помогает обнаружить даже очень мелкие новообразования, размером до 3-4 мм, которые другими методами просто не выявляются.
Также исследование позволит определить вид новообразования (например, дифференцировать кисты, полипы, опухоли). При обнаружении последней, можно с высокой вероятностью предположить степень ее злокачественности и распространенность.
Классификация и виды
-
Субсерозные миомы (растущие на наружной поверхности матки, имеющие грибовидную форму или в виде выпуклости)
-
Субмукозные миомы (растущие в полость органа и вызывающие особые проблемы для здоровья женщины).
-
Интрамуральные миомы (располагаются внутри мышечного слоя, и растущие как внутрь матки, так и наружу).
Субмукозные миомы в свою очередь делятся на три типа: нулевой (миомы находятся в полости матки), первый (выступают на половину в орган), второй (выступающий на 1/3 своего размера). Данный вид миомы является основным видом, вызывающим кровотечения и появления бесплодия у женщин.
В классификации разделяют два вида миомы матки-одиночная и множественная; по размерам-малые, средние и крупные новообразования. По нахождению миомы матки можно выделить: подслизистые узлы- находятся полости матки и зачастую имеющие тонкую ножку; мышечные узлы-располагаются в мышцах матки (наиболее часто встречающаяся патология, более 60 %); подбрюшинные узлы- находятся вне матки; межсвязочные узлы; шеечная миома.
Поскольку в большинстве случаев заболевание проходит без явных признаков, диагноз устанавливается только при гинекологическом осмотре и инструментальном обследовании. Постановка диагноза и метод лечения назначается врачом исходя из следующих факторов- стадии и классификации заболевания.
Стадии
Развитию опухоли предшествует так называемая нулевая стадия, когда злокачественные клетки располагаются на микроскопическом участке слизистой оболочки. По степени разрастания злокачественного новообразования выделяют четыре стадии рака эндометрия.
- Процесс распространился на весь эндометрий, но еще не затрагивает другие слои маточной стенки. Лимфоузлы не поражены, метастазов нет.
- Злокачественные клетки внедряются в мышечный слой, могут распространиться на шейку матки.
- Поражены все слои маточной стенки, злокачественный процесс распространяется на свод влагалища, поражает регионарные лимфоузлы.
- Опухоль распространилась на соседние органы – кишечник, мочевой пузырь и т.д. Поражены лимфоузлы, метастазы распространились в отдаленные органы – легкие, печень, костные структуры.
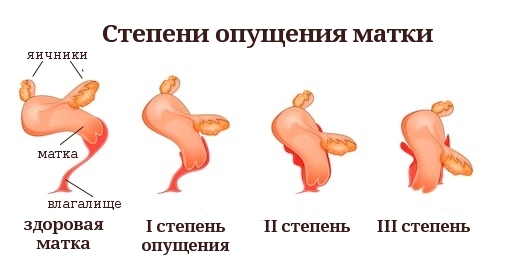
Группа риска по развитию опущения матки и влагалища
В группу риска попадают женщины имеющие отягощающие факторы, способствующие развитию ПТО.
Факторы риска
- Роды крупным плодом, травматичные роды, стремительные роды, многоплодная беременность, многорожавшие женщины;
- Тяжёлый физический труд, спорт;
- Малоподвижный образ жизни и труд (врачи, учителя, офисные работники и т.п.);
- Дисплазия соединительной ткани;
- Ожирение;
- Хронические запоры и кашель (хронический бронхит, курение);
- Возраст старше 45 лет — гипоэстрогения и связанные с ней дистрофические изменения тканей тазового дна и нижних отделов мочеполовой системы.
ЧИТАТЬ РЕЗЮМЕ
Запись на прием: +7(391) 201-11-92
Диагностика и лечение кисты яичника в ОН КЛИНИК
Если у Вас киста яичников или подозрение на нее, обратитесь за консультацией к специалистам Международного медицинского центра ОН КЛИНИК. Опытные врачи-гинекологи проведут полный цикл обследования и поставят точный диагноз, на основании которого подберут максимально эффективный метод лечения.
Не откладывайте посещение врача, запишитесь на прием, ведь своевременно установленный диагноз позволит избежать развития возможных осложнений и восстановить нормальное функционирование репродуктивной системы. Современное диагностическое оборудование нашей клиники и собственная лаборатория, имеющая международный сертификат контроля качества, позволяют нашим специалистам провести любые исследования в самые короткие сроки.
По статистике, 90% кист являются функциональными, то есть не требуют лечения, но не нужно забывать об остальных 10%. Это опасные образования, требующие радикального вмешательства. Для того чтобы заболевание было диагностировано в самой начальной стадии развития (а это позволяет успешно и быстро его лечить), необходимо регулярно проходить гинекологический осмотр – не реже одного раза в год.
Профессиональная команда врачей ОН КЛИНИК – это гинекологи, имеющие огромный практический опыт работы. Наши специалисты могут устранить любую проблему и вернуть здоровье репродуктивной женской системы. Обращайтесь!
- Киста яичника: размеры и нормы
Лечение субинволюции матки
Лечение субинволюции матки всегда должно быть комплексным. Используют медикаментозную терапию, инструментальные методики, массаж
Очень важно правильно определить тип патологии, а при инфекции – выделить возбудитель. Продолжительность курса зависит от тяжести клинических проявлений, сопутствующих болезней, которые оказывают существенное влияние как на протекание субинволюции, так и на общее состояние организма пациентки
Для достижения эффекта назначают следующие препараты:
- Гормоны. За сокращение маточной мускулатуры в послеродовом периоде отвечает гормон окситоцин. Потому главными медикаментозными средствами для лечения субинволиции матки являются препараты на основе окситоцина или его синтетические аналоги, например, метилэргометрил.
- Антибиотики. Инфекционный процесс в матке, в большинстве случаев, вызывается бактериями. Чаще всего для борьбы с ней применяют антибиотики широкого спектра действия. Если удалось выделить возбудитель во время посева и определить его чувствительность, препарат подбирают в соответствии с результатом анализа.
- Чистка маточной полости. Послед, кровяные сгустки в матке замедляют ее инволюцию и становятся хорошей средой для размножения патогенной микрофлоры. Успешное лечение возможно лишь после их удаления, которое проводят с помощью вакуум-аспирации либо кюретажа маточной полости.
- Гинекологический массаж. С помощью этой методики стимулируют сокращения маточной мускулатуры, кровообращение, что способствует быстрой инволюции органа.
- Общие рекомендации. Пациенткам с диагнозом субинволюция матки назначают постельный режим, ограничивают физические нагрузки, рекомендуют эмоциональный покой. Ребенка следует регулярно прикладывать к груди, это стимулирует сокращения миометрия. Если мама принимает антибиотики, при которых вскармливание противопоказано, советуют молоко сцеживать молокоотсосом.
Женщины репродуктивного возраста
Здоровые женщины этой группы имеют регулярный менструальный цикл. В организме вырабатывается достаточное количество эстрогенов и прогестерона, под воздействием которых происходят секреторные изменения в эндометрии. При оплодотворении яйцеклетки и ее прикреплении в слизистой оболочке развивается беременность. После родов каждый размер матки увеличивается на 0,7-1,2 см от исходного.
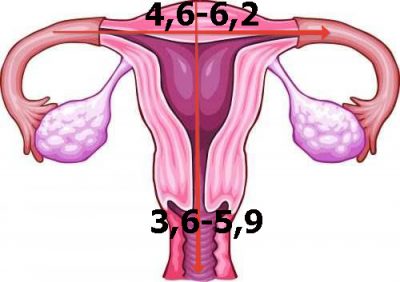
Нормальные размеры матки у взрослых женщин ( см):
| Длина | 3,6-5,9 |
| Переднезадний размер | 2,8-4,2 |
| Ширина | 4,6-6,2 |
Толщина эндометрия (М-эхо) в зависимости от фазы цикла, наличия патологии (мм):
| Начало первой фазы | 5-7 |
| Конец первой фазы | 9-12 |
| Конец второй фазы | 10-14 |
| Гиперплазия эндометрия | 15-20 |
| Аденокарцинома эндометрия | >20 |
Как делают МРТ матки
- На время исследования Вам необходимо будет убрать от себя все предметы из металлов.
- Во время исследования понадобиться находиться в положении лежа и сохранять неподвижность. В течение МР-сканирования будет хорошо слышно гудение прибора, которого не следует пугаться.
- Если планируется введение контраста, врач обязательно предупредит Вас об этом. Возможно понадобиться заранее исследовать функцию почек и сдать анализ крови, чтобы убедиться в достаточной для использования гадолиниевого контраста почечной функции.
- Чтобы облегчить визуализацию матки и придатков рекомендуется не мочиться в течение 2 часов перед исследованием. За сутки до сканирования воздержитесь от продуктов, способствующих газообразованию. Чтобы пузырьки газа в кишечнике не затрудняли получение четкого изображения, можно за 30-40 минут до начала принять активированный уголь или препараты на основе симетикона и не есть около 4 часов перед исследованием.
Дальнейшие действия врача планируются с учетом полученных результатов сканирования. Например, в зависимости от того, что показывает МРТ миомы матки (локализация узла под слизистой оболочкой или в толще мышечной стенки органа, в области шейки или тела матки и т.д.), врач выбирает способ хирургического лечения (эмболизацию сосудов, резекцию узла или удаление всего органа), или решает остановиться на консервативном (гормонотерапия и наблюдение). В центре «Мы и Дети» используется новейший немецкий томограф, обследование на котором даёт гарантированно качественные изображения и максимально подробную информацию о состоянии матки.
Нормальные показатели для яичников
Женщины в возрасте от 16 до 40 лет должны иметь практически одинаковые показатели обоих яичников. Нормальный размер яичников по УЗИ должен иметь следующие размеры: длина — от 30 до 41 мм, ширина — от 20 до 31 мм, толщина — от 14 до 22 мм. Объём яичника не должен при этом превышать 12 кубических миллилитров. Если во время диагностики будет обнаружено отклонение размера в сторону уменьшения, то это свидетельствует о раннем истощении яичников. Увеличенные же яичники могут говорить о развитии такой патологии, как воспаление, поликистоз. Во время УЗИ, если показатели в норме, яичники должны располагаться по двум сторонам матки. Если их расположение имеет сильные отклонения, это тоже свидетельствует о патологии.
Методы исследования яичников
Диагностика яичников проводится при помощи нескольких методик: трансабдоминально и трансвагинально. Второй способ предпочтительней, так как во время его проведения получается более точно установить размеры левого и правого яичников.
Какие заболевания выявляются с помощью УЗИ яичников?
В процессе исследования яичников ультразвуком можно выявить ряд серьезных заболеваний, причем не только яичников, но и матки. Среди них такие:
Давайте рассмотрим их подробней. Все эти заболевания обнаруживаются тогда, когда нормальный размер яичников по УЗИ имеет отклонения.
Киста яичника
Киста яичника – болезнь, во время которой в яичнике образовывается полость с жидкостью. Она определяется в первую очередь по размерам яичников – они увеличиваются. Заболевание чаще всего протекает бессимптомно, поэтому его обнаружение возможно только при помощи УЗИ.
Поликистоз яичников
Поликистоз яичников развивается при гормональных нарушениях. Его можно определить по отклонениям в менструальном цикле, оно может привести к бесплодию. Определение возможно только ультразвуком. Яичники при этом заболевании увеличены. Появляются кисты, и капсулы яичников утолщаются.
Сальпингит
Сальпингит – воспаление маточных труб, развивается в результате инфекций, передающихся половым путем. Во время этого заболевания образовываются спайки маточных труб, препятствующие прохождению сперматозоидов к яйцеклетке, что в свою очередь вызывает бесплодие.
Опухоль яичников
Опухоль яичников – может быть как злокачественным новообразованием, так и доброкачественным. С помощью УЗИ оно определяется увеличенным размером яичников. Как видим, все эти заболевания очень серьезные и способны привести к тяжелым последствиям. Поэтому не стоит пренебрегать обследованием, лучше сразу обратится к врачу и пройти УЗИ яичников в нашем медицинском центре!
Запись на прием Стоимость услуг
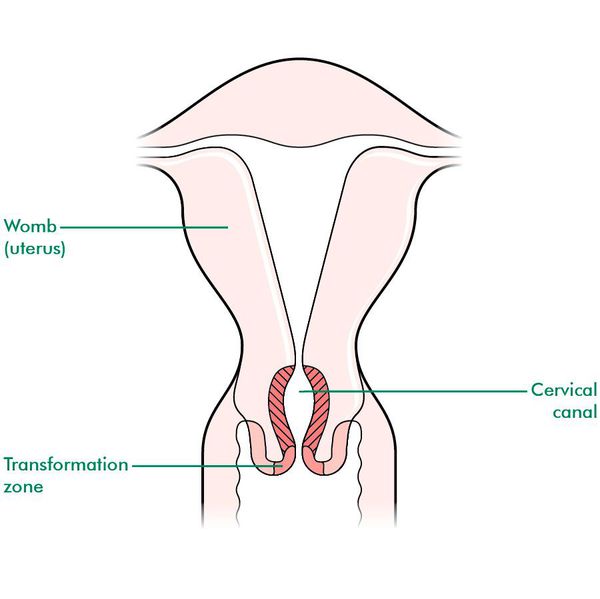
Какая шейка матки во время беременности?
В течение всего периода вынашивания наблюдается множество изменений шейки матки. На это влияют такие факторы, как:
- индивидуальные особенности строения половых органов конкретной женщины;
- гормональный баланс (концентрация женских половых гормонов – эстриола и прогестерона);
- вес плода (или плодов при многоплодной беременности), осуществляющего давление на шейку матки;
- наличие маточных патологий, травм и других дефектов.
Рассмотрим, как изменяются характеристики шейки матки во время беременности при условии, что женщина абсолютно здорова:
- Размер. Сразу после зачатия и примерно до второй половины беременности шейка матки удлиняется. Так, на 24-й неделе в норме ее длина составляет около 3,5-5 см. Однако, затем по мере роста плода она укорачивается — на 28 неделе до 3,5-4 см, а на 32 неделе – до 3-3,5 см. Помочь отследить эти изменения позволяет ультразвуковое сканирование длины шейки матки. Если женщина здорова, то эта процедура не проводится. Однако, если она имеет осложненную беременность или у нее были выкидыши в прошлом, ей назначается УЗИ, так как чрезмерно короткая шейка матки может спровоцировать преждевременные роды. Также в ходе вынашивания изменяется диаметр цервикального канала. В норме на всем протяжении беременности он остается полностью сомкнутым, и раскрывается лишь непосредственно перед родами. Благодаря этому маточная полость и плод надежно защищены от проникновения инфекций. Слишком раннее раскрытие шейки матки также может спровоцировать выкидыш. Такой риск обусловлен слишком малой длиной органа, слабостью мышц или слишком большим весом плода (а также многоплодием).
- Цвет. До беременности при условии отсутствия у женщины патологий (например, эрозии) шейка матки имеет розовый оттенок. После зачатия в ней увеличивается количество кровеносных сосудов, из-за чего цвет меняется на синеватый. Оценка окраса является одним из дополнительных критериев, позволяющих установить наличие беременности при гинекологическом осмотре (гистероскопии).
- Консистенция. Шейка матки до беременности имеет плотную фактуру, после зачатия под влиянием половых гормонов она становится более мягкой. Железы в цервикальном канале начинают вырабатывать большое количество слизи, которая образует «пробку», надежно запечатывающую матку и плод на весь период вынашивания. Незадолго до родов, когда шейка матки начинает расширяться, это образование отделяется и выходит естественным путем, освобождая проход для плода.
Нормальные физиологические изменения шейки матки варьируются в зависимости от индивидуальных особенностей организма женщины. Например, у некоторых из них может наблюдаться пониженное выделение слизи цервикальными железами, у других – малое изменение длины в процессе вынашивания. Если какие-то изменения происходят в не слишком выраженной степени, это еще не означает наличия какой-либо патологии или высокого риска для самой матери и плода. Однако, по усмотрению врача он может назначить более частое наблюдение шейки матки, чтобы исключить такую возможность.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Причины желтых выделений у женщин
Причины окрашивания влагалищного секрета в желтый или ярко-желтый цвет могут быть:
- Физиологическими. Такие выделения не причиняют дискомфорта, не имеют неприятного запаха, сгустков, не обильные. Могут возникать перед менструацией, во время овуляции, при наступлении беременности.
- Патологическими. Основными причинами появления выделений патологического генеза являются гинекологические заболевания. А именно:
- Воспалительные процессы в яичниках, маточных трубах. В таких случаях секрет ярко-желтого цвета, обильный. Отличается болезненностью и увеличивается при мочеиспускании, половых контактах, пальпации.
- Эрозия шейки матки. Выделяемый секрет бледного желтого оттенка. При половых сношениях сопровождается примесью кровянистых сгустков, болью.
- Половые инфекции (хламидиоз, трихомониаз, гонорея, уреаплазмоза, микоплазмоза). Выделения сопровождаются раздражением, чувством жжения на внешних половых органах, неприятным запахом. Причиняют женщине дискомфорт. Может развиваться отек половых органов.
- Серьезное нарушение и изменение микрофлоры внутренней секреции во влагалище женщины. Выделения имеют яркий желтый оттенок, неприятный кислый запах, сопровождаются зудом, отеком половых органов.
Своевременная консультация квалифицированного гинеколога способствует быстрому выздоровлению. Только специалист может установить точную причину появления у женщин выделений ярко-желтого цвета. На основании мазков и анализов врач сможет подтвердить или исключить патологический характер секрета
Особое внимание необходимо уделить, если скудные выделения неожиданно стали более интенсивными, появились зуд и раздражение, отечность, болезненность, примеси крови или гноя
Почему на УЗИ не виден эмбрион?
Рассмотреть даже нормально развивающийся плод сразу после зачатия невозможно – он слишком небольшой, чтобы ультразвуковой сканер смог различить его на фоне окружающих тканей и органов. Поэтому стандартно первое УЗИ для подтверждения беременности делается на 6-7 неделе после зачатия. До этого момента о том, что женщина будет матерью, можно судить только по уровню хорионического гонадропина человека, который начинает выделяться хорионом (плодной оболочкой эмбриона) на 6-7 день после зачатия. В норме при успешном развитии беременности концентрация ХГЧ в организме растет вместе с развитием плода.
Чтобы понять механизм анэмбрионии, необходимо разобраться со строением самого эмбриона и его ранним развитием. Оно происходит в несколько этапов:
- Зигота – по сути, это оплодотворенная яйцеклетка, образующаяся в момент зачатия;
- Морула – следующая стадия, характеризующаяся делением зиготы на несколько однотипных клеток;
- Бластула – зародыш, в котором клетки уже разделены на внутреннюю клеточную массу (эмбриобласт) и наружный слой (трофобласт);
Именно на стадии бластулы образуется будущее тело эмбриона и окружающие его защитные оболочки. Когда зародыш покидает фаллопиеву трубу и опускается в маточную полость, выделяемые наружными клетками ферменты частично растворяют эндометрий, и происходит его имплантация. Далее эмбрион и околоплодные оболочки развиваются параллельно, постепенно образуя сформировавшийся плод и плаценту.
При анэмбрионии этот процесс нарушается – внешняя оболочка (плодное яйцо) продолжает расти, выделяя ХГЧ, в то время как эмбрион либо не формируется вообще, либо его развитие прекращается на ранней стадии. Из-за этого некоторое время анализы дают ложный результат, показывая нормальную беременность. Лишь через некоторое время хорион прекращает выделять ХГЧ, уровень которого постепенно начинает снижаться.
Причины остановки роста эмбриона, приводящие к пустому плодному яйцу, изучены не полностью. Сегодня к ним относят:
- Генетические аномалии. В большинстве случаев к анэмбрионии приводят патологические хромосомные мутации, либо изначально свойственные родителям, либо появляющиеся вследствие неудачной рекомбинации генов в их организме. Также возможны генетические нарушения в самом эмбрионе, возникающие на ранних стадиях его развития.
- Инфекции. Среди них наиболее опасны для эмбриогенеза болезни, входящие в комплекс TORCH – краснуха, герпес, цитомегаловирус, токсоплазмоз, сифилис, гепатиты В и С и т. д. Инфекционные возбудители могут поражать материнский организм, нарушая его репродуктивную функцию (например, вызывая хронический эндометрит), или сам эмбрион, приводя к сбоям в его развитии.
- Внешние факторы. В первую очередь это относится к ионизирующему излучению (радиации) и токсичным химическим веществам (ядам, некоторым лекарствам). Они вызывают функциональные расстройства репродуктивной системы матери или генетические мутации в эмбрионе, останавливая его нормальное развитие.
- Эндокринные нарушения. Расстройства желез внутренней секреции женщины также может привести к анэмбрионии. Особенно вероятно появление плодного яйца без эмбриона при дефиците или нарушении обмена прогестерона – полового гормона, играющего важную роль в децидуализации (морфологическом изменении) эндометрия в точке имплантации зародыша.
- Иммунные нарушения. Довольно часто причиной неправильного развития эмбриона является его повреждение защитной системой материнского организма. Это может происходить опосредованно – например, когда зародыш попадает под «перекрестный огонь» иммунных клеток, атакующих инфекцию. Иногда эмбрион сам расценивается иммунитетом женщины как чужеродный объект, ведь его генетический код наполовину состоят из генома другого человека (отца).
Анэмбриония может вызываться как одним из этих факторов, так и их комплексным воздействием. Предугадать развитие этой патологии невозможно – она наблюдается даже у абсолютно здоровых женщин, уже имевших опыт успешной беременности.
Данную аномалию следует отделять от замершей беременности. При анэмбрионии зародыш не формируется вообще, а во втором случае его развитие прекращается на ранней стадии. При этом по внешним проявлениям и на УЗИ эти патологии могут выглядеть одинаково.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Как выполняется процедура?
Абдоминальное УЗИ матки и придатков выполняется через переднюю брюшную стенку. Пациентка раздевается по пояс и занимает горизонтальное положение лицом вверх. Датчик помещается на живот.Во время обследования шейки матки или при трансвагинальном УЗИ специальный датчик в одноразовом презервативе вводится во влагалище. Перед процедурой пациентка снимает одежду с нижней части тела, включая нижнее белье. После этого женщина ложится на спину и сгибает ноги в коленях.При трансректальном исследовании используется наиболее тонкий датчик, который вводится в прямую кишку. Перед процедурой пациентка снимает всю одежду ниже пояса и ложится на левый бок. Датчик вводится в прямую кишку в специальном презервативе. Для улучшения проводимости ультразвука используется гель.