Набухание и рост молочной железы
Содержание:
Другие прогестагены: производные 17а-гидроксипрогестерона, 19-нор-тестостерона
Другие прогестагены, используемые в гормонозаместительной терапии, как производные 17а-гидроксипрогестерона, так и производные 19-нор-тестостерона, обладают более сильным прогестагенным, антиэстрогенным и антигонадотропным действием, чем прогестерон.
Производные 19-нор-тестостерона более полезны для метаболизма костей, чем производные 17а-гидроксипрогестерона, и обычно они андрогенные. Таким образом, они негативно влияют на углеводный обмен и липидный профиль. Они также могут вызывать эпилепсию и эпилептиформные приступы.
Медроксипрогестерона ацетат
Прогестаген, производное 17α-гидроксипрогестерона, не оказывает андрогенного эффекта, а при пероральном приеме он повышает уровень глюкозы в крови и уровень инсулина в меньшей степени, чем производные 19-нортестостерона. При парентеральном введении препарат нарушает толерантность к глюкозе и вызывает гиперинсулинемию, отрицательно влияет на липидный профиль. Обладает глюкокортикоидным действием.
Препараты:
- Провера: табл. 0,005 г и 0,01 г.
- Депо-Провера: предварительно заполненный шприц 0,15 г / 1 мл, 0,15 г / 3 мл.
- Депо-Провера: суспензия 150 мг и 500 мг.
- Гестомикрон: табл. 0,005 г и 0,01 г.
Комбинированные препараты: Дивина, Премелла, Цикло – Премелла.
Ципротерона ацетат
Прогестаген, производное 17α-гидроксипрогестерона, отличается сильным антиандрогенным действием, блокирует рецептор андрогена, снижает уровень тестостерона, снижает уровни фактора VII и PAI-1 и может слегка нарушать углеводный обмен. Рекомендуется для пациентов с выраженной андрогенизацией.
Препараты:
- Андрокур: табл. 50мг.
- Андрокур Депо: 300 мг / 3 мл.
Комбинированные препараты: Климен.
17α-гидроксипрогестерон капронат
Обладает низкой андрогенной активностью и повышает потребность в инсулине у пациентов с диабетом. При внутримышечном введении он остается активным в течение примерно 10 дней.
Препараты:
- Оксипрогестерона капронат: р-р 1 мл.
- Пролутон депот: 500 мг/2 мл.
Норэтистерон
В форме ацетата, прогестогена, производного 19-нортестостерона, слегка нарушает толерантность к глюкозе и повышает концентрацию инсулина в сыворотке, вводимый с Е2 улучшает толерантность к глюкозе.
В отличие от медроксипрогестерона, он сильно снижает триглицериды, липопротеин (а) и аполипопротеин B. Не имеет глюкокортикостероидных свойств и снижает концентрацию фактора VII и PAI-1. Его можно вводить самостоятельно трансдермальным путем.
Препараты:
- Норетистерон: табл. 0,005 г.
- Примолут Нор: табл. 0,005 г.
Комбинированные препараты: Клиогест, Систен Конти, Активель, Эсталис Секви, Новофен.
Левоноргестрел
Левоноргестрел — прогестаген, производное 19-нортестостерона, обладает очень сильным гестагенным, антиэстрогенным и антигонадотропным действием, а также слабым эстрогенным и андрогенным эффектом. Это отрицательно влияет на липидный профиль, повышает резистентность к инсулину и ухудшает толерантность к глюкозе.
Комбинированные препараты: Климонорм
Линестрол
Прогестаген, производное 19-нортестостерона, легко всасывается из желудочно-кишечного тракта, превращается в печени в норэтистерон — биологически активное соединение. Обладает слабыми эстрогенными и андрогенными свойствами. Нарушает липидный обмен, вызывает непереносимость глюкозы.
препараты:
- Оргаметрил: табл. 5 мг.
- Эндометрил: табл. 5 мг.
Что делать женщине, которая не знает дату последней менструации?
Для самостоятельного определения даты рождения ребенка в этом случае гестационный круг окажется малоэффективным. Обычно врачи назначают сдачу анализа крови на ХГЧ. Хорионический гонадотропин — гормон, который выделяется в организме женщины после имплантации зародыша в матке на 4 акушерской неделе. Именно с этого момента можно получить максимально достоверные результаты.
При использовании стрип-теста в домашних условиях вторая полоска может быть полупрозрачной. Это свидетельствует либо о негодности теста, либо о незначительном количестве гормона ХГЧ в организме. Для получения достоверных результатов нужно повторить попытку через неделю, если не начнется менструация. Слабо выраженная вторая полоска может проявиться у женщин, принимающих гормональные препараты, вне зависимости от беременности.
Домашний тест показывает только наличие беременности. По результатом биохимического анализа крови определяется ее продолжительность. Не стоит откладывать проверку. Анализ на ХГЧ наиболее достоверен в первые 12 недель. Постепенно уровень гормона снижается, и на более поздних сроках определить время зачатия трудно.
Когда становится известна неделя беременности, можно использовать гестационный круг для вычисления даты родов и определения размеров плода. Для этого достаточно установить стрелку «сегодня» на отметку, соответствующую текущему сроку.
Например, идет 9 неделя. На данном этапе развития эмбрион достиг 23 мм и весит 2 г. Предполагаемая дата родов — 9 сентября. Зеленая стрелка указывает на примерную дату начала последней менструации.
Первый триместр: от зачатия до изменения в размерах
Когда начинает болеть грудь при беременности в первый раз? Такое явление может отмечаться еще тогда, когда будущая мама даже не догадывается, что уже ждет малыша. Первые изменения в чувствительности грудных желез могут начаться вскоре после имплантации эмбриона, на 1-2 неделе после зачатия или на 3-4 акушерских неделях гестации.
Вызваны эти процессы изменением гормонального уровня. Часть гормонов начинает продуцироваться намного активнее, чем в добеременном состоянии, что вызывает усиление кровотока и изменения в структурах и соотношении тканей. В свою очередь это может вызывать сенситивность, болезненность сосков и ареол, пигментированной области кожи вокруг соска. Некоторые будущие мамы также отмечают ощущение тяжести, наливания груди.
Хотя это – не стопроцентный признак состоявшейся беременности после зачатия, и такие процессы способны происходить и перед менструацией, многие беременные отмечают необычную чувствительность и болезненность на раннем сроке беременности, которая стала одним из первых симптомов «интересного» положения.
Такие ощущения могут сохраняться вплоть до появления малыша на свет, однако у большинства будущих мам эта болезненность исчезает по окончании первых 12 недель.
Руководство
1. Выберите правильную клинику и правильного врача
В клинике НТ – Медицина работают высококвалифицированные специалисты рентгенологи и врачи-маммологии, онкологи.
Врачи клиники НТ-Медицина проводят маммографическое исследование молочной железы на новых цифровых малодозовых аппаратах «МАДИС». Разрешающая способность аппарата даёт возможность выявлять патологические изменения молочной железы размерами от 0,05 мм, то есть, на самых ранних стадиях. Программное обеспечение позволяет создать современную цифровую базу данных результатов маммографического обследования и даёт быстрый доступ к описаниям снимков, ускоряя обследование при выявлении изменений, и последующей консультации у маммолога.
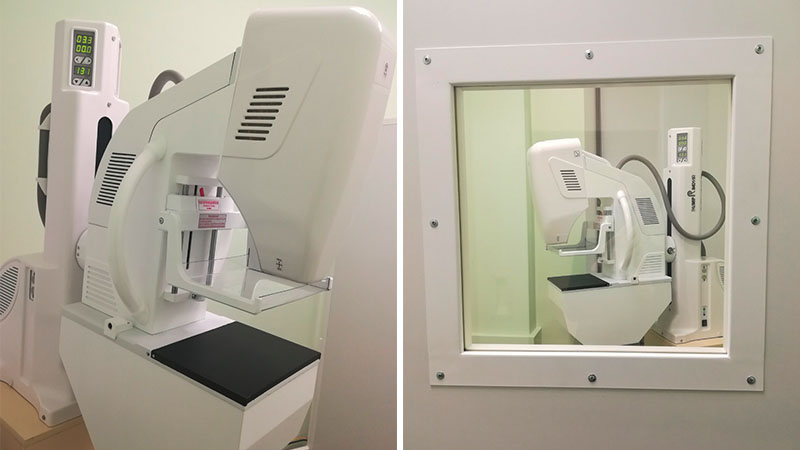
2. Запланируйте маммографию на нужное время
Во время и непосредственно перед менструальным периодом груди часто чувствительны. Запланируйте маммографию на две недели до или одну неделю после периода.
Другие факторы также могут усиливать боль во время маммографии. Они включают:
- грудное вскармливание
- недавняя травма груди
- инфекция молочной железы
Женщинам, которые кормят грудью или недавно перенесли травму или инфекцию молочной железы, следует обсудить подходящее время обследования с врачом.
3. Примите меры, чтобы уменьшить дискомфорт
При маммографии грудь сжимается между двумя пластинами, чтобы получить четкое, согласованное изображение. Некоторые женщины сообщают о боли или дискомфорте во время процедуры.
Следующие стратегии могут уменьшить это:
- принимать ибупрофен перед процедурой
- используя гель для онемения
- попросить техника отрегулировать скорость, с которой грудь сжимается
- медленно и глубоко дышать животом, чтобы уменьшить напряжение
- использовать подушки, чтобы уменьшить защемление и давление
- избегать кофеина и шоколада перед процедурой, так как они могут сделать ткани груди более нежными
4. Возьмите предыдущие изображения
Изображения из предыдущих маммограмм могут помочь Вашему врачу рентгенологу сравнивать изменения груди с течением времени.
Запросите копии старых изображений за несколько недель до процедуры. Их следует либо взять с собой в день процедуры, либо отправить врачу в выбранную клинику.
Сохраняйте старые изображения, когда маммография проводится в новой клинике.
5. Подготовиться к маммографии
Поддержание гидратации перед маммографией может помочь. Поэтому рекомендуется пить много воды в часы, предшествующие маммографии.
Дезодорант может мешать маммографии, особенно если он содержит алюминий. Избегайте антиперспиранта или дезодоранта в день процедуры. Если Вы решили применить дезодорант, то должны тщательно вымыть подмышечные области с мылом и водой до процедуры.
Нет необходимости избегать какой-либо пищи или нарушать распорядок дня перед маммографией. Процедура не требует времени на восстановление, и Вы сможете покинуть клинику в тот же день.
6. Поговорите с рентгенологом
Определенная информация может помочь рентгенологу надлежащим образом выполнить процедуру. Это включает в себя информацию о:
- любые существующие проблемы с грудью
- предыдущие просмотры или биопсии
- наличие грудных имплантатов
- предыдущее уменьшение груди или другие операции на груди
- аллергия кожи, особенно на латекс
- беспокойство о боли или беспокойстве во время процедуры
- были ли предыдущие маммографии болезненными
7. Обратитесь к Вашему лечащему врачу
После проведения маммографии Вам выдаются на руки результаты обследования с заключением. Если в заключении выявлены патологии или отклонения от нормы, необходимо обратиться за консультацией к врачу маммологу.
Чтобы помочь понять результаты, следующие вопросы можно обсудить с врачом:
- уровень риска рака молочной железы
- было ли что-то необычное на показе
- нужны ли последующие тесты
- когда должна быть назначена следующая маммография
- есть ли какие-либо шаги, которые необходимо предпринять для снижения риска рака молочной железы
8. Понять результаты
Более половины женщин, которые проходят 10 или более маммограмм, имеют ложный положительный результат. Если маммография показывает рост, это не обязательно означает рак. Вместо этого врачи смотрят на маммографию в контексте:
- история здоровья
- другие показы
- предыдущие маммограммы
Если маммография обнаруживает необычный рост, может потребоваться одно из следующих действий:
- обследование груди
- УЗИ молочной железы
- еще одна маммография
- МРТ скрининги
- биопсия молочной железы
Помните, что раннее выявление рака молочной железы спасает жизни.
Чем раньше проводится скрининг, тем лучше результаты лечения.
РМЖ
Сегодня РМЖ (рак молочной железы) — заболевание, которое достаточно успешно лечится. Безусловно, результаты лечения напрямую зависят от распространённости процесса: чем позже РМЖ выявлен — тем больше вероятность, что опухоль уже успела дать метастазы, и тогда она требует более агрессивного лечения, а прогноз — хуже.
| ПРОГНОЗЫпри раке молочной железы |
Опухоли молочных желез
Не каждая обнаруженная в молочной железе опухоль — обязательно злокачественная. Но и игнорировать её появление нельзя! Если Вы нашли опухоль у себя сами (а не обнаружили при профилактическом обследовании) сделайте её УЗИ, а если Вам больше 35 лет — то и маммографию.
|
Где обследоватьсяСМОТРИТЕ ЗДЕСЬ |
Опухоли груди
Помимо рака молочной железы в груди могут быть и другие опухоли: фиброаденома, киста, липома, цистаденопапиллома, мастит. Так, например, фиброаденома чаще появляется до 25 лет, крупные кисты — после 35, к менопаузе; липома чаще расположена не в молочной железе, а сразу под кожей — как и опухоли кожи и её придатков (фибромы, атеромы).
Фиброаденома и киста имеют свои специфические признаки по УЗИ: чёткий ровный контур, округлая форма и ширина явно больше высоты.Папиллома проявляется выделениями из соска или на УЗИ выглядит как киста с разрастаниями внутри.
Липома, как и фиброаденома — в ширину больше чем в высоту, но по плотности на УЗИ — как подкожный жир.
Хронический мастит больше всего внешне может быть похожим на рак молочной железы. Симптом «площадки кожи», отёк груди, увеличение лимфатических узлов — как при раке — тоже могут быть при мастите.
Боли внизу живота после зачатия
Боли внизу живота после зачатия – это один из ранних признаков беременности. Как правило, боли появляются через пару дней или неделю после зачатия. Боли возникают из-за того, что эмбрион идет к матке и крепится к ее стенкам. В этот период у женщины могут наблюдаться небольшие кровянистые выделения. Но не стоит волноваться, так как эти выделения, как и боль, внизу живота свидетельствуют о том, что организм готовится к вынашиванию малыша.
Что касается кровотечения, после которого появляется боль внизу живота, то оно длиться несколько часов после зачатия. Но если боль сопровождается обильными выделениями, то стоит немедленно обратиться к квалифицированному гинекологу, так как в этом случае дело может быть во внематочной беременности или серьезном заболевании.
10 дней после зачатия – признаки беременности
Уже на 10-12 день после имплантации эмбриона проявляются первые признаки беременности, что связано с повышением плазменной концентрации ХГЧ. К ранним симптомам гестации относятся:
- тянущие боли в области живота;
- недомогание;
- быстрая утомляемость;
- набухание грудных желез;
- частое мочеиспускание;
- нарушение режима сна и бодрствования;
- частая смена настроения;
- ранний токсикоз.
После окончательной имплантации зародыша в стенку матки между ним и организмом женщины образуется нить пуповины, через которую плод получает все необходимые для развития питательные вещества: белок, кислород, витамины, аминокислоты и т.д. В связи с высоким потреблением витаминов зародышем самочувствие пациенток может ухудшаться. Чтобы предотвратить прерывание беременности и самопроизвольный аборт, рекомендуется изменить рацион питания и воздержаться от избыточных физических нагрузок.
Причины предменструального синдрома

Современная медицина пока не имеет полной информации о механизме возникновения предменструального синдрома. Существует множество теорий, описывающих причины ПМС. В первую очередь выделяют гормональные изменения и химические процессы в головном мозге.
Течение менструального цикла регулируется колебаниями гормонального фона. Исследователи полагают, что симптомы ПМС могут быть связаны с высокими показателями эстрогена, пролактина и альдостерона, а также с дефицитом прогестерона.
Определенные химические вещества в головном мозге также могут играть роль в ПМС. Прежде всего, речь о серотонине, одном из основных нейромедиаторов. Концентрация этого вещества колеблется во время менструального цикла. Серотонин регулирует настроение, и при его дефиците могут наблюдаться расстройства настроения и депрессия, связанные с ПМС. Низкий уровень серотонина также вызывает усталость, тягу к еде и проблемы со сном.
Пищевые предпочтения также могут влиять на протекание ПМС. Усугублению симптомов способствует слишком солёная и жирная пища, употребление кофеина и алкоголя. Считается, что низкий уровень некоторых витаминов (например, витамина B6) и минералов также влияет на ПМС.
Более высокому риску ПМС подвержены женщины, страдающие ожирением или мало либо совсем не занимающиеся физическими упражнениями. В группе риска также и те, кто курит, страдает заболеваниями щитовидной железы, у кого низкий уровень сахара в крови.
Симптомы недостатка и дефицита
Недостаток железа, особенно железодефицитная анемия, крайне
негативно отражается на состоянии организма. В первую очередь это обусловлено
нарушениями снабжения клеток кислородом. Поэтому на фоне дефицита железа в
первую очередь наблюдается постоянная усталость. В таких ситуациях даже
полноценный сон не способен обеспечить должной энергичности.
Впоследствии нехватка железа в организме приводит к снижению
иммунитета и нарушению метаболизма, что приводит к увеличению концентрации холестерина,
появлению лишнего веса и другим нежелательным последствиям. Также следствием
железодефицитной анемии становится повышенная ранимость кожи и слизистых
оболочек, в том числе органов ЖКТ. Поэтому на фоне дефицита железа нередко
возникают дерматологические заболевания, в частности, экзема, дерматиты, а
также патологии ЖКТ, в том числе гастриты, язвенная болезнь и пр. Нередко
наблюдается ухудшение течения имеющихся сердечно-сосудистых заболеваний,
деменции.
Особенно опасен дефицит железа для детей, так как приводит к задержке роста и умственного развития ребенка. У школьников это может сопровождаться снижением способности к концентрации внимания, быстрой утомляемостью и, как следствие, отставанием от школьной программы.
Не менее опасна нехватка данного микроэлемента для беременных женщин. В этот период жизни женщины происходит увеличение объема плазмы и эритроцитарной массы на фоне необходимости удовлетворять потребности растущего плода. При железодефиците резко увеличивается риск материнской и младенческой смерти, преждевременного наступления родов и рождения детей с низким весом.
Симптомами нехватки железа в организме могут выступать:
- слабость, вялость, повышенная утомляемость,
плохая переносимость физических нагрузок; - увеличение частоты перенесения инфекционных
заболеваний; - повышение раздражительности, плаксивости;
- снижение артериального давления, что приводит к
головокружениям, головным болям; - ломкость ногтей, выпадение волос вплоть до
алопеции; - извращение вкуса в результате атрофии сосочков
языка с возникновением желания есть землю, глину, лед, бумагу, крахмал; - синдром беспокойных ног, сопровождающийся
дискомфортом в ногах при отсутствии движения, вздрагиваниями во сне; - бледность, сухость кожи, синюшность губ, белков
глаз; - снижение аппетита;
- уменьшение тонуса мышц, появление одышки после
незначительной физической активности и пр.
Выделения из молочных желез — это заболевание?
Можно выделить ряд симптомов и заболеваний, приводящих к появлению выделений из груди.
Рассмотрим следующие:
Галакторея
Это заболевание, основным признаком которого является выступление молока или молозива вне беременности и кормления грудью. Такие проявления абсолютно нормальны при беременности и лактации, но если жидкость появляется вне этих факторов или же продолжается в течение длительного времени после их окончания, ситуация приобретает патологический характер. Его прямой причиной является существенное нарушение гормонального фона у женщины, приводящего к повышению уровня гормона, вырабатываемого в гипофизе – пролактина — по причине приема гормональных препаратов, при нарушении работы щитовидной железы или возникновении новообразований в гипофизе. К симптомам галактореи (кроме выделения жидкости из соска) относятся:
- Нарушение овариально-менструального цикла (задержки), оскуднение или отсутствие менструаций;
- Прибавка веса;
- Бесплодие;
- Выпадение волос;
- Слабость, сонливость, раздражительность, депрессия;
- Снижение полового влечения.
Мастопатия
Это одно из самых распространенных заболеваний молочной железы вне беременности. Представляет собой разрастание или нарушение соотношения соединительных и железистых тканей, которое часто сопровождается появлением уплотнений в груди или появлением кист. Выделяют диффузную и узловую формы. Мастопатия может сопровождаться выделениями прозрачного, желтоватого или зеленоватого цвета из молочной железы при надавливании, болевым синдромом. Чаще всего данное заболевание оказывается вызванным гормональным дисбалансом в организме женщины, нарушением работы яичников, половыми инфекциями, затяжными стрессами.
Регуляция функции молочной железы
Травмы молочной железы
Травмирование молочных желез и протоков может нарушить нормальное состояние и привести к появлению кровянистых выделений.
Мастит у женщин
Мастит
Представляет собой воспалительный процесс внутри молочной железы. Проявляется в виде уплотнения и болезненности груди, повышения ее температуры и покраснения кожи. Чаще всего возбудителями мастита являются стафилококки или стрептококки, которые могут попадать в молочные железы через различные микроповреждения данной зоны. Существует два типа этого заболевания: послеродовой и фиброзно-кистозный мастит. В первом случае нарушается отток молока из долек молочной железы, возникает воспалительная реакция окружающих тканей, а при присоединении инфекционного фактора –нагноением.
Причиной может быть недостаточное опорожнение протоков при лактации, а также образованием трещин на сосках из-за неправильного прикладывания ребенка при кормлении.
Во втором случае воспаление не связано с кормлением и может появляться даже у ни разу не рождавших девушек и женщин.
Папиллома
Папиллома, располагающаяся внутри молочных протоков, представляет собой доброкачественную опухоль. Основной симптом появления внутрипротоковой папилломы – это густые темные или кровавые выделения из молочных желез при нажатии. Папилломы протоков представляют собой небольшие (от нескольких мм до нескольких см) одиночные или множественные разрастания в субареолярной зоне или периферических отделах молочной железы. Папилломы требуют хирургического удаления и тщательного гистологического исследования, которое должно подтвердить доброкачественность новообразования.
Злокачественная опухоль
Появление злокачественного новообразования в груди может давать о себе знать спонтанными кровянистыми выделениями. Еще один верный признак появления опухоли – увеличение размеров одной из молочных желез или появление в ней плотных узелков, изменение окраски и структуры кожного покрова — симптом «лимонной корки».
Такое заболевание представляет собой рак, локализующийся в области соска и вызывающий, кроме кровянистых выделений, шелушение кожи на соске или ареоле, жжение и зуд, потемнение области вокруг соска.
Симптомы боли после зачатия
Симптомы боли после зачатия позволяют узнать о том, как прошло зачатие, все ли нормально или стоит беспокоиться и обращаться за медицинской помощью. Боль после зачатия может быть разной, к примеру, колющей, тянущей, слабой, ноющей, сильной и неприятной.
В организме здоровой женщины, боль, которая появляется после зачатия, свидетельствует о том, что эмбрион крепится к стенкам матки. Основные симптомы безопасной боли начинают проявляться через пару дней и даже неделю после зачатия. В этот период у женщины могут наблюдаться особые кровянистые выделения, которые свидетельствуют о том, что матка полным ходом готовится к вынашиванию малыша.
Кроме боли внизу живота, еще один болезненный симптом после зачатия – это боль в груди. Грудь наливается, становится очень чувствительной, вокруг сосков может темнеть кожа, кроме того, грудь может увеличиваться в размерах за короткий промежуток времени.
Если кроме боли в животе и груди, после зачатия женщина наблюдает у себя задержку менструального цикла, тошноты, непереносимость определенных запахов и продуктов, тягу к продуктам и увеличение аппетита, то это свидетельствует о том, что зачатие прошло успешно и боль говорит о том, что вскоре женщина станет мамой.
Каковы осложнения варикозного расширения вен
Варикозная болезнь вен может привести к серьезным осложнениям. Повышен риск развития опасных состояний: тромбов и венозных язв.
Существует два основных типа тромбов. Поверхностные венозные тромбы образуются в подкожных венах. Они обычно не мигрируют в легкие. Опасны тромбозы глубоких вен. Образующиеся в них тромбы могут отрываться и попадать в легочные сосуды
Важно немедленно обратиться к врачу, если:
- варикозные вены становятся твердыми, похожими на веревку;
- окружающие ткани горячие, болезненные или отекшие;
- есть заметные изменения в цвете вен;
- на коже появляются язвы;
- появляется болезненная, сильная опухоль в одной ноге.
В этих случаях флеболог определит тактику лечения, включая малоинвазивные оперативные методы, чтобы устранить воспаление, риск опасных для жизни осложнений.
- Маризоева М.М. Течение беременности у женщин с варикозной болезнью / М.М. Маризоева // Вестник Авиценны. — 2017. — №2. – С. 142-146.
- Ottley C. HEREDITY AND VARICOSE VEINS. Br Med J. 1934;1(3820):528. doi:10.1136/bmj.1.3820.528 https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2444750/?page=1
- Varicose Veins in the Legs: The Diagnosis and Management of Varicose Veins. NICE Clinical Guidelines, No. 168. National Clinical Guideline Centre (UK). London: National Institute for Health and Care Excellence (UK); 2013 Jul.
- American Pregnancy Association, Treating Varicose Veins Naturally During Pregnancy. http://americanpregnancy.org/naturally/treating-varicose-veins-naturally-during-pregnancy/.
На что обращать внимание в периоде реабилитации
Есть ряд тревожных признаков, появление которых является поводом для немедленной консультации с врачом. Первое, что нужно контролировать, – состояние постоперационной раны и процесс образования рубца
Важно немедленно оповестить врача, если:
- усиливается болезненность в области швов или внутри груди;
- появились выделения из области сосков – зеленые, желтоватые, кровянистые, с запахом;
- грудь отекла, твердая на ощупь, болезненная, резко увеличена в размерах;
- прощупываются части импланта, они двигаются, приносят дискомфорт;
- швы мокнут, из них выделяется жидкость или кровь;
- соски зудят и чешутся, потеряли чувствительность;
- грудь визуально разного размера, асимметрична.
Важно следить за общим состоянием, если возникает недомогание, повышается температура, возникает головная боль, тошнота. Любые признаки недомогания, дискомфорта и другие жалобы – это повод для немедленного визита к врачу
Основные причины
Беременность
Причин задержки месячных может быть масса, однако чаще всего задержка происходит при беременности. Так, если критические дни не наступают, следует сначала сделать тест на беременность (продается в любой аптеке). Для максимально точного результата рекомендуется приобрести сразу 2-3 теста разных фирм.
При беременности женщина может ощутить легкую тошноту, резкие перемены в настроении, болезненные ощущения в области груди и ее набухание. Отсутствие дополнительных признаков не исключает беременность.
Помимо теста можно сдать анализ на содержание в организме хорионического гонадотропного гормона (ХГЧ), который даст более точный ответ.
В случае если оба обследования показывают отсутствие беременности, а месячные так и не наступают, необходимо как можно скорее обратиться к гинекологу для выявления точной причины.
Гинекологические заболевания
Внематочная беременность, поликистоз яичников, опухолевые образования в области женских половых органов, воспаления в зоне таза – все это может повлечь за собой сбой менструального цикла.
Большинство таких заболеваний нуждаются в экстренной диагностике и лечении, поэтому не стоит медлить с посещением гинеколога.
Мощный стресс
Симптом задержки месячных может спровоцировать серьезный эмоциональный или физический стресс, умственные перегрузки, отсутствие отдыха.
Нередко именно сбоем менструального цикла проявляются перенапряжения. Таким образом организм женщины кричит о помощи, и если его не услышать, к задержке могут добавиться иные недуги.
Смена климата
Перелет из жаркой страны в холодную и наоборот, сопровождающийся резкой сменой режима сна и бодрствования, зачастую также влечет за собой сбой менструального цикла.
В большинстве случаев ситуация нормализуется сама по себе с течением времени.
Неправильное питание
Стандартная норма задержки месячных в 5-7 дней может быть также звоночком организма о помощи, если сбой вызван соблюдением строгой диетой.
Многие женщины, желающие быстро сбросить лишние килограммы, в погоне за стройностью нередко забывают о здоровье. Любая диета должна проводиться под наблюдением специалиста. Кроме того, ни в коем случае нельзя входить в диету резко, так как стремительный вход влечет стресс для организма.
Поэтому важно сбалансировать свое питание, желательно с обращением к профессиональному диетологу.
Гормональная перестройка организма
Распространенная причина задержки менструального цикла – это гормональный сбой, связанный с работой щитовидной железы. В особенности это касается периода полового созревания или порога климакса.
Это же касается длительного приема, а затем резкого прекращения приема гормональных препаратов.
В данном случае гинеколог может рекомендовать консультацию эндокринолога.
Постродовой период
В период беременности и на протяжении некоторого времени после родов у женщин наблюдается отсутствие месячных.
Следует не забывать о необходимости контрацепции после родов, так как отсутствие критических дней не означает исключение нежелательной беременности. Первый овуляторный цикл, как правило, начинается незаметно для женщины, и без должного предохранения у нее велик шанс забеременеть.
Диагностика боли после зачатия
Диагностика боли после зачатия должна проводиться гинекологом, поскольку только врач сможет точно сказать все ли нормально с женским организмом или боли это показатель прогрессирующего заболевания. Дискомфорт и любые жалобы в обязательном порядке принимаются на учет доктором.
Если после зачатия боль появляется внизу живота, то это нормальный признак того, что женский организм полным ходом перестраиваться к тому, чтобы принять эмбрион. Если у женщины наблюдаются мышечные боли, то их очень сложно диагностировать. Симптомы таких болей диагностируются после проведения ряда тестов, которые проводятся на протяжении двух-трех дней. Диагностика боли после зачатия осложнена тем, что у женщины могут быть скрытые заболевания, которые начинают проявляться на повышенном гормональном фоне.
Если после первого триместра боли не прекратились, то беременной женщине необходимо сдать ряд анализов. К примеру, ультразвуковое исследование, анализы кала, крови и мочи. Это все поможет определить гормональный уровень в крови, который и может быть причиной болей. Единственное, чего стоит опасаться при болях после зачатия – это самостоятельно диагностировать и назначать лечение боли. Помните, что самолечение никогда ни к чему хорошему не приводит, поэтому не рискуйте своим здоровьем и здоровьем будущего малыша.
Когда появляются и прекращаются боли

Существует зависимость комплекции женщины и того момента, когда она начинает чувствовать изменения в груди. Чем тоньше беременная, тем раньше появляется боль и дискомфорт – примерно через неделю после зачатия. У полных женщин начинают болеть молочные железы приблизительно через 2 – 4 недели.
В большинстве случаев адаптация тканей молочной железы завершается к концу первого триместра. Иногда только спадают отеки, но чувствительность соска остается прежней. В таком случае она может сохраняться до самых родов.
Во втором триместре грудь болит не у всех. Чаще всего боль затихает, так как гормональные изменения уже произошли, а интенсивная выработка молозива еще не началась.
В третьем триместре возможно возобновление болевых симптомов. Это связано с подготовкой к родам, избытком пролактина и усиленным синтезом молозива. Дольки груди снова начинают растягиваться из-за питательной жидкости, которая в них накапливается.
У некоторых женщин после родов во время кормления каждый раз появляется боль, как только ребенок сделает первые сосательные движения. Внутри груди как будто нарастает болевая волна, которая впоследствии стихает. Так происходит каждый раз, даже если женщина кормит долго – больше года. Это нормально явление, ничем плохим оно не грозит.