Невротические расстройства у детей и подростков
Содержание:
1.Общие сведения
Большинство медицинских профессий разделены на «взрослый» и «детский» профили. В отношении одних специальностей (хирургия, кардиология и т.д.) такое деление закреплено де-юре в номенклатурных перечнях; другие же, к которым относится и оториноларингология, разделены де-факто, – так сказать, самой природой, то есть различиями ЛОР-сферы у детей и взрослых.
Можно назвать по меньшей мере три таких различия, которые вынуждают родителей искать не просто квалифицированного, а именно «детского» оториноларинголога. Во-первых, все без исключения ЛОР-органы у детей анатомически инфантильны и продолжают развиваться до семи-, двенадцати-, пятнадцатилетнего возраста (в зависимости от конкретной структуры). Во-вторых, незрелой, нестабильной и, образно говоря, «необстрелянной» является иммунная система, что обусловливает высокую частоту и специфику протекания т.н. детских инфекций.
В-третьих, дети далеко не всегда могут четко и внятно вербализовать жалобы, ответить на вопросы, выполнить инструкцию врача (впрочем, некоторые взрослые также не справляются), а с самыми маленькими пациентами такой контакт невозможен в принципе. Поэтому врачу действительно необходим большой опыт общения именно с детской, – столь сложной! – категорией пациентов.
Известно, что ЛОР-патология является самой распространенной причиной обращения к педиатру; в общем ее объеме лидируют заболевания органов дыхания, а среди симптомов этих заболеваний – хрипы. Поэтому проблема «хрипы у детей» является, без преувеличения, актуальнейшей.
Собирательным термином «хрипы» обозначают широкий спектр акустических явлений, отличающих нормальное дыхание от аномального, болезненно измененного. Разнообразие таких звуковых эффектов составляет отдельную проблему, так как на одном полюсе упомянутого «широкого спектра» находятся совершенно безобидные призвуки, обусловленные, например, присохшей к носовой перегородке корочкой, а на другом – тревожные симптомы быстро прогрессирующей и очень опасной обструкции дыхательных путей.
Разновидности пятен
Пятна на языке у ребенка могут быть разными, как по форме, так и по цвету. В зависимости от этого все пятнышки на слизистой язычка можно разделить на несколько групп.
Географический язык
В этом случае слизистая очень напоминает карту стран и континентов. Такое изменение может наблюдаться у детей всех возрастов, в том числе и новорожденных. Язычок выглядит неоднородным, на нем есть участки небольших залысин, которые соединяются между собой. Подобный вид слизистой наблюдается при таких патологиях:
-
При заболеваниях гормонального характера;
-
При глистной инвазии;
-
При болезнях пищеварительной системы.
Пятнышки при географическом языке могут быть разной формы и размера. Во многих случаях они вообще не являются признаком заболевания, и опасности для ребенка не несут.
Белые пятна
Белые пятнышки на слизистой в большинстве случаев вызваны грибками. В народе такая патология называется молочницей. Кандидоз развивается на фоне ослабленного иммунитета у детей разных возрастов. Такие пятна имеют творожистый вид, они могут покрывать не только поверхность язычка, но также щеки и небо. При грибковом поражении полости рта ребенок не может нормально кушать, он становится капризным и беспокойным.
В качестве первой помощи ротовую полость ребенка обрабатывают содовым раствором. Готовят такой раствор из расчета – 1 чайная ложка соды на стакан кипяченой воды.
Красные пятна
Такие пятнышки почти всегда свидетельствуют о воспалительном или инфекционном заболевании ротовой полости. Причиной пятен красного цвета может быть глоссит, стоматит, герпес и бактериальный дерматоз. Причиной такого явления может стать аллергическая реакция и употребление продуктов красного цвета.
Довольно часто появление таких пятен сопровождается болью и чувством жжения в языке. Из-за болевых ощущений ребенок может отказываться от приема пищи и капризничать. Иногда повышается температура тела.
В зависимости от причины могут назначаться антимикотические средства, антибиотики и противовирусные препараты. Участки воспаления рекомендуется обрабатывать антисептическими растворами типа Мирамистина или Фурацилина.
Темные пятна
Часто появляются на языке после потребления некоторых продуктов питания. Опасности они не несут и исчезают после полоскания ротовой полости или чистки языка щеткой.
Черные пятнышки могут появляться в результате продолжительного лечения антибактериальными препаратами. В этом случае лечение сводится к нормализации микрофлоры пищеварительных органов.
Очень редкой причиной темных пятен становятся глубокие дистрофические процессы, когда отмирают участки слизистой оболочки. Это состояние требует срочной помощи врача.
Желтые пятна
Возникают при проблемах с пищеварительным трактом у ребенка. Такие пятнышки плотно покрывают основание языка и остальную его поверхность. Налет состоит из отмершего эпителия и плохо поддается удалению. Такое явление почти всегда сопровождается неприятным запахом изо рта.
Для устранения проблемы следует пройти обследование и пролечить заболевания пищеварительного тракта. После лечения желтый налет быстро исчезает.
Синие пятна
Пятнышки синего цвета на язычке детей наблюдаются крайне редко. Они говорят о проблемах с сердечно-сосудистой системой. Чтобы устранить такое явление иногда необходимо просто нормализовать циркуляцию крови в сосудах.
Причиной синих пятнышек может стать гемангиома. В этом случае пятно чаще всего одно. Лечение в таком случае всегда хирургическое.
Другие пятна
В норме язык покрыт множеством вкусовых сосочков, которые придают слизистой бархатистый вид. При травмах языка, ожогах и некоторых воспалительных болезнях вкусовые сосочки отмирают, образовывая гладкие участки розового цвета.
Такие пятнышки не доставляют малышу дискомфорта, у него может лишь немного измениться вкус. Лечению такое состояние не поддается, так как вкусовые сосочки не восстанавливаются.
Увидев на язычке ребенка разные пятнышки, не стоит впадать в панику, но и оставлять без внимания такое явление нельзя. Кроху следует показать врачу, который правильно поставит диагноз и при необходимости назначит лечение.
Диета при кандидозе рта
Диетическое питание при кандидозе полости рта – важная часть терапии. Потребление сладких, хлебобулочных, жирных, кислых, копченых и острых продуктов может провоцировать кандидоз и его рецидивы, а также вызывать раздражение слизистых оболочек, усугубляя симптоматику и боль во рту. Рекомендуется потреблять только полужидкую пищу умеренной температуры.
На срок от 3 месяцев до года следует исключить потребление следующих продуктов:
- Кондитерские изделия и сладости;
- Продукты с содержанием дрожжей;
- Сладкие фрукты;
- Кофе, чай;
- Грибы;
- Сладкие напитки с газом;
- Майонез, кетчуп, специи;
- Копчености, жирные сорта рыбы и мяса;
- Спиртные напитки.
Специалисты рекомендуют при кандидозе потреблять следующие продукты:
- Выпечка без содержания дрожжей;
- Крупы;
- Кисломолочные продукты;
- Зелень и овощи, наилучший вариант — морковь и чеснок;
- Травяные чаи, натуральные соки;
- Масло льняного семени, кокоса и оливы;
- Нежирные сорта рыбы, постное мясо, печень;
- Орехи и семечки;
- Несладкие фрукты, ягоды брусники, клюквы, черники.
Подобная диета не устранит обострившийся кандидоз, но ускорит выздоровление пациента.
Подготовка
2.Причины
Непосредственной причиной появления хрипов можно считать любое изменение конфигурации воздухоносных путей, в результате чего поток вдыхаемого и/или выдыхаемого воздуха становится турбулентным (завихренным, неравномерным).
В свою очередь, сечение и пропорции дыхательных путей могут измениться вследствие следующих причин:
- отек, обусловленный длительным плачем, криком, смехом и т.п.;
- отек, обусловленный воспалением (ОРЗ, ОРВИ, аллергические реакции);
- аденоиды или гиперплазия миндалин;
- бронхоспазм по типу астматического приступа (может быть обусловлен также термическими, токсическими, психогенными, нейрогенными факторами);
- инородное тело в гортани, трахее или в подлежащих отделах дыхательного тракта;
- скопление слизи на фоне активного инфекционно-воспалительного процесса, рефлекторной реакции бронхиальных стенок на аллерген и пр.;
- скопление гноя, крови, пневмоторакс (присутствие воздуха в герметичных от природы полостях) и другие состояния, требующие немедленной госпитализации и интенсивной терапии.
Осложненные формы
При отсутствии быстрой медицинской помощи острый панкреатит может дать множество осложнений, в том числе тяжелых, угрожающих жизни человека.
Вот почему при симптомах острого воспаления требуется быстрая госпитализация больного в хирургическое отделение или в отделение реанимации и интенсивной терапии.
Клиника «Медицина 24/7» осуществляет срочную транспортировку больных с немедленным оказанием первой медицинской помощи.
Осложненные формы острого панкреатита бывают связаны с двумя факторами — попаданием ферментов поджелудочной железы в кровь и присоединением инфекции.
Наиболее частые осложнения, при которых проводится хирургическое лечение — образование участков некроза тканей, скопление воспалительной жидкости (экссудата), гнойное воспаление (абсцесс), перитонит.
Жидкость может скапливаться как внутри самой поджелудочной железы, так и вокруг нее, образуя асцит — водянку.
- Полиорганная недостаточность.Из-за острого воспаления, попадания панкреатических ферментов в кровь и токсического воздействия развивается полиорганная недостаточность.
- Дыхательная недостаточность.На фоне острого воспаления поджелудочной железы возможно развитие синдрома, который называется «шоковым легким» — быстрое развитие экссудативного плеврита, дыхательной недостаточности, спадение легкого.
- Почечная, печеночная недостаточность.Эти осложнения развиваются из-за токсического воздействия ферментов, попавших в кровь.
- Сердечно-сосудистая недостаточность.Поражение сердца при остром панкреатите имеет общую причину с развитием почечной, печеночной недостаточности — токсическое действие ферментов, попавших в кровь.
- Перитонит.Одно из частых осложнений, которые дает острый панкреатит — воспаление брюшной полости, которое бывает гнойным (инфекционным) или асептическим (без инфекции).
- Расстройства психики.Токсическое воздействие панкреатических ферментов на мозг вызывает изменение психоэмоционального состояния вплоть до развития психоза.
- Сепсис.Развитие гнойного процесса на фоне острого панкреатита может вызвать заражение крови (сепсис), которое требует экстренных мер. В противном случае сепсис может привести к смерти.
- Абсцессы.Присоединение инфекции вызывает образование гнойников в брюшной полости.
- Парапанкреатит.Гнойное воспаление может распространиться на окружающие органы — сальник, забрюшинную клетчатку, брюшину, связки печени, 12-перстной кишки.
- Псевдокисты.Вокруг некротических очагов в поджелудочной железе могут образоваться капсулы из соединительной ткани — так возникают псевдокисты, наполненные жидкостью или гноем.
- Опухоли.Острое воспаление может спровоцировать перерождение клеток и развитие онкологического заболевания поджелудочной железы.
Как сделать массаж
Первые курсы массажа проводят не ранее 5 недель жизни ребенка. Малыша укладывают на твердую поверхность. В помещении, с одной стороны, должно быть свежо, с другой — не холодно. Начинать выполнять движения рекомендуется через 30-40 минут после еды. Самое подходящее время суток — первая половина дня.
Каждой маме необходимо освоить элементарную технику массажа
Перед процедурой руки тщательно моются, ладошки растираются, чтобы были теплыми. Согласно технике безопасности, дабы не травмировать малыша, кольца и браслеты с мамы (массажиста) снимаются, ногти обязательно коротко подстригаются. Знакомая обстановка, например, своя комната, и отсутствие попадания солнечного света на личико сделают процедуру более комфортной и приятной.
Основное правило: все движения осуществляются от края к центру, например, от стопы вверх к паховой зоне, от пальчиков на руке к плечу и т. д.
Техника массажа включает в себя:
- поглаживание;
- растирание;
- вибрационные движения;
- разминание.
Массаж всегда начинается с поглаживаний. Они активизируют мышечную систему и в то же время расслабляют организм. Затем приступают к растираниям и разминаниям: спиралеобразными движениями массируется каждая часть тела, что вызывает приток крови к тканям и органам, насыщая их кислородом.
Вибрационные движения включают в себя похлопывания, покачивания и рубание. Обычно применяются при массаже спины. Однако зона почек и позвоночника не подвергается таким манипуляциям. Заканчивается массажный сеанс также поглаживаниями.
Перед сном рекомендуется сделать несколько успокаивающих упражнений:
- «Часики». По часовой стрелке гладится животик в течение 5 минут. Упражнение особенно полезно при кишечных коликах.
- «Молоточек». Малыш лежит на спине. В одну руку берется стопа, а другой по внешней стороне постукивают слегка кулачком, будто молоточком. То же проделывают со второй ножкой.
- «Топтыжкин». Исходное положение — на животе. Перед крохой кладут игрушку. Когда он за ней тянется, активизируются мышцы спины и шеи. В это время кулачками разминаются ягодицы.
- «Елочка». Поглаживающие движения производят под углом по отношению к позвоночнику, начиная со спины и заканчивая копчиком.
- «Гуси и куры». Производятся легкие пощипывания кожи спины, крупные и мелкие. При этом можно рассказывать сказку о том, как гуси вышли травку пощипать, к ним присоединились курочки и т. д.
Итак, тремор у грудничков – явление обычное и вполне объяснимое с точки зрения физиологии. Однако если в поведении малыша вы замечаете какие-либо отклонения или дрожание со временем не проходит, а становится более интенсивным, покажитесь специалистам.
Симптомы и признаки
Острая невралгия тройничного нерва вызывает внезапную и очень сильную боль по ходу нервного волокна. Она проявляется приступами, носит простреливающий и жгучий характер. В среднем длительность приступа составляет до 3 минут, примерно у 7% пациентов она длится до 3 дней. За сутки их число может достигать 200.
Боль при невралгии тройничного нерва может наблюдаться в разных частях лица. Все зависит от того, какая ветвь нерва была поражена:
- если верхнечелюстная – в области лицевых мышц, верхней челюсти и носа.
- нижнечелюстная – боль будет напоминать зубную.
- глазная – в области висков, лба и над бровями.
На фоне боли у пациента развивается повышенная тревожность и даже фобии. Человек стремится избегать тех поз и движений, которые провоцируют у него неприятные ощущения. Другие характерные симптомы воспаления тройничного нерва:
- спазмы лицевых мышц;
- усиленное слюнотечение;
- повышенная или сниженная чувствительность кожи лица;
- умеренное повышение температуры;
- слабость и боль в мышцах.
У вас появились симптомы невралгии тройничного нерва?
Точно диагностировать заболевание может только врач.
Не откладывайте консультацию — позвоните по телефону
+7 (495) 775-73-60
Особенности терапии
Тремор у новорожденных до 3-х месяцев не должен вызывать у родителей паники. Если проблем с внутричерепным давлением нет, тогда этот «недуг» довольно легко устраняется. Назначают физиотерапию, массажи, плавания в детском бассейне, седативные ванны, витамины. Однако лечение должно быть согласовано с врачом, самостоятельно что-то назначать своему ребенку категорически запрещается.
Как правило, после принятых мер больше не трясется нижняя губа у новорожденного крохи. В плане лечения особенно эффективны массажи и плавания. Массажи рекомендуют делать только у профессионального специалиста, владеющего опытом работы с самыми маленькими пациентами.
Критерии отбора
Детское пюре – востребованный продукт, помогающий родителям справиться со сложностями прикорма. Роскачество при новой проверке провело тестирование этих товаров максимально объективно: на исследование были взяты товары из Сербии, Белоруссии, Польши, Чехии, Латвии.

Также читайте: 4 марки подсолнечного масла, которые лучше не покупать
Не обошли вниманием и продукцию от отечественных производителей. При этом выбирались тоже пюре из демократичных по стоимости

Детское пюре должно соответствовать следующим требованиям:
- не содержать ароматизаторов, красителей, синтетических добавок, микробов, пестицидов и грибка (дрожжевого и плесневого);
- быть достаточно гомогенизированным – с максимальной измельченностью продукта и отсутствием комочков;
- не содержать ни сахара, ни соли (для определенного возраста);
- иметь хорошие органолептические показатели – вкус, запах, цвет и консистенцию.
Яблочное пюре – один из первых продуктов, рекомендованных для детского прикорма в умеренном климате. Этот продукт популярен благодаря высокому содержанию во фруктах витаминов и минералов, гипоаллергенности. Из 24 марок стоимостью от 10 до 104 рублей, 12 произведены в России, 5 в Белоруссии, были даже образцы из Испании и Шотландии.
Опасные судороги
Судороги у новорожденного могут быть не такими уж безобидными и указывать на развитие серьезной болезни нервной системы. Но при тяжелом заболевании судорожный синдром — далеко не единственный признак. Могут наблюдаться гипертонус мышц, нарушенная координация движений, отставание в развитии, частые срыгивания и т. п. У детей в возрасте до года причиной возникновения судорог становятся следующие заболевания:
- метаболические нарушения (недостаток кальция, магния, низкая концентрация глюкозы в крови, повышенное содержание билирубина);
- нарушенный обмен аминокислот, витаминов, жиров или углеводов;
- повышенное внутричерепное давление;
- энцефалопатия по гипоксическому типу;
- мозговое кровоизлияние;
- сепсис.
У грудных малышей судорожный синдром в большей степени сопровождается двигательной активностью, чем у новорожденных.
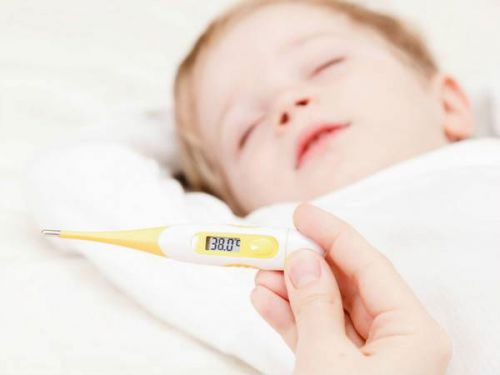
Высокая температура во время болезни может спровоцировать у маленьких детей развитие фебрильных судорог
Еще один опасный вид судорог — фебрильные. Они возникают при инфекционных заболеваниях (ОРВИ, пневмония, отит) в сопровождении жара. Их появление — это реакция организма на высокую температуру у детей в возрасте от 6 месяцев до 3 лет. Если у ребенка в 1 год были зафиксированы подобные приступы на фоне жара, до 2 лет таким детям рекомендуют сбивать даже невысокую температуру тела в пределах 37,5 oC.
Причины появления, кто в группе риска
Основной причиной появления образований на губах специалисты считают неправильное (аномальное) расположение сальных желез.
Точных сведений о механике их появления нет, но врачи выделяют дополнительные причины и факторы, которые могут повлиять на развитие негативного процесса:
- определенные виды гормонального нарушения – от временного дисбаланса (на фоне приема лекарств), до серьезных заболеваний или осложнений;
- метаболические изменения в системе или в организме как целостной структуре;
- подростковый период (время полового созревания, начало менструации у девочек);
- гиперлипидемия – проблема представляет собой липидное расстройство, которое напрямую связанное с повышенным содержанием жира в организме;
- проявившиеся сбои в процессе циркуляции крови – в результате происходит накопление и расширение сальных желез на поверхности кожи;
- генетическая предрасположенность – от родителей к ребенку проблема переходит в 90% случаев;
- кожные поры слишком большие и забитые. Жир из сальных желез может образовывать пробки и закупорки. Подобные условия являются идеальными для образования гранул Фордайса;
- естественный процесс старения организма – после 45-50 лет начинается постепенное снижение метаболических процессов даже без нарушений со стороны организма. В этих условиях подкожный жир может накапливаться и откладываться быстрее в 2-3 раза;
- процесс заражения сальных желез – если в них проникла бактериальная или грибковая инфекция, то появление пятен белого или желтого цвета прослеживается в 90% случаев. Связано это с реакцией желез на патогенные условия и микроорганизмы;
- гормональный дисбаланс, расстройство на фоне имеющегося заболевания. В 90% случаев проблема является симптомом такой проблемы, как нарушение деятельности или заболевания, напрямую связанные с работой щитовидной железы;
- менопауза (повышается вероятность высыпаний у женщин после 55 лет);
- нарушения функций желез;
- травма области губ;
- последствия (осложнения) процесса увеличения с использованием гиалурона;
- беременность – проявления могут возникнуть на любой недели, так как у каждой женщины организм работает индивидуально;
- нарушение работы коры надпочечников;
- заболевания яичников (патологической природы или последствия возрастных изменений);
- нарушения со стороны гипоталамо-гипофизарной системы;
- наличие привычек, которые в 90% случаев причиняют организму вред (курение в 90% случаев);
- последствия хирургического вмешательства на железы внутренней секреции;
- стеноз протоков сальных желез.
Такие проблемы, как наличие лишнего веса или несоблюдение правил личной гигиены не приводят к образованию гранул на губах. Отмечено в ходе исследований, что снижение объемов тела (похудение) приводит к исчезновению новообразований или делает их менее заметными на коже.
Почему появляются гранулы Фордайса, где они могут быть и как от них избавляются:
Как формируется прикус в период внутриутробного развития?
Ошибочно предполагать, что прикус формируется только после выпадения молочных зубов, или даже на момент их появления. Еще во время беременности будущие мамы могут повлиять на возможные патологии плода, и, как минимум быть готовыми к предстоящему лечению. Факторами, влияющими на здоровье зубов новорожденного, являются:
- Наследственность – генетические заболевания или аномальные формы зубов ближайших родственников обоих родителей, в первую очередь, бабушек, дедушек, братьев и сестер.
- Механические травмы – к ним относятся не только падения, ушибы и переломы во время ношения плода, но, например тесная одежда и излишне активный образ жизни.
- Вредные привычки – курение и употребление алкоголя беременным женщинам под категорическим запретом.
- Тяжелые болезни – туберкулез, краснуха, сифилис, грипп.
- Психические расстройства – любые стрессовые ситуации, особенно в первый триместр.
- Радиационное облучение – работа на вредном производстве, плохая экология.
Чтобы избежать перечисленных факторов риска, нужно разумно подходить к ежедневному режиму на всем протяжении беременности, избегать физических нагрузок и стресса. Также обязательны консультации диетолога по сбалансированному питанию и построению диеты с продуктами, богатыми кальцием и другими минералами.
Оградить будущего ребенка от наследственных патологий можно только одним способом – сбором анамнеза всех родственников, которые имеют подозрения на неправильный прикус.
Почему развивается нервный тик?
Главным признаком патологии считают неспособность контролировать подергивания, выкрикивания, другие проявления. Человек понимает, что делает, но противостоять тикам не способен. Обычно физическое сопротивление усиливает силу тиков.
В обществе проявления симптомов привлекает повышенное внимание окружающих, у человека нарастает эмоциональное напряжение. Это приводит к стрессу, депрессии, замкнутости, особенно это касается детей
Среди причин развития детских нервных тиков выделяют – тревожность, гиперактивность, нарушение координации, плохой сон, частые стрессы. Основные причины:
- Патологии развития плода при беременности. К ним относят неправильный образ жизни матери, гипоксию в родах, родовые травмы.
- Генетическая предрасположенность. Большую роль играет генетика со стороны отца, склонность к тикам передается по его линии.
- Черепно-мозговые травмы разной степени тяжести.
- Регулярно повторяющиеся респираторные заболевания. После длительного насморка, у ребенка формируются тики на лице в виде сморкания.
- Стрессы и эмоциональные перенапряжения – ссоры, проблемы на работе, зависимость, чрезмерная нагрузка.
Как происходит лечение нервных тиков?
Постановка диагноза происходит после посещения невролога и психиатра. При первичной беседе врач выясняет, как долго и часто случается непроизвольный тик. Если патология приобрела хроническую форму, то пациент имеет расстройство только одной группы мышц. Диагноз ставят при проявлении симптомов в течение года и каждый день.
Психотерапевт применяет различные практические техники и приемы для помощи в контролировании проявлений. Работа направлена на определение событий и реакций организма, которые предшествуют тикам. Человек должен самостоятельно научиться определять момент, когда тики начинаются.
Если причина состояния в психологической нестабильности, тогда психолог направляет работу на преодоление стрессовых ситуаций. Самоконтроль и стремление к лучшей жизни – залог успешного лечения. Пациент должен иметь желание избавиться от негатива в жизни.
Медикаментозная терапия назначается неврологом. В зависимости от особенностей организма, пациентам помогают разные препараты. Антидепрессанты, сосудосуживающие средства, релаксанты – помогают уменьшать тонус мышц, успокаивают нервную систему, останавливают реакции мозга на нежелательные раздражители. Если начать лечение вовремя, сразу после первых проявлений, то результат будет виден уже через два месяца терапии.
При лечении тиков у детей, важно сохранять спокойные, доверительные отношения между всеми членами семьи. Если ребенок доверяет родителям, то расскажет о конфликтах в школе, в саду
Родители в свою очередь смогут вовремя помочь ему преодолеть эмоциональный кризис.
Лечение
Волчья пасть, фото до и после операции
Если диагноз «заячья губа или волчья пасть» у человека был подтвержден, необходимо принять решение о проведении лечения. Такое лечение практикуют в детском возрасте. Лечение этой аномалии проводят хирургическим путем. В каком возрасте проводить малышу оперативное вмешательство, определяет врач, оценивая степень и особенности дефекта. Согласно с данными статистики, с помощью методов пластической хирургии устранить этот дефект удается в 90% случаев.
Доктора
специализация: Хирург / Педиатр
Назарова Ольга Александровна
2 отзываЗаписаться
Подобрать врача и записаться на прием
Лекарства
Цефазолин
Линкомицин
Кетопрофен
Ибупрофен
Парацетамол
Трамадол
Этамзилат
В процессе комплексного лечения, перед оперативным вмешательством и после него, практикуется применение следующих групп лекарственных препаратов:
- Антибиотики — Цефазолин, Линкомицин.
- Нестероидные противовоспалительные средства – Кетопрофен, Ибупрофен, Парацетамол.
- Опиоидные анальгетики – Трамадол, Тримеперидин.
- Гемостатические препараты – Этамзилат.
При необходимости больному назначают прием других лекарственных средств.
Процедуры и операции
Заячья губа у детей, фото
Дефект «заячья губа или волчья пасть» устраняется только с помощью хирургического вмешательства. В зависимости от особенностей патологии для реконструкции лица применяют разные методы пластической хирургии.
В процессе хирургического лечения расщелин верхней губы проводят восстановление нормальной высоты колонки кожной части губы на той стороне, где есть дефект. Также хирург восстанавливает красную кайму и лук Купидона. Проводится миопластика, суть которой в перемещении в правильное положение волокон круговой мышцы рта и мышц основания носа, а также в восстановлении их целостности. В процессе вестибулопластики специалист создает достаточный уровень глубины верхнего преддверия.
В процессе оперативного лечения расщелин неба проводят фиссурорафию, чтобы устранить аномалию неба. В ходе ретротранспозиции мягкотканные слои неба смещаются кзади. Миопластика используется, чтобы переместить в правильное положение волокна мышц мягкого неба и восстановить их целостность.
Реконструктивные операции на небе или верхней губе проводят, чтобы устранить рубцы после предыдущих операций, придать эстетический вид, улучшить речь.
Волчья пасть и заячья губа, фото до и после операции
В каком объеме проводить операцию, если диагностирована волчья пасть и заячья губа у детей, и в каком возрасте ее лучше делать, врач определяет, учитывая сложность случая и вид дефекта. Установив диагноз «заячья губа у новорожденных», специалист разрабатывает тактику лечения. Как правило, это многоэтапная терапия, к проведению которой задействуют врачей разных профилей.
В схеме комплексного лечения детей с такой патологией специалисты выделяют несколько важных этапов.
- Первый период — от рождения малыша с патологией до проведения операции. Длительность этого периода зависит от тяжести патологии, общего состояния малыша.
- Второй период – проведение оперативного вмешательства для коррекции губ (хейлопластики). После того, как ребенок был выписан из стационара, проводят комплекс мероприятий, чтобы предотвратить появление грубых рубцов (применение вкладышей в носовые ходы, массаж, миогимнастика). Эти методы способствуют развитию тех тканей, которые при рождении были недоразвитыми.
- Третий период – наблюдение после операции, ортодонтическое лечение, занятия с логопедом. Проводится подготовка к уранопластике (исправлению дефектов твердого неба).
- Четвертый период – проведение уранопластики для формирования анатомически правильного неба.
- Пятый период – реабилитация. На этом этапе продолжаются занятия с логопедом. Ортодонт проводит наблюдение за состоянием прикуса. Часто ребенку требуется помощь невропатолога для лечения нарушений со стороны нервной системы, а также контроль отоларинголога для оценки функционирования органов дыхания, слуха, сообщения полости рта и носа. Специалист-дефектолог должен контролировать развитие малыша для выявления возможного отставания. Продолжительность реабилитации определяется тяжестью патологии.
В целом успех лечения во многом зависит от комплексного подхода и своевременности его проведения. Если оценить состояние многих пациентов, которым была проведена операция, рассмотрев результат до и после операции, можно сделать вывод, что во многих случаях удается достигнуть положительного результата.
Заячья губа, фото до и после операции









