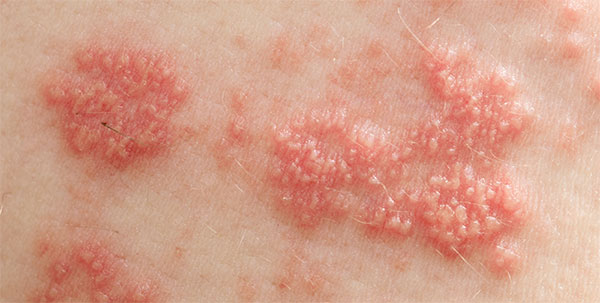
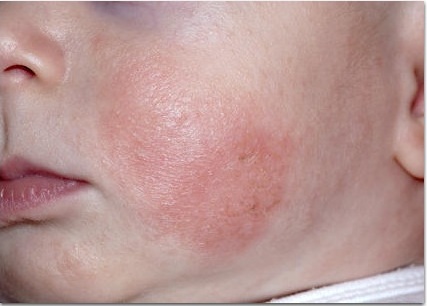
Раздражающий и аллергический контактный дерматит
Содержание:
Классификация акне
А. Конституциональные акне
1. Себорейные акне в детском подростковом и юношеском возрасте:
-акне новорожденных
-акне младенцев
-юношеские акне
2. Поздние акне:
-предменструальные акне
-постменструальные акне
-поздние гиперандрогенные акне у женщин
-конглобатно-кистозные акне у мужчинБ. Провоцированные акне
1. Артефициальные акне (механические, травматические)
2. Масляные (в т.ч. профессиональные)
3. Косметические (может рассматриваться как вариант контактного, встречается как правило у женщин 20-30 – летнего возраста, злоупотребляющих косметическими средствами).
4. Экскориированные (В большинстве случаев проявляется в слабой форме. Каждое новое высыпание выдавливается, расцарапывается или обрабатывается каким-либо инструментом. Возможен плавный переход данного акне в заболевание с отклоняющимися от нормы невротическим поведением.
Некоторые авторы выделяют три степени тяжести угревой болезни: легкая форма угревой сыпи диагностируется главным образом при наличии невоспалительных элементов – закрытых и открытых комедонов.
Среднетяжелая форма характеризуется наличием папулопустулезных элементов на лице и туловище.
Тяжелая форма характеризуется большим количеством папулопустулезных элементов, а также конглобатных и кистозных форм акне.
В последние годы лечение акне проводится с учетом патогенетических аспектов и поэтому стало более целенаправленным.Диета. Продукты питания не оказывают влияния на количество и состав кожного сала и процессов ороговения фолликулов. Однако следует учитывать индивидуальные наблюдения пациентов.Психотерапия. Пациенты с акне часто страдают от обезображивающих их изменений лица. Акне не вызывается психическими факторами. Собственно терапия акне основывается на эффективной терапии, а не на психотерапии. Сопровождающая лечение психотерапия может помочь в отдельных ситуациях.Медикаментозное лечение. Для лечения акне применяется местная и системная терапия. Местное лечение показано только при легких или средней степени тяжести невоспалительных акне, легких воспалительных акне без образования рубцов, а также в качестве дополнительной терапии при акне средней тяжести или тяжелых акне.
Наиболее активно применяемыми препаратами как системного, так и местного действия являются ретиноиды. Они воздействуют на фолликулярный гиперкератоз. Ретиноиды являются универсальными ингибиторами липогенеза и секреции кожного сала, нормализуют процессы кератинезации, уменьшают воспалительную реакцию. Наиболее известны препараты: третиноин, айрол, дифферин, изотретиноин, локацид, ретин-А, клинесфар. В качестве системного препарата применяется производное изотретиноина – роаккутан.
Помимо ретиноидов воздействовать на избыточную выработку кожного сала можно с помощью антиандрогенных веществ. Большинство являются пероральными препаратами. Наиболее известны: андрокур, Диане-35, спиронолактон. Последний может использоваться в 3-5% концентрации, но оно, как правило, обладает слабовыраженным терапевтическим эффектом.
На микробную колонизацию фолликула воздействуют антибитики и антисептики, которые применяются как в виде местных средств, так и внутрь. Чаще всего применяется тетрациклин, эритромицин, клиндамицин.
Одним из вариантов местного противовоспалительного лечения угревой сыпи является гель куриозин. Он содержит естественные компоненты – гиалуроновую кислоту, цинк, вещества, входящие в состав многих тканей организма человека, в первую очередь кожи. Препарат рекомендован производителями для лечения любых форм акне, однако, в результате длительных наблюдений практического применения геля установлено отсутствие клинической эффективности при его использовании.
Кроме специфических местных и системнодействующих препаратов, воздействующих на патогенез акне, часто пациенты нуждаются в дополнительных мероприятиях (адьювантной терапии).
Как проявляется аллергия на глазах – симптомы
Описанный выше риноконъюнктивальный синдром характерен для нескольких форм аллергии глаз. Они отличатся причинами и характером поражений.
Аллергический дерматит
Аллергическое воспаление век. Развивается при использовании косметики или глазах капель с аллергеном, а также в рамках комплексной пищевой аллергии. Проявляется красной кожей век и области вокруг глаз, отеком, слезотечением. Иногда могут появляться мелкие папулы на веках.
Аллергический конъюнктивит
Аллергическое воспаление слизистых глаз. Симптомы аллергического конъюнктивита– сильное покраснение конъюнктивы, обильное слезотечение, выраженная отечность тканей. Без лечения может из острой формы перейти в хроническую – тогда к водянистым выделениям могут присоединиться гнойные.
Поллинозный конъюнктивит
Аллергическое поражение слизистых глаза в ответ на контакт с пыльцой растений. Поллиноз отличается сезонным течением – проявляется во время их цветения весной и летом. На фоне снижения обоняния, чихания и насморка возникает слезливость, зуд и ощущение песка в глазах.
Температурная аллергия глаз
Местная гиперреакция на воздействие холодного воздуха или солнечных лучей. Слизистые краснеют, отекают, глаза слезятся и чешутся. Характерный признак – шелушение век.
Отличать виды аллергии глаз важно для подбора эффективного лечения
Причины появления
Причина появления паховой эпидермофитии – заражение грибком Epidermophyton floccosum, который является высоко контагиозным микроорганизмом. Для этого достаточно контакта с уже инфицированным человеком, но возможен и бытовой путь передачи. Часто им заражены общественные раздевалки, бассейны, душевые тренажерных залов.
Но есть ряд факторов, которые повышают вероятность инфицирования и развития заболевания:
- Ожирение.
- Повышенная потливость.
- Щелочная реакция пота.
- Влажный климат.
- Другие кожные заболевания.
- Диабет любого типа.
- Мужской пол.
И чем больше имеется провоцирующих факторов, тем тщательнее необходимо следить за своей гигиеной.
Полезная информация по теме:
- Вызов дерматолога на дом
- Грибковые инфекции
- Сыпь на теле
- Венерические болезни
- Как сдать анализы
- Удаление бородавок
- Удаление кондилом
- Анализы на ИППП
- Удаление папиллом
- Кожная сыпь
- Пиодермия
- Строение кожи
- Анализы на грибы
- Диагностика половых инфекций
Особенности течения ветрянки
Протекание ветрянки у детей может отличаться в зависимости от возраста, и характере заболевания.
У детей до 1 года
Чаще всего в таком возрасте заболевание протекает в легкой форме.
Дети до 5 месяцев не болеют ветряной оспой, так как в этом возрасте еще присутствует материнский иммунитет, который борется с вирусными поражениями.
Ребёнок от 5 месяцев до 1 года испытывает незначительные дискомфортные ощущения.
Чаще всего наблюдается незначительное повышение температуры тела и сыпь в малом количестве.
Такая ветрянка протекает не более 6-7 дней. После чего все симптомы исчезают самостоятельно.
У детей от 1 года до 3 лет
В этом возрасте заболевание может протекать различными симптомами, которые в зависимости от сложности болезни могут быть легкой и тяжелой степени.
Чаще всего в данном возрасте болезнь легко переносится.
Температура тела не подымается выше 38 градусов.
Может наблюдаться большое количество сыпи, которая распространяется по всему телу, однако, наибольшее количество в области бедер, живота.
Заболевание в таком возрасте легко поддается лечению и чаще всего длится не более 14 дней.
От трех лет
Ребенок в возрасте от 3 лет намного сложнее переносит заболевание.
Очень часто можно наблюдать высокую температуру, которая практически не поддается сбиванию.
У ребенка наблюдается большое количество высыпаний по всему телу, в том числе и слизистых оболочках.
Во время болезни ребенку необходимо обеспечивать постельный режим и правильное лечение.
В таком возрасте очень часто дети расчёсывают прыщи, вследствие чего не образуется большое количество язв, что доставляет ребенку дополнительные неприятные ощущения зуда и боли на кожной поверхности.
Длительность заболевания может быть больше 21 дня, в зависимости от формы инфекционного поражения.
Причина появления паховой эпидермофитии
Паховая эпидермофития
– это довольно частая форма заболевания. Начинается оно с появления небольшого красноватого рыхлого пятна. Постепенно оно разрастается по периметру, тогда как состояние кожи в середине приходит в норму. Так округлое или овальное пятно может увеличиваться до 10 сантиметров и более, сращиваясь с другими пятнами.
По периметру они окружены валиком воспаленной шелушащейся кожи. При присоединении инфекции могут возникнуть папулы и пустулы, нагноения и язвы. В некоторых случаях кожа теряет нормальную окраску и узор.
Появляются такие пятна чаще всего на внутренней поверхности бедер, в межъягодичной области, иногда доходя до ануса, и на мошонке. В большинстве случаев лечение потребует всего около двух недель, но без него оно может развиваться годами, вызывая сильный зуд и раздражение.
Профилактические меры
С целью профилактики можно использовать большинство мер, рекомендованных при первой помощи. Кроме этого:
- Пользуйтесь акарицидными постельными чехлами с защитой от клещей.
- Чаще стирайте постельное белье при температуре не ниже 60 °С.
- Поддерживайте нормальную (30-50 %) влажность в помещении. Исключите как сухой воздух, так и высокую влажность – при ней может образоваться плесень. Для этого используйте бытовые увлажнители и осушители воздуха.
- Если обнаружили плесневые грибки, удалите их моющими и хлорсодержащими средствами;
- Мойте руки после тактильного контакта с животными.
- Всегда мойте руки перед тем, как касаться глаз.
- Замените ковровые напольные покрытия на легко моющиеся.
- Вытирайте глаза после умывания не многоразовым, а одноразовым полотенцем.
- Никогда не делите косметику с кем-то еще (например, одну тушь для ресниц с родственницей или подругой).
- Соблюдайте правила ухода за контактными линзами.
- Старайтесь не использовать косметику и бытовую химию в виде спреев.
- Делайте ежедневную влажную уборку.
- Используйте гипоаллергенный текстиль для дома.
- Обрабатывайте мягкую мебель и матрасы специальными растворами от пылевых клещей.
- Избавьтесь от комнатных растений.
При первых симптомах аллергии глаз запишитесь к врачу-аллергологу.
Причины развития патологии
В норме эпителиальные клетки появляются в базальном слое кожи, по мере роста заполняясь кератином и отвердевая. По мере появления новых клеток старые практически незаметно отшелушиваются и уходят с поверхности кожи. Цикл клеточного обновления занимает около двух дней.
При его нарушении старые клетки не успевают полностью созреть и кератинизироваться, поэтому при вытеснении молодыми клетками они не отшелушиваются, а накапливаются, увеличивая толщину рогового слоя. При этом просветы волосяных фолликулов могут оказаться закрытыми утолщенным слоем роговых клеток. Фолликулы закупориваются, из-за чего рост новых волосков ограничивается подкожным пространством. Так развивается фолликулярный гиперкератоз с прыщами или узелками на пораженных участках кожи.
В ряде случаев болезнь носит наследственный характер, но существует ряд причин, которые запускают этот механизм. Среди них:
- гормональный дисбаланс, свойственный подростковому и юношескому возрасту, либо прием гормональных препаратов;
- стрессы, повышенное эмоциональное напряжение либо высокие физические нагрузки;
- неправильное питание, гиповитаминоз либо авитаминоз;
- зимний период и связанное с ним раздражение кожных покровов слоями одежды.
Причинами, вызывающими приобретенный фолликулярный гиперкератоз, как правило, становятся:
- недостаток витаминов А, С, В, Е и К;
- нарушения функции щитовидной железы;
- системные заболевания организма;
- тяжелые инфекционные болезни – туберкулез, сифилис, ВИЧ и др.;
- нарушения развития соединительной ткани;
- травмирующие наружные воздействия – химические ожоги, радиоактивное излучение;
- тесная и неудобная одежда из синтетического волокна.
Наиболее часто развивается фолликулярный гиперкератоз у детей, подростков и в юношеском возрасте, но встречается и у взрослых людей.
Нет красным пятнам
Косметологи часто советуют использовать зеленый консилер для маскировки красных пятен – частых проявлений атопического дерматита. Зеленый и красный – так называемые дополнительные цвета, которые при наложении или смешивании нейтрализуют друг друга.
А вот увлажняющие средства с зеленоватым оттенком некоторые специалисты применять не рекомендуют: если переусердствовать, будешь похож на смурфика. Лучше использовать увлажняющий крем с тонирующим эффектом или жидкую основу естественных оттенков.
Вот еще несколько советов, как скрыть красноту:
- не используйте косметику с блеском или блестками: она подчеркивает проблемные зоны типа сухих красных пятен, к тому же такая косметика может вызывать раздражение;
- в случае покраснений на лице не пользуйтесь румянами – лучше нанесите на кожу бронзант, чтобы придать ей здоровое сияние и скрыть красноту;
- пользуйтесь черной, а не коричневой тушью для ресниц: хотя коричневый цвет выглядит мягче, при раздраженной коже лица он может придать глазам больной, усталый вид. А вот черная тушь зрительно делает белки глаз более белыми, и глаза кажутся светлее и больше.
Профилактика и лечение паховой эпидермофитии
Если же появились характерные признаки этого заболевания, первое, что необходимо сделать – это посетить врача-дерматолога. Во-первых, без очного осмотра невозможно сказать, идет ли речь об эпидермофитии или каком-то другом дерматологическом заболевании. Во-вторых, существует множество методов лечения этого грибка и в каждом отдельном случае необходимо подбирать определенную схему.
Для терапии могут использовать местные противогрибковые крема и мази, а также антисептические и подсушивающие средства или же системные противогрибковые препараты. В случае появления папул, их необходимо вскрыть в стерильной обстановке.
Одновременно с терапией, необходимо придерживаться правил гигиены: ежедневно принимать душ и тщательно вытирать тело, носить свободные одежды из натуральной ткани. Поскольку паховая эпидермофития легко передается, больной должен пользоваться индивидуальной одеждой, полотенцем, постельным бельем. Все вещи, с которыми он контактировал, необходимо тщательно продезинфицировать.
Что же касается профилактики, то она сводится к соблюдению личной гигиены избеганию случайных связей, а также устранению провоцирующих факторов, в первую очередь – повышенной потливости.
Полезная информация по теме:
- Диагностика кожных заболеваний
- Лечение кожных заболеваний
- Дерматология — наука о кожных болезнях
- Как проводится консультация дерматолога
- Профилактика кожных заболеваний
- Прием дерматолога
- Осмотр дерматолога
- Детский дерматолог
- Кожный врач
- Платный дерматолог
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Назад в раздел
Все смыть
Чтобы не усугублять симптомы дерматита, обязательно смывайте косметику в конце дня. Главное – правильно подобрать средство для снятия макияжа, ведь некоторые из них содержать вещества, которые сушат кожу. Найдите такое, в котором нет отдушек, консервантов, мыла и формальдегида. Кроме того, в нем не должно быть агрессивных, жестких поверхностно-активных веществ (ПАВов), которые разрушают защитный липидный слой, удерживающий в коже влагу. В результате действия жестких ПАВов даже у людей с жирной кожей может появиться чувство стянутости и сухости.
К агрессивным ПАВам относятся: sodium lauryl sulfate (SLS), ammonium lauryl sulfate (ALS), ammonium laureth sulfate (ALES), sodium laureth sulfate (SLES), TEA lauryl sulfate, ТЕА laureth sulfate.
Особенности лечения перорального (околоротового) дерматита
Специалисты отмечают, что лечение перорального дерматита довольно длительное. Продолжительность курса терапии может занять от 1 до 3 месяцев. Конкретный срок зависит от тяжести симптомов и причины заболевания. Действует ключевое правило, применимое ко всей медицине: «Чем раньше начато лечение, тем быстрее и эффективнее будет виден результат». Рецидив перорального дерматита лечится гораздо легче и оперативнее, а встречается — реже, чем у больных на другие кожные заболевания.
Недопустимо использование народных методов лечения. Такую терапию нужно исключить полностью. Не грамотный подход без наблюдения и рекомендаций врача, реализованный с помощью народной медицины, усугубит течение болезни и спровоцирует распространение высыпаний.
Быстрее и эффективнее всего пероральный либо околоротовой дерматит лечат в частных клиниках. Только квалифицированный дерматолог с опытом работы точно знает о недопустимости применения препаратов-кортикостероидов. Лечение гормонами не способно остановить распространение высыпаний — они усугубляют клиническую картину.
Как определить. Симптомы
На коже туловища образуется пятно диаметром более 2 см (иногда до 5 см), так называемая материнская бляшка. Оно шелушится по периферии и окрашено в бледно-розовый цвет. В центре бляшки при отшелушивании формируется пятно с ярко-красной каймой (медальон).
Через 3 дня — неделю после появления первого очага на теле появляется россыпь большого количества таких же элементов сыпи, но меньших размеров (до 1 см в диаметре). Чаще всего они расположены на животе, плечах и бедрах. На лице и шее такие высыпания встречаются довольно редко.
Юлия Баранова: «Иногда в пораженных местах кожа зудит, могут увеличиться лимфатические узлы на шее и подбородке. Если иммунитет сильно ослаблен, возможно появление таких симптомов, как сильная усталость, повышение температуры или общая интоксикация всего организма. Это доказывает то, что по сути заболевание является вирусной экзантемой. Бывают случаи, когда внешнее проявление нетипично для заболевания: вместо бляшек появляются уртикарные элементы, пустулезные, напоминающие многоформную экссудативную эритему. Элементами поражаются ладони и стопы, как при псориазе».
Дерматологи выделяют несколько видов атипичного проявления болезни Жибера:
- уртикарная — на коже появляются волдыри;
- везикулезная — небольшие пузырьки, внутри наполненные прозрачной или мутноватой жидкостью;
- папулезная — выступающие над кожей бесполостные образования.
Тем не менее, несмотря на наличие атипичных элементов, на теле зачастую присутствуют классические бляшки.
Дерматит на лице:
Чтобы избавиться от дерматита на лице потребуется комплексный поход. Для устранения симптомов заболевания надо определить причину его появления.
В первую очередь важна диагностика. Врач-дерматолог выявит разновидность дерматита, назначит анализы для нахождения аллергена и выпишет лечение.
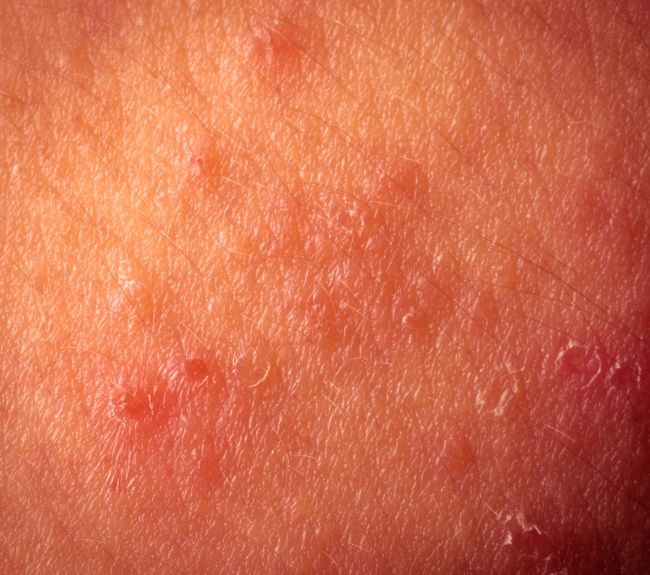
Потребуется коррекция образа жизни: минимум стрессов, регулярный сон, спорт и прогулки на свежем воздухе благотворно скажутся на состоянии организма в целом и здоровье кожи в частности.
В запущенных случаях хронического дерматита лица пациентам порой требуется смена климата, места работы и проживания. Не запускайте болезнь, чтобы не доходить до крайних мер!
Терапия включает гипоаллергенную диету
В первую очередь важно исключить выявленный продукт-аллерген. Скорректируйте рацион в пользу овощей и фруктов (кроме цитрусовых), отварного мяса, рыбы и злаковых
Лучше отказаться от острого, соленого, сладкого, копченого, консервов.
Важен правильный уход за кожей. Косметолог-дерматолог поможет подобрать гипоалергенные очищающие средства и косметику индивидуально для вас.
Лечение дерматита на лице: мази
- При лечении аллергического дерматита лица назначают противовоспалительные(гормональные и негормональные)средства местного действия( мазь, крем), которые уменьшают все симптомы, антигистаминные препараты.
- Лечение контактного дерматита на лице начинается с исключения любых контактов с аллергеном и назначения противовоспалительных и заживляющих мазей. Если был длительный контакт с аллергеном, и болезнь очень запущена, возможно назначение стероидного крема или мази с содержанием гормонов. Только они справятся с серьезными язвами на лице.
- При атопическом дерматите кожи лица часто применяют противовоспалительные( гормональные и негормональные препараты), которые снимают покраснение и зуд.
- Себорейный дерматит вызывает грибок, поэтому лечат его противогрибковыми средствами.
- При лечении периорального дерматита лица основные симптомы устраняются антигистаминными мазями; гормональные крема назначаются в особых случаях, если точно диагностирована причина заболевания.
Крем «Ла-Кри» – эффективное средство от дерматита кожи лица

Специалисты рекомендуют успокаивать проявления дерматита на лице с помощью геля для умывания «Ла-Кри», обогащенный живительными экстрактами солодки, фиалки, череды и грецкого ореха, с добавлением масла авокадо и оливки. Он бережно очищает раздраженную кожу и способствует уменьшению воспаления.
Кроме того, лечение дерматита предусматривает использование эмульсии и крема для чувствительной кожи «Ла-Кри», которые способствуют восстановлению и обеззараживанию кожи. Крем оказывает противовоспалительное и регенерирующее действие, а эмульсия стимулирует обмен веществ и восстанавливает водный баланс эпидермиса, увлажняя и смягчая кожу.
Кожный дерматит на лице: народные способы борьбы с болезнью
«Бабушкины рецепты» эффективны в основном для снятия симптомов заболевания. Призываем вас серьезно отнестись к своему здоровью и лечиться под наблюдением врача. А природные средства использовать исключительно в качестве вспомогательных и только после разрешения доктора.
Домашние мази
Дегтярная: в обычный тюбик крема для бритья добавьте 6 г дегтя. Нагрейте до 60С. Используйте крем 2-3 раза в день.
Картофельная: 100 г тертого картофеля смешайте с 7 мл жидкого меда (если у вас нет на него аллергии). Мазь накладывайте на лицо и оставляйте на ночь.
Отвары трав
Отвары рекомендуется хранить в прохладном месте не более 3 суток. Применять курсами: протирать кожу 2-3- раза в день, курс – 1 месяц.
Грецкий орех: 6-7 листочков грецкого ореха измельчите, залейте 1 стаканом воды, прокипятите на маленьком огне 5-6 минут. Настаивайте 2 часа.
Хмель: 10 г хмеля и 10 г череды залейте 150 мл кипятка. Настаивайте 40 минут.
Масла
Масла можно использовать в неразбавленном виде или добавлять как ингредиент в разные рецепты. Наносить масляные составы следует точечно на места, пораженные дерматитом, 2-3 раза в день.
Кипарис и мирра: по 2 капли этих эфирных масел добавьте в 10 г детского гипоалергенного крема.
Герань, кедр, мята: по 5 капель масла влейте в 16 мл молока (внутрь не употреблять!)
Хорошо помогают при лечении эфирные масла черной смородины, герани, кедра, иланг-иланга, лаванды, жожоба, миндаля, облепихи, ромашки.
Мазь Акридерм: от чего помогает, как пользоваться
Помимо заболеваний, перечисленных в инструкции, мазь Акридерм хорошо помогает:
- Для лица от прыщей. Лечение должно начаться после консультации у дерматолога. Оно состоит в нанесении средства тонким слоем на проблемные участки 1-2 раза в сутки.
- От герпеса. Здесь будет эффективнее Акридерм ГК, так как заболевание протекает при участии микроорганизмов. Средство наносят точечно на высыпания, чтобы избавиться от зуда, болезненности и отека.
- От аллергии. Показано использование классического крема или мази. Одно из средств наносят 2 раза в день, слегка втирая в кожу. Курс длится не дольше 4 недель.
- При ожогах от солнца или полученных иным путем. Крем снимает боль, быстрее избавляет от красноты и последующего шелушения. Использовать следует так же, как при аллергии, но курс терапии значительно короче.
- При дерматите. Заболевание требует подбора дозы, то есть количества нанесений в сутки. Чаще это двухразовое использование в течение месяца. Мазать нужно после очищения проблемного участка. Если из-за болезни слой кожи утолщен, допускается наносить средство трижды в сутки. После первого курса нужен перерыв не меньше 30 дней, а затем допустим новый период лечения с пониженной дозой.
- При геморрое. Средство можно использовать иногда в качестве симптоматического лечения, то есть ради избавления от зуда и отечности. Но это должно стать дополнением к препаратам, влияющим на состояние узлов, а не основным лекарством.
- При молочнице у женщин. Состав используют раз в сутки, предварительно очистив слизистую от налета с помощью стерильной салфетки. Крем Акридерм ГК наносят тонким слоем в течение 10 дней, лучше делать это перед сном.
- При лишае. Препарату с бетаметазоном и салициловой кислотой (Акридерм СК) поддается красный плоский. А отрубевидный лишай лечат кремом или мазью ГК. Средство следует наносить на покрасневшие зудящие участки 3 раза в сутки до исчезновения признаков. Обычно хватает 7-10-дневного курса, но при необходимости допустимо продлить его до месяца.
- От грибка. Вызывающие проблему микроорганизмы боятся клотримазола, поэтому на пораженную кожу следует наносить Акридерм ГК дважды в сутки в течение 10 дней. Предварительно участок нужно протереть перекисью водорода.
- При экземе. Классическую мазь или крем втирают в пораженный участок 2 раза в день. Лечение должно длиться до 1 месяца. После паузы его можно повторить, но использовать средство раз в сутки.
Экзема
Помимо перечисленных, частые показания к применению Акридерм – это:
- ихтиоз, при котором кожу очищают от чешуек и наносят дважды в день мазь для уменьшения неприятных ощущений и сокращения толщины ороговевшего слоя;
- кожный зуд, когда для устранения симптома средство используют перед сном в течение 10-14 дней;
- псориаз в стадии обострения, при которой мазь применяют в составе компресса, нанеся ее на смоченный водой тампон и приложив к проблемному участку.
Во всех случаях следует учитывать противопоказания, одно из которых – непереносимость компонентов средства или одного из них.