Что обычно происходит сначала
Содержание:
Симптомы фаринготрахеита
Классическими симптомами фаринготрахеита являются:
- Осиплость голоса;
- Покраснение и увеличение миндалин;
- Тяжелый сухой кашель без отхождения мокроты;
- Першение и жжение в горле;
- Боль при глотании;
- Ощущение комка в горле;
- Увеличение лимфатических узлов;
- Повышение температуры;
- Общее недомогание.
Если заболевание развивается на фоне других вирусных инфекций, то к названным симптомам могут присоединиться признаки ринита, бронхита, интоксикации организма. Довольно часто фаринготрахеит сопровождается сильной утомляемостью, мышечной слабостью, высыпаниями на коже.
Выделяют острый фаринготрахеит и хронический.
Острый фаринготрахеит начинается внезапно, сопровождается довольно высокой температурой, хрипами, мучительными приступами сухого кашля. Наиболее часто острый фаринготрахеит развивается из-за переохлаждения организма и может сочетаться с различными вирусными инфекциями.
Симптомы фаринготрахеита, протекающего в хронической форме, выражены не так ярко. Обычно он является сопутствующим заболеванием другим инфекциям. Для него характерно покраснение гортани, осиплость голоса, слабость, частые покашливания, чувство сдавления в области груди.
Фаринготрахеит может протекать по атрофическому, катаральному или гипертрофическому типу.
При атрофическом фаринготрахеите наблюдается истончение слизистых оболочек глотки, трахеи и появление корок; при катаральном – общее воспаление и повышенная отечность; при гипертрофическом – отек слизистых горла и трахеи с появлением локализированных очагов набухшей лимфоидной ткани.
Для хронического и острого фаринготрахеита характерно наличие надсадного мучительного кашля, который возникает, как правило, в ночное время и может продолжаться несколько часов. В дневное время пациент чувствует боль, першение в горле. Кашель при фаринготрахеите звучный и глухой, как будто «в трубу».
В детском возрасте фаринготрахеит обычно развивается на фоне респираторной инфекции и протекает с сильным повышением температуры тела, которая обусловлена процессом воспаления слизистой глотки. У детей данное заболевание может стремительно перейти в бронхит или воспаление легких.
Возможные риски

Есть ли угроза для жизни ребёнка? Да, если отходят воды без схваток, то это может быть опасно. Вот несколько вариантов исхода событий:
- Матка уменьшится в размерах и немного сместится. А это может воздействовать на нормальное течение родов.
- Если ребёнок долгое время будет находиться без амниотической жидкости (в ней ведь присутствует кислород, которым плод дышит), то может начаться гипоксия. А такое состояние вредно для мозга и нервной системы и может угрожать жизни крохи.
- В большинстве случаев родовая деятельность после излития околоплодных вод замедляется и может даже угаснуть совсем.
- Когда нарушается целостность плодных оболочек, к плоду свободно могут проникать бактерии и прочие патогенные организмы из внешней среды. Существует риск инфицирования.
- При излитии может произойти и нарушение процесса питания плода, что может быть опасным.
Многоводие: виды, симптомы, причины, опасность состояния
Заключение о многоводии делается специалистом в случае превышения объема жидкости в 1,5-2 литра при нормальном протекании беременности. Обычно многоводие диагностируется в конце второго -начале третьего триместра.
Различают острое многоводие с внезапным увеличением объема вод, которому сопутствуют одышка, чувство тяжести и боли в животе, сильные отеки, и хроническое, при котором количество околоплодной жидкости возрастает постепенно, не ухудшая самочувствия беременной.
Среди причин возникновения многоводия можно выделить следующие:
- наличие сахарного диабета у матери
- в организме матери обнаружен острый или хронический инфекционный процесс
- болезни сердечно-сосудистой системы
- различные аномалии развития плода
- резус-конфликт между матерью и плодом
Ультразвуковое исследование — основной инструмент при диагностике этого состояния. Основным критерием оценки количества амниотической жидкости служит величина вертикального кармана. Если в процессе обследования специалист определил его величину в 8-11 см, это легкая степень многоводия. О средней степени этого состояния можно говорить при величине вертикального кармана от 12 до 15 сантиметров, если же этот показатель достиг 16 см, то ставится заключение о выраженном многоводии.
При ручном осмотре беременной отмечается значительное увеличение окружности живота, а также высоты стояния дна матки. Сама матка находится в тонусе, из-за чего части плода прощупываются с трудом. Отмечается чрезмерная двигательная активность ребенка, тоны сердца прослушиваются нечетко.
Опасность многоводия в том, что большое количество вод сильно растягивает матку, вследствие чего она плохо сокращается во время родов. Это приводит к затяжным родам и возможному возникновению кровотечения в послеродовом периоде. Многоводие может спровоцировать отслойку плаценты и выпадение пуповины, что представляет большую опасность как для матери, так и для будущего ребенка.
Родовая стратегия при многоводии предполагает проведение амниотомии (прокола плодного пузыря) в самом начале родов. Потом околоплодные воды медленно выпускаются через иглу или катетер для уменьшения объема матки и уплотнения ее стенок. После того, как малыш родился, роженице назначаются препараты для стимуляции сокращения мускулатуры матки.
Хроническое многоводие легкой степени практически не отражается на течении беременности, роды обычно проходят в срок и не осложненно. Однако требуется параллельное лечение заболевания, являющегося причиной многоводия.
Выраженное многоводие часто провоцирует преждевременные роды. При наличии симптомов, говорящих о нарушениях кровообращения у будущей мамы с выраженными отеками и тяжелой одышкой, ставится вопрос об искусственном прерывании беременности.
О чем говорит изменение цвета
При излитии вод обязательно обращают внимание на их цвет. Любые отклонения являются сигналом к активным действиям:
- Воды розового цвета могут быть показателем примести крови. Кровотечение во время вынашивания ребенка возникает из-за преждевременной отслойки плаценты или при ее предлежании. Отслаиваться плацента может начать на небольшом участке, минимальное кровотечение не приведет к появлению ярко алого цвета, а только сделает его розовым.
- Воды с кровью – симптом опасного кровотечения. Состояние требует экстренной госпитализации и немедленного родоразрешения. Такое состояние может возникнуть на 30 неделе при недоношенной беременности. При своевременно оказанной помощи у плода есть шанс выжить.
- Зеленые воды – признак гипоксии плода или внутриутробного инфицирования. Если такой цвет заметили дома, нужно срочно вызывать скорую помощь.
- Черные воды приобретают свой цвет из-за мекония – первородного кала ребенка. При нормальном течении беременности плод не опорожняет кишечник. Все, что накопилось в нем выводится наружу только после рождения в течение нескольких суток. Такой кал похож на деготь. Но при острой гипоксии кишечник опорожняется еще внутриутробно. Заглатывание мекония приводит к тяжелым послеродовым осложнениям. Коричневые воды являются вариантом мекониального окрашивания.
Беременная должна внимательно наблюдать, какого цвета воды при излитии. Если на прокладке или пеленке заметны коричневые или темные хлопья, грязь, нужно сообщить об этом врачу, который будет принимать роды. Если есть признаки гипоксии плода по данным КТГ, беременной предложат кесарево сечение с целью ускорить рождение ребенка и не навредить ему. Новорожденному в таком состоянии может потребоваться помощь детских реаниматологов и специальное лечение.
Нерегулярные болезненные схватки
Вообще как то странно. И врачи наши слов нет, я когда в первую Б в 40й РД приехала с отходящими водами с 3 часов ночи (было около 5 утра уже), схваток не было почти, просто живот тянуло как мес, они посмотрели сказали вы не рожаете, раскрытия нет, вообще мест нет, прописка 40й, по месту жительства 40й, на обменке 40й, в общем отшили. говорят хотите езжайте в 20ку может там примут. при этом отказ еще просили написать от госпитализации что бы свою жопу прикрыть в случае чего. Автор может для перестраховуки в другой РД ?
при регулярных сразу бы поехала
но как то облегчить вам болезненность схваток они не смогут (может сейчас что то и по другому). так что терпеть их хоть а РД хоть дома придется
Как стимулировать роды на 41 неделе
41 неделя беременности, а схваток нет, и вы ищете способы ускорить процесс? Советуем вам не экспериментировать с неподтвержденными методами: питье касторки, горячие ванны и поднятие тяжестей нельзя назвать безопасными способами стимулирования родовой деятельности.
Многие женщины отмечают, что длительные пешие прогулки и интимная близость могут ускорить появление схваток. Другие советуют больше беседовать с малышом, уговаривая его скорее родиться.
В условиях стационара специалисты вскрывают плодный пузырь, чтобы вызвать роды, вводят синтетический гормон окситоцин или препараты, размягчающие шейку матки. Но к данным методам прибегают только по показаниям:
- срок беременности более 41 недели и 6 дней;
- симптомы гипоксии плода;
- отошли воды, а раскрытия и схваток в течение 24 часов после этого нет.
И хотя стимулирование родов связано с определенными рисками, тем не менее, это оправдано с точки зрения медицины, здоровья плода и женщины.
Могут ли отойти воды без схваток у беременной
posted by admin
Беременность — это особое время в жизни каждой женщины. Для того чтобы быть готовой к любой ситуации, необходимо знать все что может произойти и сохранять спокойствие. Только тогда женщина сможет пройти всю беременность в положительном настроении и не встретить никаких сюрпризов. Иногда случается так, что воды отошли, а вот схватки еще не появляются. Что же делать в этом случае?
Итак, могут ли отойти воды без схваток
Как правило, воды у беременной женщины отходят на 37–38 неделе. Так как каждая молодая мама имеет свое индивидуальное строение организма, то воды могут начинать отходить в любой момент. И понятно, не всегда он бывает подходящим. Чаще всего, после того как отошли воды, сразу начинаются схватки. Однако бывают и исключения. Зачастую такое случается с теми женщинами, которые рожают второго и последующего ребенка.
Случается, что воды у многих женщин отходят на протяжении какого-то времени, а не в один момент. Это тоже считается нормой, и не стоит переживать из-за этого. Это может быть связано со слишком высоким нахождением в матке водного пузыря.
Как правило, после того как отошли воды, схватки наступают в течение трех-четырех часов. Однако врачи говорят, что 12 часов считается нормой.
После того как отошли воды, необходимо не нагонять панику, а сосредоточиться и взять себя в руки. В этом деле лучше всего не суетиться и оставаться спокойным. Если после этого, не начались схватки, то именно в этот момент необходимо ехать в больницу. Врачи знают, что делать и они помогут произвести на свет здорового малыша.
Беременной женщине необходимо после того как воды отошли, записать время когда это случилось. Это один из важных моментов, потому что чем больше проходит времени, тем в большей опасности находится плод. Он, может быть, подвергнут воздействию различных микробов.
Следующее что необходимо сделать, это посмотреть, какого цвета и консистенции воды. Как правило, они должны быть прозрачного цвета и не иметь никаких запахов. Если воды имеют коричневый или черный оттенок, то следует сразу вызывать скорую или отправиться в больницу самостоятельно. Также следует быть внимательной к тому, как часто двигается ребенок. Засекать время и следить сколько раз он повернулся или пошевелился.
Если роды отошли гораздо раньше, то не следует сильно беспокоиться
Важно спокойно собраться и поехать в больницу и довериться профессионалам. Врачи сами знают, что дальше делать с роженицей
Приём по этому направлению ведут
Добавить комментарий Отменить ответ
Через сколько начнутся роды после отхождения вод?
При разрыве в нижней части плодного пузыря воды отходят потоком (сразу и в большом объеме). Если воды отошли до начала родовых схваток, в первую очередь необходимо успокоиться. Латентный период (время между излитием вод и началом родовой деятельности) обычно длится не дольше 3-4 часов. В то же время следует учитывать неделю беременности, на которой произошло излитие вод. В зависимости от срока беременности, латентный период может быть разным:
- При сроке беременности от до 28 недель со времени излития вод до родов может пройти 4-5 недель. Это возможно в том случае, если излилась не вся амниотическая жидкость, и врачи решили выжидать. Все это время будущая мама должна провести в стационаре в палате с особым контролем стерильности.
- При излитии вод на сроке с по 37 неделю гестации примерно у каждой второй женщины роды начинаются в течение суток. У остальных латентный период может продлиться до 7 дней, опять-таки при условии частичного отхождения вод и при нахождении в стерильной палате под постоянным медицинским контролем.
- При отхождении вод на 38 неделе или позже примерно в 50% случаев родовая деятельность начинается в течение 12 часов. У остальных женщин до родов может пройти от 1 до 3 суток.
Важно! Разрыв плодного пузыря до начала родов всегда сопряжен с риском заражения матери и плода, поэтому после отхождения вод будущую маму следует как можно скорее доставить в стационар. Действительно, плодный пузырь защищает ребенка от болезнетворных микроорганизмов, а после его разрыва малыш может рассчитывать только на собственный иммунитет
И даже если женщине провели обработку влагалища антисептическими растворами, риск заражения все равно сохраняется – ни один антисептик не обеспечивает гарантированное уничтожение опасных для плода микроорганизмов. Помимо этого, отсутствие амниотической жидкости отрицательно влияет на иммунитет и нервную систему малыша. Поэтому среди врачей существует консенсус, согласно которому женщине и ребенку не угрожает опасность, если от излития вод до родов пройдет не более 24 часов
Действительно, плодный пузырь защищает ребенка от болезнетворных микроорганизмов, а после его разрыва малыш может рассчитывать только на собственный иммунитет. И даже если женщине провели обработку влагалища антисептическими растворами, риск заражения все равно сохраняется – ни один антисептик не обеспечивает гарантированное уничтожение опасных для плода микроорганизмов. Помимо этого, отсутствие амниотической жидкости отрицательно влияет на иммунитет и нервную систему малыша. Поэтому среди врачей существует консенсус, согласно которому женщине и ребенку не угрожает опасность, если от излития вод до родов пройдет не более 24 часов.
При доношенной беременности большинство женщин укладываются в эти временные рамки. Однако в отдельных случаях схватки могут не начаться. Тогда медики проводят гормональную стимуляцию родовой деятельности. Данная процедура сопряжена с определенным дискомфортом – женщине придется долгое время находиться в положении лежа, получая препараты через капельницу. Кроме того, после гормональной стимуляции родовые схватки будут более сильными и болезненными. Однако ожидать, рассчитывая на естественные роды, может быть крайне опасно для плода – у него может начаться гипоксия или развиться внутриутробные инфекции. Поэтому если врач настоятельно рекомендует гормональную стимуляцию родов или кесарево сечение, надо согласиться – акушер никогда не станет рекомендовать данные процедуры без веских оснований.
Случается и так, что родовые схватки развиваются буквально сразу после излития околоплодных вод. Причем спрогнозировать скорость, с которой будет раскрываться маточный зев, невозможно. Это еще одна причина в пользу того, что после отхождения вод ехать в роддом следует без промедления.
Более того, при стремительных родах возможны осложнения, адекватно отреагировать на которые могут только врачи. В частности, при выпадении или защемлении пупочного канатика либо преждевременной отслойке плаценты необходимы срочные медицинские меры. Учитывая данные риски, гораздо безопаснее ожидать начала схваток в стационаре. Добираться до роддома предпочтительно на машине скорой помощи – тогда женщина будет находиться под наблюдением врачей уже в дороге. Если же беременная чувствует себя хорошо, а состояние отошедших вод не вызывает подозрений, можно транспортировать женщину в роддом самостоятельно. Но в таком случае женщину следует разместить в положении полулежа на заднем сиденье – такое положение тела минимизирует риск выпадения пуповины.
Безводные роды
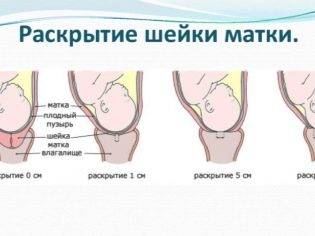
Идеальными, с точки зрения акушерства, считаются роды, которые начинаются с постепенного развития схваток. Шейка матки постепенно сглаживается, раскрывается, и только после открытия внутреннего зева давление на плодный пузырь становится достаточно большим, он вскрывается, и воды отходят. Начинаются потуги, и вскоре малыш появляется на свет.
На деле же нередко роды начинаются с отхождения вод. Малыш пребывает в материнской утробе в стерильной среде – амниотической жидкости, которая заключена вместе с крохой в амниотический мешок. Если стенки плодного пузыря истончились из-за заболеваний, перенесенных женщиной в период вынашивания малыша, если они просто тонкие сами по себе, если у будущей мамы диагностировали многоводие, то излитие вод может случиться раньше, чем начнутся схватки.
Нередко излитие происходит при падении, особенно опасно беременной на поздних сроках падать на живот, на попу, на спину.

В отсутствии стерильной среды, которой являлись воды, он может инфицироваться вирусами, бактериями, грибками, что может быть для него смертельным или иметь непоправимые последствия.
Длительный безводный период, если схватки не наступают в срок, грозит острой гипоксией, развитием постгипоксических поражений головного мозга. Последствия могут быть самыми малоприятными: детский церебральный паралич, травматическая деформация конечностей ребенка и даже гибель крохи.
Инфекционные возбудители, которые могут попасть в матку женщины в течение безводного периода, могут привести к полной ампутации детородного органа и невозможности в будущем иметь детей.
В связи с этим возникает вопрос, когда начинаются схватки после отхождения вод.
Ответ на него неоднозначный. В акушерстве считается, что прогнозы будут благоприятными, если схватки начнутся не позднее, чем через 3-4 часа после отхода вод. Если ребенок более 12 часов находится в безводном периоде, не исключено развитие тяжелых последствий. Если безводный период длится дольше 48 часов, вероятным становится летальный исход для плода и инфицирование матки у женщины.
Если шейка матки совсем не готова к родам, в таких ситуациях нередко проводят кесарево сечение, чтобы исключить риски для ребенка.
Но конкретное решение должно приниматься в кратчайшие сроки квалифицированными врачами после осмотра и оценки всех обстоятельств. Излитие вод – это начало родов. Двух мнений не может быть.
Почему при мочеиспускании возникает жжение и дискомфорт?
Наиболее частыми причинами жжения при мочеиспускании являются:
- Цистит – воспаление мочевого пузыря.
- Уретрит – воспаление мочеиспускательного канала (уретры).
При цистите жжение во время мочеиспускания сопровождается учащенными позывами к мочеиспусканию (особенно в ночное время). Также могут наблюдаться недержание мочи, боли в нижней части спины и над лобковой костью, примеси крови в урине. В редких случаях повышается температура тела.
Цистит может развиться из-за следующих факторов:
- Введения в мочевой пузырь катетера или медицинских инструментов (это способно спровоцировать проникновение бактерий в мочевой пузырь).
- Мочекаменной болезни.
- Сужения мочеиспускательного канала.
- Нарушения оттока мочи.
Об уретрите явно говорят, помимо жжения при мочеиспускании, выделения из мочеиспускательного канала. Они могут быть густыми, зеленовато-желтоватыми или жидкими прозрачными. У мужчин выделения из уретры наблюдаются чаще, чем у женщин.
Уретрит может развиться из-за различных патологий:
- ИППП (инфекций, передающихся половым путем), чаще всего мочеиспускательный канал воспаляется на фоне гонореи, хламидиоза, трихомоноза.
- Активного размножения дрожжевых грибков Candida.
- Сбое кровообращения в подслизистых слоях мочеиспускательного канала.
- Механического повреждения уретры (при катетеризации или в ходе хирургического вмешательства).
- Нарушения целостности слизистой оболочки мочеиспускательного канала вследствие изменения химического состава мочи, что происходит при сахарном диабете (в урине повышается уровень глюкозы), подагре (в моче присутствуют оксалаты), интоксикации ядами, длительном приеме лекарственных препаратов.
Кроме того, неприятный симптом может быть обусловлен наличием инфекции в почках или мочеточниках.
Жжение при мочеиспускании у женщин может быть обусловлено наличием гинекологических заболеваний (вагинита, кандидоза и т.д.):
- Инфекция проникает в мочеиспускательный канал из половых органов.
- В самом мочеиспускательном канале инфекции нет, жжение возникает при попадании мочи на пораженные участки внешних половых органов.
У мужчин частая причина жжения при мочеиспускании – простатит. Выводные протоки предстательной железы выходят в мочеиспускательный канал. Поэтому при воспалении простаты инфекция может легко проникнуть в уретру.
Факторы риска, повышающие риск развития патологических процессов в мочевом пузыре или мочеиспускательном канале:
- Переохлаждение.
- Стрессы.
- Использование неподходящей косметики для интимной гигиены.
- Аллергические реакции (общие или местные).
- Изменение гормонального фона.
- Несоблюдение правил интимной гигиены.
- Наличие лобковых вшей.
Справка! У женщин жжение при мочеиспускании может также наблюдаться при беременности, так как в этот период под влиянием гормонов организм претерпевает изменения, за счет чего могут возникать нарушения во многих органах и системах.