Постановление главного государственного санитарного врача российской федерации от 28 июля 2011 г. n 108 г. москва «об утверждении сп 3.1.2952-11 «профилактика кори, краснухи и эпидемического паротита»»
Содержание:
Вакцинация
Единственная доза вакцины против краснухи на основе живого аттенюированного штамма обеспечивает более 95% длительного иммунитета, схожего с иммунитетом, вырабатываемым в результате естественного инфицирования.
Вакцины против краснухи имеют либо моновалентную форму (вакцина, направленная только на один патоген), либо, чаще всего, комбинированную с другими вакцинами, такими как вакцины против кори (КК), кори и свинки (КСК) или кори, свинки и ветряной оспы (КСКВ).
Неблагоприятные реакции на вакцинацию обычно бывают легкими. Они могут включать боль и покраснение в месте инъекции, незначительное повышение температуры, сыпь и мышечные боли. Во время проведения кампаний массовой иммунизации в Американском регионе, охвативших более 250 миллионов подростков и взрослых людей, не было выявлено каких-либо серьезных неблагоприятных реакций, связанных с этой вакциной.
Лечение
- Постельный режим хотя бы на время высыпаний.
- Особые ограничения в диете не требуются, рекомендуется исключить острые и раздражающие слизистую пищеварительного тракта блюда.
- Витамины в виде свежих фруктов, овощей, соков.
- При тяжелом течении болезни, возникновении осложнений или при невозможности изолировать больного необходима госпитализация.
- Антибиотики назначаются только в случаи развития бактериальных осложнений или если есть угроза активации хронических очагов инфекции.
- Противовирусной терапии нет. Так как вирус практически исчезает из крови к моменту появления сыпи, а это, то время когда обычно ставится диагноз.
Лечение осложнений
Деятельность ВОЗ
По рекомендациям ВОЗ, все страны, которые еще не ввели вакцину против краснухи, должны предусмотреть ее введение в рамках существующих устойчивых программ противокоревой иммунизации. На сегодняшний день цель по элиминации этой поддающейся профилактике причины пороков развития поставлена в четырех регионах ВОЗ. В 2015 г. Американский регион ВОЗ стал первым регионом в мире, который был объявлен свободным от эндемической передачи краснухи.
Неуклонно растет число стран, применяющих вакцины против краснухи в рамках своих национальных программ иммунизации. По состоянию на декабрь 2018 г. вакцинация от краснухи была внедрена в 168 из 194 стран, и средний показатель охвата прививками от краснухи в мире по оценкам составил 69%. Число зарегистрированных случаев заболевания краснухой снизилось на 97% с 670 894 случаев в 102 странах в 2000 г. до 14 621 случая в 151 стране в 2018 г. Среди регионов ВОЗ распространенность СВК наиболее высока в Африканском регионе и в Регионе Юго-Восточной Азии, где охват прививками находится на самом низком уровне.
В апреле 2012 г. в рамках Инициативы по борьбе с корью — в настоящее время известной как Инициатива по борьбе с корью и краснухой — началась реализация Глобального стратегического плана борьбы с корью и краснухой, в котором поставлен ряд глобальных целей в этой области на период до 2020 гг.
К концу 2020 г.
Завершить ликвидацию кори и краснухи, по меньшей мере, в 5 регионах ВОЗ.
Согласно докладу о ходе осуществления Глобального плана действий в отношении вакцин (ГПДВ) за 2018 г., подготовленному Стратегической консультативной группой экспертов ВОЗ (СКГЭ) по иммунизации, борьба с краснухой ведется недостаточно активно. Так, 42 страны до сих пор не внедрили вакцинацию от краснухи, а два региона (Африканский регион и Регион Восточного Средиземноморья) до сих пор не установили целевых показателей в области элиминации краснухи или борьбы с ней.
Что провоцирует / Причины Краснухи у детей:
Краснуху провоцирует РНК-вирус, гогавирус. Источником возбудителя краснухи есть больной человек. Вирус начинает выделяться за неделю до проявления экзантемы и длиться 5-7 дней после. У детей с врожденной краснухой возбудитель выделяется с секретом слизистой носоглотки, мочой, иногда с фекалиями.
Краснуха передается воздушно-капельным и контактно-бытовым путем. Беременная женщина осуществляет гематогенную (трансплацентарную) передачу инфекции плоду. Таким образом, у детей наблюдается врожденная краснуха.
Инфекция размещается в слизистых оболочках верхних дыхательных путей, иногда в поврежденных кожных покровах, размножается и накапливается вирус в регионарных лимфатических узлах. Размножившийся вирус распространяется с кровотоком, подвергая поражению другие лимфатические узлы и оседая в кожных покровах.
Вирус краснухи относится к роду Rubivirus семейства Togaviridae. РНК-содержащие частички имеют диаметр от 60 до 70 нм. Вирус уничтожается, находясь при температуре 56 °С в течение 1 часа. Он чувствителен к эфиру. Замороженный вирус сохраняет свои свойства на протяжении нескольких (или многих) лет.
Менингококковая инфекция и менингококковый сепсис – смертельно опасная болезнь.
Проявляется очень высокой температурой, тяжелым общим состоянием ребенка, которое ухудшается с каждым часом, рвотой, нарушением сознания. На фоне высокой температуры у ребенка появляется сыпь (может быть всего несколько элементов), которая не исчезает при надавливании. Если вы видите у ребенка такую картину, следует немедленно вызвать скорую помощь.
Кроме этих заболеваний сыпь на теле встречается при герпетической инфекции — в виде пузырьков, при инфекционном мононуклеозе – при назначении антибиотиков из группы амоксициллина, при псевдотуберкулезе и иерсиниозе – по типу «носков» и «перчаток» и многих других.
Как правило сыпь при разных инфекциях достаточно типична и дополнительное лабораторное обследоване для постановки диагноза не требуется.
Практически при всех инфекционных болезнях, помимо сыпи есть высокая (или не очень) температура, общее недомогание, потеря аппетита, озноб. Может болеть голова, или горло, или живот. Есть насморк, или кашель, или понос.
Кроме инфекций сыпь встречается при заболеваниях крови или сосудов. В этих случаях появление сыпи провоцируется травмами, иногда очень незначительными. Сыпь имеет вид крупных или мелких кровоизлияний (синячков) и требует дополнительного обследования для постановки точного диагноза.
В заключении, хочется еще раз обратить внимание родителей на то, что не надо самим пытаться понять, что за высыпания появились у ребенка. Позовите врача
И самое главное не надо рисовать на этой сыпи фукорцином, йодом или зеленкой. После того, как вы удовлетворите свои потребности в рисовании, ни один врач никогда не угадает, что же там было на самом деле.
Осложнения заболевания у детей
Осложнения при заболевании краснухой чаще всего возникают на фоне сниженного иммунитета вследствие присоединения бактериальных инфекций. Также имеет значение соблюдение назначений врача, отсутствие терапии, тяжесть течения основного заболевания. Дети, не имеющие проявлений иммунодефицита, получающие необходимые медикаменты, лечебные процедуры, соблюдающие режим, в основном переносят болезнь довольно легко.
К осложнениям краснухи у детей относят проявления отита, синусита, ангины, воспаления евстахиевой трубы, пневмонии. Болезнь также может дополняться орхитом, артритом, в тяжелых случаях — менингоэнцефалитом.
Токсоплазмоз (To в аббревиатуре ToRCH-инфекции)
Токсоплазмоз — заболевание, которое вызывается внутриклеточным паразитом — токсоплазмой.
Токсоплазма живет и размножается в организме домашней кошки. Вместе с кошачьими испражнениями она попадает во внешнюю среду, где может сохраняться месяцами. Это приводит к заражению токсоплазмой других видов животных и птицы. Токсоплазма попадает в их мышечные ткани и таким образом оказывается в мясе, которое потребляет человек. Надлежащая термическая обработка убивает токсоплазму, но если мясо плохо прожарено или недоварено, токсоплазма сохраняется.
Другой путь заражения токсоплазмой — через грязные руки. Поэтому с токсоплазмозом обычно сталкиваются ещё в детстве.
Если с иммунитетом всё в порядке, токсоплазмозом можно переболеть, и даже не знать об этом. Обычно именно так это и происходит: первичное заражение протекает без явных симптомов. Считается, что в России в скрытой форме токсоплазмоз встречается у 30% населения. От человека к человеку токсоплазмоз не передается.
Токсоплазмоз представляет опасность, в основном, для плода. Если первичное инфицирование происходит во время беременности, плод может погибнуть, или ребенок рождается больным – с поражением печени, селезенки, лимфатических узлов и центральной нервной системы.
Другие заболевания из группы Беременность, роды и послеродовой период:
| Акушерский перитонит в послеродовой период |
| Анемия беременных |
| Аутоиммунный тиреоидит при беременности |
| Быстрые и стремительные роды |
| Ведение беременности и родов при наличии рубца на матке |
| Ветряная оспа и опоясывающий герпес у беременных |
| ВИЧ-инфекция у беременных |
| Внематочная беременность |
| Вторичная слабость родовой деятельности |
| Вторичный гиперкортицизм (болезнь Иценко-Кушинга) у беременных |
| Генитальный герпес у беременных |
| Гепатит D у беременных |
| Гепатит G у беременных |
| Гепатит А у беременных |
| Гепатит В у беременных |
| Гепатит Е у беременных |
| Гепатит С у беременных |
| Гипокортицизм у беременных |
| Гипотиреоз при беременности |
| Глубокий флеботромбоз при беременности |
| Дискоординация родовой деятельности (гипертоническая дисфункция, некоординированные схватки) |
| Дисфункция коры надпочечников (адреногенитальный синдром) и беременность |
| Злокачественные опухоли молочной железы при беременности |
| Инфекции, вызванные стрептококками группы А у беременных |
| Инфекции, вызванные стрептококками группы В у беременных |
| Йоддефицитные заболевания при беременности |
| Кандидоз у беременных |
| Кесарево сечение |
| Кефалогематома при родовой травме |
| Криминальный аборт |
| Кровоизлияние в мозг при родовой травме |
| Кровотечения в последовом и раннем послеродовом периодах |
| Лактационный мастит в послеродовый период |
| Лейкозы при беременности |
| Лимфогранулематоз при беременности |
| Меланома кожи при беременности |
| Микоплазменная инфекция у беременных |
| Миома матки при беременности |
| Невынашивание беременности |
| Неразвивающаяся беременность |
| Несостоявшийся выкидыш |
| Отек Квинке (fcedema Quincke) |
| Парвовирусная инфекция у беременных |
| Парез диафрагмы (синдром Кофферата) |
| Парез лицевого нерва при родах |
| Патологический прелиминарный период |
| Первичная слабость родовой деятельности |
| Первичный альдостеронизм при беременности |
| Первичный гиперкортицизм у беременных |
| Перелом костей при родовой травме |
| Перенашивание беременности. Запоздалые роды |
| Повреждение грудиноключично-сосцевидной мышцы при родовой травме |
| Послеродовой аднексит |
| Послеродовой параметрит |
| Послеродовой тиреоидит |
| Послеродовой эндометрит |
| Предлежание плаценты |
| Предлежание плаценты |
| Преждевременная отслойка нормально расположенной плаценты |
| Пузырный занос |
| Разрывы матки при беременности |
| Рак тела матки при беременности |
| Рак шейки матки при беременности |
| Рак щитовидной железы при беременности |
| Раневая инфекция в послеродовой период |
| Родовая травма внутренних органов |
| Родовая травма центральной нервной системы |
| Родовые травмы головы |
| Самопроизвольный аборт |
| Сахарный диабет при беременности |
| Сепсис в послеродовой период |
| Септический шок в послеродовой период |
| Синдром диссеминированного внутрисосудистого свертывания крови при беременности |
| Тазовые предлежания плода |
| Тиреотоксикоз беременных |
| Токсоплазмоз у беременных |
| Травма периферической нервной системы при родах |
| Травма спинного мозга в родах |
| Трихомоноз у беременных |
| Тромбофлебит поверхностных вен при беременности |
| Тромбофлебит вен матки, таза и яичников при беременности |
| Тромбофлебит правой яичниковой вены при беременности |
| Трофобластическая болезнь |
| Узкий таз |
| Узловой зоб при беременности |
| Урогенитальный хламидиоз у беременных |
| Феохромоцитома при беременность |
| Функционально (клинически) узкий таз |
| Цитомегаловирусная инфекция у беременных |
Как можно заразиться краснухой?
Возбудитель краснухи – определенный тип вируса, который называется тогавирус. Он передается так же, как простуда или грипп, через капельки влаги из носа и рта заболевшего (воздушно-капельным путем). Эти капельки попадают в воздух при чиханье, кашле и разговоре.
Первые симптомы обычно появляются спустя 2-3 недели после контакта с вирусом. Заболевший краснухой считается заразным в течение пяти дней с момента появления сыпи. В этот период необходимо оставаться дома и избегать контакта со здоровыми людьми
Особенно важно обезопасить от заражения беременных женщин
Краснухой чаще болеют дети, восприимчивость их к вирусу высока. У детей от рождения до 6 месяцев, как правило, сохраняются защитные антитела от матери, поэтому случаи краснухи в этом возрасте редки. Самая высокая заболеваемость наблюдается среди детей 2-9 лет. Взрослые тоже могут заболеть краснухой, если не контактировали с вирусом в детстве или не были привиты. После болезни формируется пожизненный иммунитет к краснухе.
Осложнения
Серьезными осложнениями являются краснушные энцефалит (см.) и энцефаломиелит (см.); один случай этих осложнений приходится на 5—6 тысяч больных К. Артропатии, отиты, бронхопневмонии, нефриты, полиневриты также представляют большую редкость.
Рис. 4. Ребенок с признаками неонатальной тромбоцитопенической пурпуры при врожденной краснухе (желтуха как проявление гепатита и генерализованная сыпь)
При заболевании Краснухой беременных женщин в первые три месяца беременности (в период органогенеза) у плода часто (в среднем в 50% случаев) возникают пороки развития различных органов и систем (см. Эмбриопатии), в т. ч. синдром Грегга (катаракта, глухота, пороки сердца), может быть микроцефалия (см.), нарушение развития скелета и черепа. При заражении К. беременных женщин в более поздние сроки у плода как результат вирусного поражения развиваются Фетопатии (см.) — гемолитическая анемия, тромбоцитопеническая пурпура, гепатит (цветн. рис. 4), поражение костей, легких и пр.
Кровоизлияние у взрослых
Кровоизлияния у взрослых могут быть следствием травм, возникающих как в результате обыденной жизнедеятельности, так и в результате опасных событий (дорожно-транспортных происшествий, землетрясений, военных действий). В зависимости от локализации и выраженности травматического воздействия, степень тяжести кровоизлияний может варьироваться от кровоподтека на коже до гемоторакса. Одной из самых неблагоприятных в прогностическом плане является черепно-мозговая травма, летальность и инвалидность при которой достигает высоких значений.
К кровоизлияниям у взрослых могут приводить хронические интоксикации солями тяжелых металлов и другими вредными химическими веществами.
К развитию кровоизлияний может приводить прием большого количества лекарственных средств, приводящих к нарушению коагуляционных свойств крови.
К кровоизлияниям также могут приводить наследственные аномалии развития сосудов, стенка которых разрывается при резких колебаниях артериального давления.
Кровоизлияние у пожилых
Кровоизлияния в головной мозг у пожилых являются очень распространенной проблемой. Как правило, их распространение в этом возрасте обусловлено возрастными изменениями сердечно-сосудистой системы. Наиболее распространенным заболеванием, повышающим риск развития кровоизлияний, является атеросклероз, при котором наблюдается хроническое воспаление в интиме сосуда, сопровождающееся отложением жиров. Впоследствии, под влиянием значительных гемодинамических нагрузок, происходит нарушение герметичности сосудистой стенки с развитием кровоизлияния. Особую опасность представляют кровоизлияния в мозг и его оболочки. Врожденные и приобретенные аневризмы также повышают вероятность внутримозговых кровоизлияний. В целом, последствия кровоизлияния в мозг у пожилых оказывают колоссальное влияние на продолжительность и качество жизни, что обусловлено получением инвалидности в 80% после этого перенесенного жизнеугрожающего состояния.
Возможно кровоизлияние в полость перикарда на фоне некротических изменений миокарда в результате ишемии, обусловленной атеросклеротическим повреждением коронарных сосудов. Как правило, это заканчивается летальным исходом в результате тампонады сердца при разрыве миокарда.
У пожилых людей высока вероятность развития опухолевых процессов, нередко сопровождающихся кровоизлиянием в окружающие ткани в результате некротических изменений как в самой опухоли, так и окружающих тканях.
Симптомы и характер протекания заболевания
У детей болезнь протекает, как правило, легко, с симптомами, включающими сыпь, незначительно повышенную температуру (<39C), рвоту и легкий конъюнктивит. Сыпь, которая появляется в 50-80% случаев, обычно сначала выступает на лице и шее, затем опускается ниже по телу и длится 1-3 дня. Увеличенные лимфатические узлы за ушами, на затылке и на шее являются наиболее характерным клиническим признаком. У взрослых краснуха протекает гораздо тяжелее, чем у детей – с повышением температуры, недомоганием, интоксикацией организма, поражением глаз и ломотой в теле. У инфицированных взрослых людей, чаще у женщин, может развиваться артрит с болями в суставах, который длится обычно 3-10 дней. После инфицирования вирус распространяется в организме человека в течение 5-7 дней. Симптомы обычно появляются через 2-3 недели. Наиболее инфекционный период наступает обычно через 1-5 дней после появления сыпи.
Осложнения после перенесенного заболевания
Дети с СВК могут страдать от нарушений слуха, дефектов глаз, пороков сердца и других пожизненных форм инвалидности, включая аутизм, сахарный диабет и дисфункцию щитовидной железы. В случае многих из таких нарушений требуются дорогостоящая терапия, хирургические операции и другие весьма затратные виды медицинской помощи и социальной и физической реабилитации.
Кроме всего прочего болезнь может вызвать осложнения, в виде поражения мелких суставов рук, а в особо тяжелых случаях — поражение головного мозга (энцефалит). Наиболее грозным осложнением является краснушный (наподобие коревого) энцефалит (воспаление мозга), его частота составляет 1:5000-1:6000 случаев.
В 15% случаев краснуха у беременных приводит к выкидышу, мертворождению. При выявлении краснухи всегда осуществляется искусственное прерывание беременности.
Методы диагностики ToRCH-инфекций
Для диагностики ToRCH-инфекций Вы можете обратиться в АО «Семейный доктор». Наиболее удобной формой диагностики является лабораторный профиль «Диагностика комплекса ToRCH-инфекций», который включает в себя серологические исследования на предмет выявления антител ко всем возбудителям, входящим в комплекс ToRCH-инфекций.
Тесты на авидность позволят определить, как давно в организме присутствует та или иная инфекция.
Врачи-гинекологи «Семейного доктора» проконсультируют по результатам анализов и дадут рекомендации, как обеспечить безопасность плода, выносить и родить здорового ребенка.
Серологический анализ крови
Серологический анализ позволяет выявить антитела к возбудителю конкретного заболевания. Для того, чтобы убедиться в отсутствии ToRCH-инфекций, необходимо провести анализы на антитела к каждому из четырёх заболеваний, входящих в данную группу.
Определение авидности к антителам возбудителей ToRCH
Наиболее опасно заражение ToRCH-инфекциями непосредственно в период беременности. ToRCH-инфекции широко распространены, поэтому, если присутствие соответствующих антител в крови обнаружено, это ещё не означает, что заражение произошло уже во время беременности. Для того, чтобы узнать, не было ли инфицирования именно в этот период, проводится определение авидности (оценки прочности связи между антителом и антигеном). В начале заболевания связь эта довольно слабая. Со временем иммунная система вырабатывает антитела с более высокой авидностью. Поэтому обнаружение низкоавидных антител может свидетельствовать о сравнительно недавнем инфицировании.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Оцените, насколько был полезен материал
Спасибо за оценку
Профилактика краснухи
Важными профилактическими мероприятиями при краснухе являются выявление заболевших и их изоляция, учет контактировавших. Больной краснухой изолируется до того момента, пока не исчезнет сыпь, то есть до 4 дня заболевания, в случае врожденной формы заболевания – до 1 года.
Лица, которые контактировали с заболевшим, не разобщаются, но карантин устанавливается на 21 день.
Важным является определение специфических антител, если беременная женщина контактировала с краснухой. Если у них обнаруживаются антитела, то это свидетельствует о том, что данная болезнь была в прошлом, поэтому контакт полностью безопасен для будущего малыша. Обследование будущей мамы проводится 2 раза, интервал между исследованиями – 7-10 дней, потому что обнаруженные однократно антитела могут являться следствием атипичной формы краснухи. Если при повторном исследовании нет динамики, то это говорит об отсутствии краснушного возбудителя и никакие мероприятия в дальнейшем не проводятся.
Повлиять на восприимчивость к краснухе можно при помощи иммунопрофилактики. Прививка против данной инфекции проводится живой вакциной в 1 год, а также в последующем ревакцинация в 6 лет и девушки в 15 лет. Вакцинация осуществляется комплексной вакциной от краснухи, паротитной инфекции и кори (КПК) или моновакциной. Конечно, лучше прививаться комплексной вакциной, так как по сравнению с однокомпонентной она практически не вызывает никаких реакций.
Женщин, не болевших краснухой, желательно прививать от краснухи после родов. Будущих мам не вакцинируют из-за риска для плода. Если была проведена иммунизация, следует избегать зачатия на протяжении трех месяцев.
Приобретенная краснуха, как правило, имеет легкое течение, и справиться с ней не составляет труда. Опасность представляет врожденная форма заболевания, но при своевременной иммунизации риск инфицирования во время беременности можно уменьшить до минимума.
Сохранить
Краснуха: симптомы у детей
Дети, в отличие от взрослых, могут болеть краснухой как в приобретенной форме, когда вирус передается здоровому ребенку от инфицированного, так и во врожденной. При врожденной краснухе путь передачи заболевания называется вертикальным или трансплацентарным, и означает внутриутробное инфицирование плода больной матерью.
Краснуха при беременности, особенно в первом триместре, приводит к самопроизвольным абортам, гибели или серьезным врожденным порокам у ребенка. На более поздних сроках беременность может закончиться рождением почти здорового малыша, однако в течение 12-24 месяцев он будет носителем активного вируса краснухи, выделяя его в окружающую среду, при этом симптомы заболевания могут отсутствовать.
Помимо вертикального пути передачи возбудителя болезни выделяют два стандартных:
- воздушно-капельный, при котором вирус передается при разговорах, поцелуях;
- контактный путь. Дети, использующие общие игрушки, средства гигиены, посуду, подвергаются более высокой опасности инфицирования.
Вирус краснухи способен довольно длительное время существовать в окружающей среде, не погибая при замораживании и выдерживая температурное воздействие до 56°С в течение часа.
Дети обычно переносят краснуху легче, чем взрослые. В течение болезни выделяют четыре периода:
- инкубационный. Длительность от 7 до 21 дня, симптомы у детей отсутствуют;
- катаральные проявления болезни. Длительность от 1 до 3 дней, характеризуется насморком, покраснением горла, увеличением лимфатических узлов;
- пик заболевания. Длительность 3-5 дней. На этом этапе появляется характерная сыпь красного или розового цвета, множественные округлые или овальные высыпания маленького размера (до 5 мм), иногда сливающиеся друг с другом;
- период выздоровления.
Краснушные высыпания располагаются в основном на спине, лице, могут появляться на голове под волосами, за ушами, ягодицах, на локтевых и коленных сгибах, слизистой поверхности ротовой полости (но никогда — на ступнях и ладонях). Сыпь не сопровождается сухостью, шелушением, отсутствуют пузырьковые включения. При исчезновении высыпаний не остается пигментации или шрамов.
Общее состояние обычно характеризуется незначительными катаральными явлениями, недомоганием, иногда болями в суставах. Температура тела не превышает 38°С, часто ограничиваясь повышением до 37-37,5°. Лимфоузлы увеличены в шейной и затылочной области, зев умеренно воспаленный, миндалины рыхлые. Чем старше ребенок, тем тяжелее течение болезни.
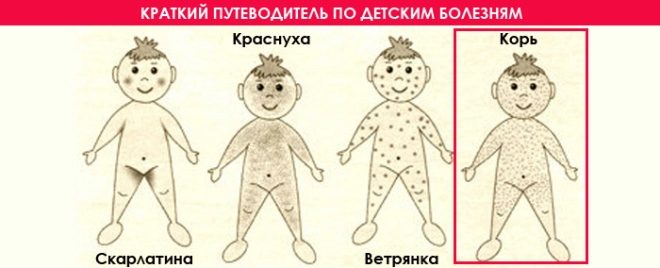
Краснуха может протекать в стертой форме, проявляясь лишь отдельными симптомами у детей. В таком случае для четкой диагностики необходим анализ крови на антитела. Также проводят анализ мочи и общий анализ крови для дифференциации от схожих по симптоматике заболеваний: скарлатины, экзантемы, кори, аллергических проявлений.
Больной краснухой заразен для окружающих в течение инкубационного периода, а также от 1 до 3 недель после появления сыпи.
Профилактика краснухи: вакцинация против вируса
Основной вид профилактики краснухи — вакцинация. Прививку от этого вируса рекомендуют делать не только детям, но и женщинам в репродуктивном периоде, особенно планирующим беременность. Заранее поставленная прививка (за 3 месяца до беременности) поможет избежать осложнений в течение вынашивания, пороков развития малыша и подарит маме вместе с защитой от краснухи спокойствие при контактах с возможными носителями.
Вакцинация в детском возрасте проводится в соответствии с национальным календарем прививок. Инъекция проводится внутримышечным или подкожным способом. После прививки в течение 15-20 дней формирует иммунитет к краснухе. Через 20 лет рекомендуется провести ревакцинацию от вируса краснухи.
Методы лечения краснухи
При проявлении симптомов, позволяющих подозревать краснуху, ребёнка нужно показать педиатру, а взрослому человеку следует обратиться к терапевту.
Симптоматическое лечение
При краснухе назначается постельный режим, осуществляется симптоматическое лечение. Больной должен получать достаточно витаминов (в виде витаминных препаратов или в натуральном виде).
Вакцинация
Вакцинация – это простой и эффективный способ избежать опасности заболеть уже во взрослом возрасте
Особенно важно исключить угрозу заболевания краснухой будущей матери. Профилактика данного заболевания является настолько значимой, что вакцинация против краснухи включена в Национальный и Региональный календари профилактических прививок.
Вакцину вводят подкожно или внутримышечно. Вакцинация производится в возрасте 12 месяцев, повторная иммунизация (ревакцинация) – в 6 лет. Девушкам, не болевшим краснухой и ранее не привитым, вакцина вводится в возрасте от 18 лет до 25 лет. Специфический иммунитет обеспечивается практически в 100% случаев. Он развивается через 15-20 дней после прививки и сохраняется более 20 лет.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку